- Gösterim: 25769
Molluskum Kontagiozum (MK), çocuklarda, cinsel olarak aktif yetişkinlerde ve bağışıklık sistemi baskılanmış bireylerde sık görülen, kendi kendini sınırlayan enfeksiyöz bir cilt hastalığıdır.
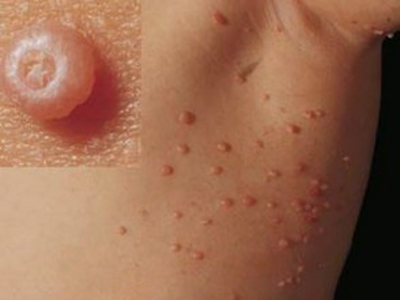
Esas olarak enfekte deriyle doğrudan temas yoluyla bulaşır ve klinik olarak göbekli (ortası çukur) pembe veya ten rengi papüllerle karakterizedir.
Molluskum Kontagiozum (MK), Poxviridae ailesine ait çift sarmallı bir DNA virüsü olan Molluscum Contagiosum Virüsü (MCV) tarafından oluşturulur ve insanlar yalnızca MCV konağıdır.
MCV'nin dört (4) farklı genotipi vardır: MCV 1, MCV 2, MCV 3 ve MCV 4.
MCV 1, en yaygın genotiptir (yüzde 75-96), bunu MCV 2 takip eder; MCV 3 ve MCV 4 ise son derece nadirdir.
En sık enfeksiyon oluşturan, yüzde 96 oran ile Tip I'dir. Tip I ve Tip II hem genital hem de non-genital yerleşim gösterebilmektedir.
Tip I, yetişkinlerde görülebilmekle birlikte 15 yaş altındaki çocuklarda daha sık enfeksiyon yapmaktadır. AIDS gibi savunma sistemi zayıf olan kişilerde ise Tip II daha fazla gözlenmektedir. Bu durumlarda klinik olarak lezyon sayısı çok fazla olabilmektedir.
MCV; cinsel, cinsel olmayan yollarla veya hastanın kendi kendisine bulaştırması (otoinokülasyon) yoluyla enfekte cilt ile doğrudan temas yoluyla bulaşır. Ayrıca, banyo süngerleri veya havlular gibi kirli yüzeyler aracılığıyla da bulaşabilir. Aynı zamanda yüzme havuzu kullanımıyla da ilişkilendirilmiştir.
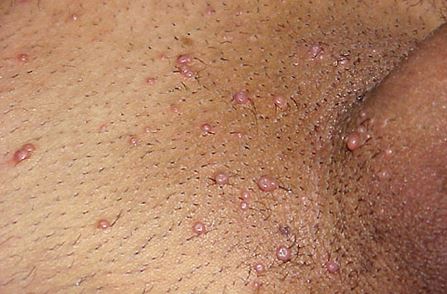
Ergenlerde ve yetişkinlerde Molluskum Kontagiozum (MK), cinsel yolla bulaşan bir hastalık olarak veya temaslı sporlarla ilişkili olarak ortaya çıkabilir.
Bağışıklık sistemi baskılanmış hastalarda daha yaygındır. HIV hastalarında yaygınlığın yüzde 20'ye yakın olduğu tahmin edilmektedir. HIV'in yanı sıra iyatrojenik bağışıklık yetersizliği (tıbbi müdahale kaynaklı) veya birincil bağışıklık yetersizlikleri (örneğin, DOCK8 bağışıklık yetersizliği sendromu) ile de ilişkili olabilir.
Atopik dermatit (AD) bir risk faktörü olduğu düşünülmektedir.
Klinik
Bulaşma sonrası klinik belirtilerin başlaması yaklaşık olarak bir (1) ila altı (6) hafta sürer. Bu hastalıkta iyileşme sonrası kalıcı bağışıklık gelişmez, yani hastalık tekrar bulaşarak ortaya çıkabilmektedir.
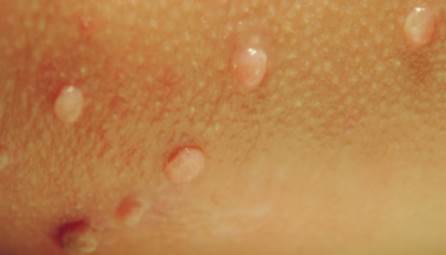
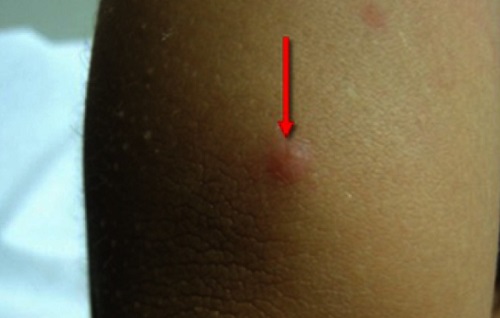
Lezyonlar, 1-5 mm büyüklüğünde, parlak, deri renginde, yuvarlak veya oval, sert papüller şeklinde, az veya çok sayıda görülür. Bu papüllerin en önemli özelliği, ortasının çökük (göbekli, umblike) olmasıdır. Bir pens ile sıkılırsa orta kısımdan peynirimsi bir materyalin çıktığı görülür. Bunlara Molluskum Body denir.
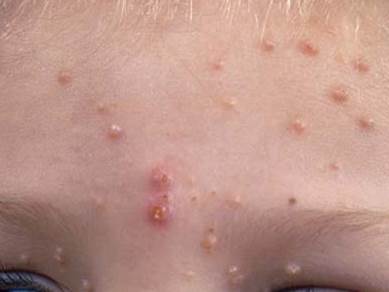
Lezyonlar, sıklıkla yüzde, göz kapaklarında, gövdede ve genital bölgede yerleşir. Genellikle asemptomatiktir (belirti vermez). Nadiren mukozada da gelişebilir.
Normal kişilerde altı (6) ay içerisinde spontan iyileşme görülebilir. Özellikle HIV enfekte kişilerde büyük ve yaygın olarak görülürler ve tedaviye dirençlidirler.
Gerileme evresi başladığında, Molluskum Kontagiozum (MK) deri lezyonunun klinik eritemini ve şişmesini ifade eden "Sonun Başlangıcı" (BOTE) işareti adı verilen bir fenomen tanımlanmıştır (Bkz. Şekil 2). Bu fenomenin, bakteriyel bir süperenfeksiyondan ziyade MK enfeksiyonuna karşı bir bağışıklık tepkisinden kaynaklanması muhtemeldir.
Molluskum Dermatit (Egzama Molluscorum)
Hastalarda, Molluskum Kontagiozum (MK) lezyonlarının bir veya daha fazlasının etrafında egzamatöz plaklar gelişebilir. Bu durum, Atopik Dermatit (AD) hastalarında daha sık görülen "molluskum dermatit" (MD) veya "egzama molluscorum" (EM) olarak bilinir. MK hastalarının yüzde 9 ila 47'sinde MD geliştiği tahmin edilmektedir. MD'nin topikal kortikosteroidlerle tedavisinin, MK lezyonlarının iyileşmesini etkileyip etkilemediği net değildir.
Atipik Yerleşimler
MK lezyonları, doğum kanalında MCV ile temas yoluyla dikey olarak bulaştığında konjenital (doğuştan) de olabilir. Bu durumda, lezyonlar tipik olarak kafa derisinde yer alır ve dairesel bir düzenlemeye sahiptir.
Atipik yerleşimli diğer bölgeler; ağız mukozasına ek olarak avuç içleri ve ayak tabanları, areola/meme ucu, konjonktiva, dudaklar, göz kapakları ve diğerleridir.
Perioküler (göz çevresi) lezyonların klinik sunumu; eritemli, nodüler, göbekli, büyük/dev, konglomere (birikmiş), iltihaplı veya saplı olarak tanımlanmıştır. Perioküler sunum aynı zamanda konjonktivit ile de ilişkilendirilmiştir.
Tanısı
Molluskum Kontagiozum (MK) tanısı, klinik olarak lezyonların ayırt edici özelliklerine dayanır. MK tanısında kullanışlı bir klinik araç, çıplak gözle görülemeyen yapıların on kat (10X) büyütmeyle incelenmesini sağlayan, yaygın olarak bulunan bir araç olan dermoskopidir.
Tedavisi
Günümüzde, enfeksiyonun kendiliğinden sınırlanan seyri, mevcut çok sayıda tedavi alternatifi ve en iyi tedaviyi tanımlamak için kanıt eksikliği göz önüne alındığında, MK'li hastalarda aktif tedaviye olan ihtiyaç tartışmalıdır. Yaygın hastalığı, sekonder komplikasyonları (bakteriyel süperenfeksiyon, molluskum dermatit, konjonktivit) veya estetik şikâyetleri olan hastalarda tedavinin yapılmasının gerektiği konusunda fikir birliği vardır.
Genel Önlemler
Tüm hastalar için MCV yayılımını önlemek amacıyla genel önlemler önerilmektedir.
-
Lezyonların kaşınmaması ve ovuşturulmaması önerilmelidir.
-
Ayrıca hastalar havlu, küvet veya banyo malzemelerini paylaşmamalıdır.
Aktif tedaviler; mekanik, kimyasal, immünomodülatör ve antiviral olarak sınıflandırılabilir.
Mekanik Yöntemler
Kriyoterapi
Kriyoterapi, etkili bir tedavi yöntemidir. Pamuklu çubuk veya taşınabilir spreylerle haftalık olarak uygulanabilir. Kriyoterapinin dezavantajları ise kabarcıklanma, yara izi ve iltihap sonrası hipo veya hiperpigmentasyon (ciltte renk açılması veya koyulaşması) olasılığıdır.
Küretaj
Küretaj da etkili bir yöntemdir ve cilt lezyonlarının fiziksel olarak çıkarılmasını içerir. Küretaj; küret, punch biyopsi (Bkz. Şekil 5) pens veya kulak spekulumu ile yapılabilir. Ağrıyı azaltmak için, işlemden bir (1) saat önce yüzde 2,5 lidokain ve yüzde 2,5 prilokain kombinasyonu olan EMLA'nın (lokal anesteziklerin ötektik karışımı) topikal uygulaması gerekebilir. Küretaj; ağrıya, kanamaya ve yara izine neden olabilir.
Elektrokoter veya lazer
Bir diğer yararlı mekanik yöntem ise, maliyeti ve sınırlı bulunabilirliği nedeniyle dirençli vakalara bırakılması önerilen darbeli boya lazer (pulsed dye laser) tedavisidir.
Kimyasal Yöntemler
Kimyasal yöntemler, ürettikleri inflamatuar (iltihabi) yanıt yoluyla deri lezyonlarını yok eder.
- Kantaridin: Kantaridin, fosfodiesteraz inhibitörü olan topikal bir ajandır ve intraepidermal bir kabarcık oluşturur. Bunu, lezyonun çözülmesi ve bazı vakalarda iz bırakmadan iyileşmesi izler. Kantaridinin Molluskum Kontagiozum (MK) tedavisindeki etkinliği değişkendir ve farklı çalışmalarda iyileşme oranları yüzde 15,4 ile yüzde 100 arasında değişmektedir. Lezyon bölgesine oklüzyonla (kapalı) veya oklüzyonsuz yüzde kantaridin uygulanması ve 2-4 saat sonra sabun ve suyla yıkanması önerilir. Uygulama, lezyonlar iyileşene kadar her 2-4 haftada bir tekrarlanır.
- Potasyum Hidroksit: Potasyum hidroksit, keratini çözen alkali bir bileşiktir. Yüzde 5 ila yüzde 20 arasında değişen konsantrasyonlarda ve farklı tedavi şemalarında; günde iki kez veya gün aşırı, bir (1) hafta boyunca ya da iltihap gelişene kadar kullanılmıştır. Yüzde 10 ve yüzde 15 potasyum hidroksit hastalar tarafından uygulanabilecek güvenli ve etkili bir tedavi yöntemidir. Etkinliği; kriyoterapi ve imikimod ile anlamlı bir fark olmaksızın karşılaştırılmıştır.
- Diğer Kimyasal Yöntemler: podofilotoksin, trikloroasetik asit, salisilik asit, laktik asit, glikolik asit, benzoil peroksit ve tretinoin.
İmmünomodülatör Yöntemler
İmmünomodülatör yöntemler, hastanın enfeksiyona karşı bağışıklık yanıtını uyarır.
- İmikimod: Doğuştan gelen ve edinilmiş bağışıklık yanıtını aktive eden Toll benzeri reseptör 7'nin (TLR 7) bağışıklık uyarıcı bir ajan agonistidir. Yüzde 5 imikimod kullanılmış ancak plasebodan daha iyi olmadığını ve uygulama bölgesinde ağrı, kabarcıklanma, yara izi ve/veya pigmentasyon değişiklikleri gibi advers etkilere neden olabileceğini göstermiştir. Mevcut kanıtlar İmikimod'u tartışmalı bir tedavi alternatifi olarak konumlandırıyor.
- Diğer İmmünomodülatör Yöntemler:oral simetidin, interferon alfa, kandidin ve difensiprondur.
Antiviraller
Yaygın veya dirençli hastalığı olan bağışıklık sistemi baskılanmış hastalarda kullanılan bir diğer yöntem ise, başlangıçta HIV hastalarında sitomegalovirüs retinitinde kullanılan antiviral bir ilaç olan Sidofovir'dir. Yüzde 1-3 konsantrasyonda topikal olarak veya damar yoluyla (intravenöz) olarak kullanılabilir. İntravenöz uygulamada karşılaşılan en büyük sorun nefrotoksisitedir (böbrek zehirlenmesi).

