- Gösterim: 1375
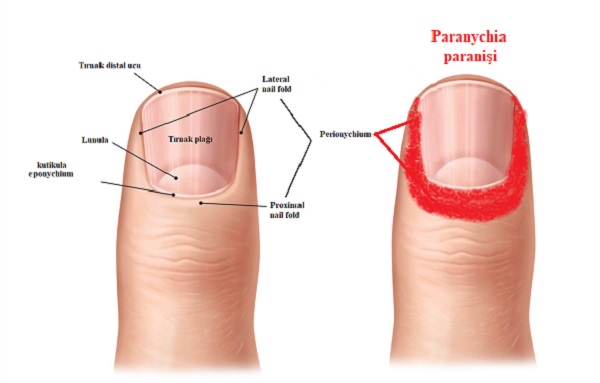
Paronişi yada sık bilinen adı ile "dolama"; parmaklarda tırnak çevresindeki yumuşak destek dokunun(perionychiumun) inflamasyonunu tanımlamakta. En yaygın el enfeksiyonlarından biri olarak kabul edilir. Kadınlarda erkeklerden 3 kat fazla görülmektedir.
Sıklıkla erişkin kadınlarda, dominant kullanılan elde, işaret ile orta parmakta gözlenmektedir. Karbonhidrat içeren yiyecekler ile uğraşan işçilerde, parmakların yoğun ve uzun süreli ıslak, nemli ve kapalı kaldığı koşulllarda, ellerde aşırı terleme durumlarında ve akrosiyanoziste sık görülmektedir. Tırnak yeme ve parmak emme alışkanlıklarında paranişi sık görülmektedir. Diyabet hastalığında, kortizon tedavilerinde, sitotoksik ve antibiyotik kulanımında özellikle candida kaynaklı paranişi daha kolay gelişmektedir.
Paranişinin gelişiminde ilk süreç kutikulanın hasarlanmasıdır.
Paronişi nedenleri;
- Temas eden kimyasal allerjenler; topikal ilaçlar, kauçuk, latex...vb
- Temas eden duyarlanmaya neden olan yiyecekler; sarımsak, soğan ...vb
- Kandida enfeksiyonlarına karşı yatkınlık; bu hastalarda paranişi ile birlikte vajinal ve bağırsak sisteminde kandidiazis sık görülmektedir.
- Bateriyal enfeksiyonlar; stafilokokus aureus gibi
- Yabancı cisimlerden kaynaklanabilir; berber yada kuaförlerde saç ve kılların tırnak çevre dokularda yabancı cisim gibi davranması
- Pemfigus vulgaris, Reiter sendromu, püstüler psoriasis ve reaktif artrit de paranişi nedenleri arasında
- Epidermal büyüme faktörü reseptör inhibitörleri dahil olmak üzere immunomodülatör ilaçlar tedavilerinin ilk 1-3 ay içinde paranişiye neden olabilmekte.
- Sitotoksik kemoterapötik ajanlar (taksanlar, doksorubisin, metotreksat, kapesitabin), sistemik retinoidler ve antiretroviral ilaçlar diğer paranişi nedenleri arasında görülmekte.
- Sekonder sifiliz veya konjenital sifilizde tırnak çevresi dokunun tutulumu paronişiyi taklit edebilir.
- Tırnak ünitesindeki (glomus tümörü gibi), tırnak çevresi dokuda maligniteler, metastaz ve paraneoplastik durumlar paranişi olarak ortaya çıkabilir.
Paronişi kliniği 6 haftadan kısa ise akut, 6 haftadan uzun ise kronik paronişi olarak tanımlanır.
Akut paronişi
Tırnak yeme, tırnaklarla sık oynama alışkanlıklarında, parmaklarını emenlerde, sert manikür işlemlerinde, travmalar sonrası yada yabancı bir cisme bağlı olarak gelişemektedir. Son yıllarda sık kullanılan takma tırnaklar akut paronişi nedenleri arasındadır. Akut paronişide en sık mikroroganizmalar; bir travma ile tetiklenen ve ardından koruyucu bariyerinin bozulmasının ardından cilt florasında bulunan is Stafilokokus aureus bakterilerinin tırnak kıvrımlarına yerleşmesi ile oluşur. Diğer aerobik bakteriler; hemolitik streptokoklar ve Klebsiella pneumoniae vakaların kabaca %25'ini oluştururken, anaerobik organizmalar diğer %25'i oluşturmakta. Ağız salgılarıyla temas, parmaklarda Eikenella corrodens gibi aerobik bakteriler ve anaerobik bakterilerin (Fusobacterium , Peptostreptococcus , Prevotella ve Porphyromonas spp.) oaranişi nedenleri arasında. Çiftlik hayvanları ile kornik temas Pasteurella multocida'nın paranişide nedenini oluşturmakta. Paranişi bakteriyal nedenleri arasında pseudomonas aeruginosa, coliforms ve proteus vulgaris de izole edilmiştir. Pseudomonas tırnak yatağının yeşilimsi rengiyle tanımlanabilir. Bakteriyel olmayan nedenler arasında Kndida albikans ve herpes simpleks virüsünü görmekteyiz. Özellikle çocuklarda akut paronişi ağız florasından kaynaklanmaktadır.
Herpetik paranişi eritematöz bir taban üzerinde ağrılı gruplanmış vezikül-püstüller olarak ortaya çıkar ve bunlar yavaş yavaş büyük bal peteği benzeri büllere dönüşerek birleşir; absenin irin akıntısı görülmez. Parmaklarını emen kişilerde ağız herpesi otoinokülasyon ile parmaklara bulaşabilir. Özelikle diş hekimlerinde ve yardımıcı sağlık çalışanlarında gözlenebilir. Tedvasi farklı olduğu için dikkatli olunmalı.
Akut paronişi tırınak çevresinde hızla gelişen hassasiyetl, ağrılı şişme ve gerginlikle başlamakta. Bu alan kırmızı-eritemlidir. Tedavi yapılmadığında bu alanda abse gelişebilir ve tırnak yatağında birikebilir. Tırnak kıvrımı boyunca basınç uygulanması pürülan absenin boşalmasına neden olabilir. İnflamasyonun ve absenin derin yerleşimli tırnak matrisine zarar verebilir buda trınak şekild üzensizliklerine neden olmakta.
Ayak parmaklarında sıklıkla tırnak batması ile ilişkili olarak ortaya çıkar. Tırnak batıklarının erken klinik belirtisi olarak görülebilir.
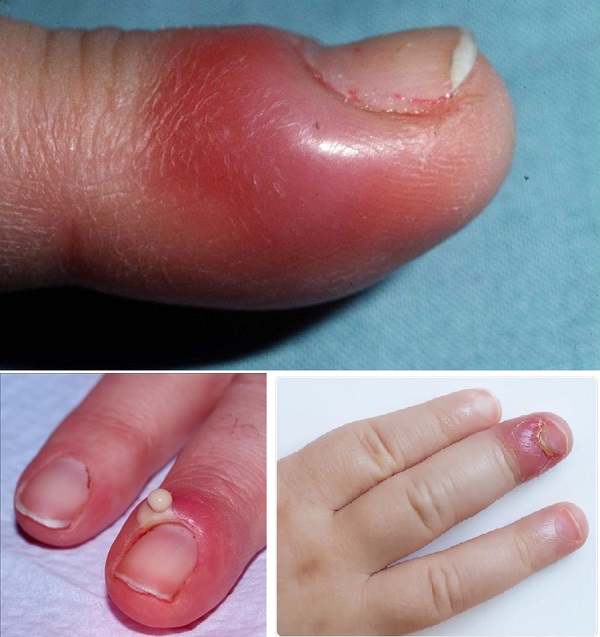
Tedavi akut paranişide absenin varlığına göre başlanmakta. Eğer abse yok ise inflamasyonun şiddetine göre aşağıdaki basamaklar uygulanır.

Abse gelişimi söz konusu ise lokal anestezi altında bunun cerrahi boşaltılması yapılabilir. Abse boşaltımı sonrası 48 saat kapalı pansuman yapılır. Sonrasında günde 4 defa 15 dakika ılık su kompresler ve sistemik ve topikal antibiyotikler kullanılmakta.
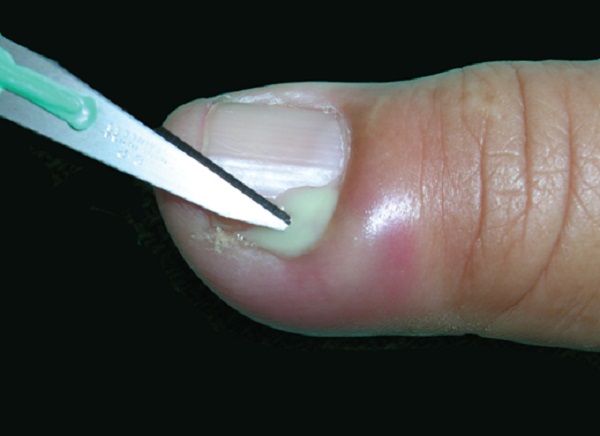
Akur paranişi sonrası selülit, osteomiyelit, tırnak plağı kayıpları ve distrofi nadir görülen komplikasyonlardır. Çok nadiren periungual fibrokeratom gelişebilir.
Kronik Paronişi
Klinik tablo akut paranişiye benzer ancak enfeksiyonlu veya enfeksiyonsuz inflamasyonun geliştiği çoklu nedenlerden kaynaklanmaktadır. Akut paranişiye göre inflamasyon alanında abse gelişimi nadirdir ve tedavisi akut forma göre daha zordur. Çevresel alerjenlere maruz kalmanın önemli bir rol oynadığı bir el egzaması türü olarak kliniği devam ederken bakteriyal ve kandida kaynaklı akut paranişi atakları olmakta. Kronik paranişide tırnak çevresi paranişal doku şiş, kırmızı, gergindir, genellikle birden fazla tırnağı tutar. Zaman zaman akut paranişi atakları gelişerek semptomlar artabilmektedir. Su ile temas ve nemli ortamda bulunma klinik bulguların artışlarına neden olmakta. Zamanla tırnak kalınlaşmakta ve rengi değişerek üzerinde enlemesie çizgilenmeler gelişmektedir. Kutikula proksimal tırnak katlantısından ayrılmakta hatta yapısal olarak kaybolmakta. Kutikulanın doğal savunma sisteminin ortadan kalkması ile dış kimyasal ve mikroorganizmaların yerleşemini kolaylaştırmakta. Bu kısır döngü devam ettikçe kütikülü onarma kapasitesi azalır, iltihaplı ve fibroz kabalaşma gösteren trınak çevresi dokuların vasküler beslenmesi ilerleyici bir bozulma göstermekte. İlişkili tırnakta matriks hasarına bağlı olarak trınakta şekil ve renk değişikliği olmakta, Beau çizgilerine ve onikomadeze gelişebilmekte. Tırnak çevresi dokularda fibrozis ile geri çekilmeler görülmekte. Tırnak plağının yeşil renk değişikliği Pseudomonas kolonizasyonunu düşündürmeli.
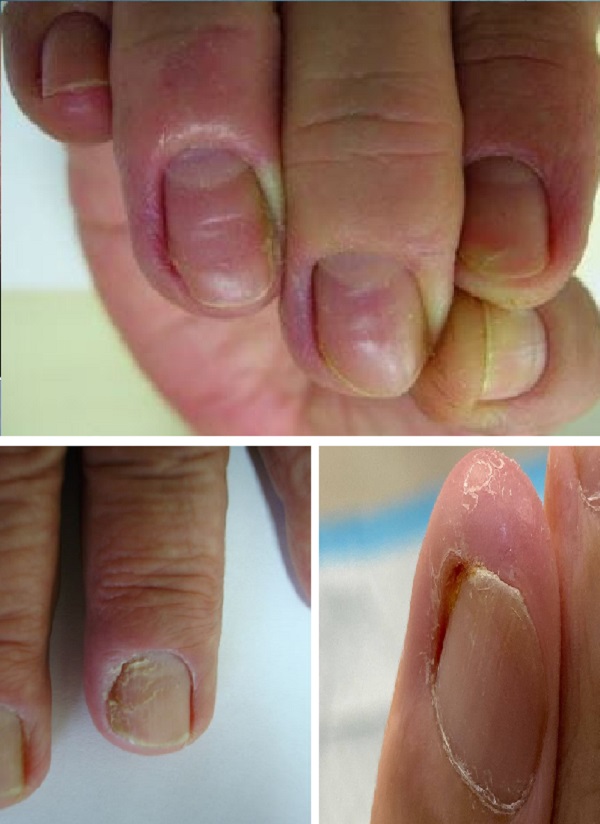
Kronik paranişi suyla, tahriş edici/alerjenler ve alkali kimyasallarla temas eden kişilerde daha sık görülmektedir. Bu nedenle, aşçı, barmen, temizlik görevlileri, sağlık çalışanları, ev hanımları, bulaşıkcılar ve yüzücüler risk altındadır. İmmün sistemi baskı altında olanlarda daha sık görülmektedir. Bu nedenle diyabet, keamoterapi alan kişiler, HIV pozitif hastalarda risk daha yüksektir. Bunlarla birlikte metastatik kanserler(meme kanseri ayak başparmak yan kısmına metastaz yapabilmekte), melanoma ve SCC gibi durumlarda kronik paranişi gelişebileceği unutulmamalıdır. Kronik paranişide atipik mikobakteriler, gram negatif bakteriler dışında % 95 oranında etken olarak kandida albikansı görmekteyiz. Çok nadir olarak kornik paranişi sekonder veya konjenital sifilizde, tüberkülozda, kutanöz leishmaniasiste klinik tutulum lanı olarak karşımıza çıkmakta. Periferik vasküler hastalıklar ve Raynaud fenomeni nadiren kronik paranişi ile klinik ilk bulgularını verebilir.
Çeşitli ilaçların kronik paranşiye veya periungual piyojenik granülom gibi gecikmiş bir komplikasyona neden olduğu bilinmekte. Bunda retinoik asit konsantrasyonlarında artış ve EGFR'nin inhibisyonu sorumlu tutulmakta.
Pemfigus, psoriasis, Reiter hastalığı ve reaktif artrit kronik paranişi ile birlikte olabilir.
Tekrarlayan ve tek trınak tutulumlarında tedavilere yanıt lanımaıyor ise SCC düşünülerek biyopsi yapılmasını gerekir. .
Tedavide; iritan maddeler ve uzun süreli su temasları mutlaka kesilmelidir. Manikür, tekrarlayan tırnak travmaları, tırnak yeme ve parmak emme engellenmelidir. Su temaslarının azaltılması için pamuklu eldiven üzerine vinil eldiven giyilebilir.
Tedavide topikal kortikosteroidler temel dayanak olarak kabul edilmektedir(antibiyotikler ve antifungaller gerekir ise eklenmekte).

Kronik paranişide 6 aydan uzun süren ve tıbbi tedaviye yanıtsızlık/başarısızlık olduğunda cerrahi tedaviler uygulanmakta. Cerrahi yaklaşımlarda amaç, kronik iltihaplı-fibrozlu tırnak çevre dokunun ortadan kaldırılmasına, topikal ilaçların emilmesinin sağlanması ve kütiküllerin yeniden oluşmasına yardımcı olmaktır.
Kronik paranişi cerrahi tedavisinde farklı teknikler kullanılır. Ameliyat edilecek parmak klorheksidin ile temizlenir. Lidokain ile lokal anestezi yapılır, ameliyat sırasında aşırı kanamayı önlemek için turnike uygulanır. Tırnağın proksimal tırnak katlantısına hilal şeklinde cerrahi kesi yapılarak etkilenen tüm doku çıkarılır( eponişyumun distal kenarından 1 mm uzaktan 6 mm proksimale kadar, matriks korunacak şekilde). Çıkarma sonrası gazlı bez parçalarıyla doldurulur. Bazı tekniklerde proksimal tırnak katlantısının aynı genilik ve şekilde tamamen alınması önerilmekte.
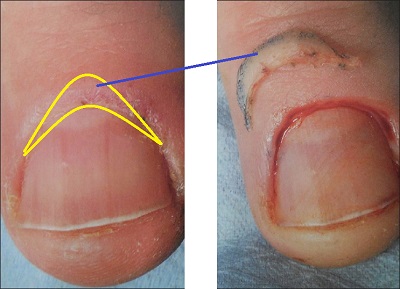
Ameliyat sonrası dönem Günde bir kez antibiyotikli solüsyonla temizlik yapılması, topikal antibiyotik uygulanması ve günlük pansuman yapılması tavsiye edilir. Oral antibiyotikler 5-7 gün süreyle uygulanır ve sağlıklı granülasyon dokusu görülene kadar pansuman 1-2 hafta devam ettirilebilir. Tam iyileşmenin 2 hafta içinde gerçekleşmesi beklenirken, kütikülün yeniden büyümesi ameliyattan sonra yaklaşık 6 hafta sürer.




