- Gösterim: 2311
Lupus eritematozus-LE nadir görülen, etyolojisi tam olarak blinmeyen, otoimmün inflamatuvar bir bağ dokusu hastalığıdır. Oldukça değişken klinik spektruma sahiptir. Bu spektrumun bir ucunda, hayatı tehdit eden organ tutulumuna neden olabilen sistemik lupus eritematozus (SLE), diğer ucunda ise deri tutulumunun ön planda olduğu "kutanöz lupus eritematozus-KLE" yer alır. Hastalığın klinik ve laboratuvar bulgularının çeşitlilik göstermesi nedeniyle tanı ve takibi zordur. Hastalığın çoklu organ tutulum riskleri nedeni ile sadece dermatoloji değil immünolog, nefrolog ve romatologlar gibi uzmanlık alanlarının ortak yaklaşımları gerekmekte.
Günümüzde lupus eritematozusun radikal bir tedavisi maalesef yok. Topikal ve sistemik tedavilerin amacı hastalığın kontrol altına alınması ve gelişebilecek organ tutulumu ve komplikasyonların en aza indirilmesidir. Yirminci yüzyılın başında LE ciddi ve sıklıkla ölümcül bir hastalık olarak kabul edilirken, mevcut etkili tedaviler ile hastalığının kontrolü sağlanmakta.
LE görülme sıklığı yaş, cinsiyet, ırk, etnik köken ve coğrafi konuma bağlı olarak değişmekte. Avrupa‘da yapılan çalışmalarda SLE insidansı 100.000 kişide 3.3 olarak bildirilirken bu oran Amerika‘da 100.000‘de 7.6 kişiye kadar çıkabilmekte.
Siyah ırkta, beyaz ırktan daha yüksek oranlar ile görülmekte. Etnik köken sadece hastalığın kliniğinide etkilemekte. Afrika kökenli hastalarda sistemik organ tutulumu ve deri lezyonları olan diskoid lezyonlar daha sık görülürken fotosensitiviteye daha az rastlanmakta.
Hastalığın görülme sıklığını etkileyen en önemli faktör cinsiyettir. Kadınlarda erkeklerden altı kat daha fazla görülür.
LE hemen her yaşta görülebilmesine rağmen en sık doğurganlık çağındaki kadınlarda, 15-40 yaş arasında ortaya çıkar. Hastalığın başlangıç yaşı klinik karekterinide etkilemekte. Erken yaşta başlayan olgularda böbrek tutuluma daha sık rastlanmakta. Geç yaşta başlayan olgularda ise malar raş ve eklemlerde artrit daha az görülmekte.
SLE klinikl gelişiminde immün tolerans kaybından bahsedilmekte. Teorik olarak hastalığın gelişiminde; genetik yatkınlık, otoimmünitenin indüklenmesi, otoimmünitenin ilerlemesi ve immünolojik hasar oluşumu şeklinde bir sıralamadan bahsedilmekte. Lupusta otoimmünitenin indüklenmesinde UV, sigara, ilaçlar ve enfeksiyonlardan bahsedilmekte. 
Lupus eritematozus şüphesiyle gelen bir hastada iyi bir anamnez ve fizik muayene sonrası, laboratuvar bulguları tanıda yardımcı olmakta. Laboratuvar;
- Akut faz anormallikleri
- eritrosit sedimentasyon hızı; immünolojik aktivite ve inflamatuvar proçes sırasında yükselmekte ancak spesifik bir belitteç değil. SLE‘li hastalarda hemen her zaman yüksek saptanırken, bu oran KLE‘li hastalarda %20-56 arasındadır.
- C-reaktif protein (CRP): yine enfeksiyöz ve inflamatuvar hadiseler esnasında artar. SLE‘li hastaların ancak %20-30‘unda CRP yüksekliği saptanır. Bu nedenle hastalık aktivitesinin izlenmesinde yararlı değildir.
- hipergamaglobulinemi: SLE, kronik inflamatuvar bir hastalık olduğundan, serum globülinlerinin tamamını kapsayan genel bir artış vardır.
- Hematolojik anormallikler
- SLE hastalarında %50‘nin üzerinde kronik hastalığa bağlı olarak anemi görülür. Bu oran KLE‘li hastalarda %2-27 arasında değişmektedir. SLE‘li hastaların %8‘inde hemolitik anemi görülürken, KLE‘li hastalarda hemolitik anemiye hemen hiç rastlanmaz.
- Lökositopeni oranı SLE‘de %50‘yi bulurken, KLE‘de bu oran %0-30 arasındadır.
- Trombositopeni ise SLE‘de %16 civarında görülürken, KLE‘de %2-4 arasında değişmektedir.
- Renal anormallikler: SLE‘nin prognozunu belirleyen en önemli faktör renal tutulumdur. Lupus nefriti genellikle asemptomatiktir. İnflamatuvar renal hastalığın göstergesi ve fonksiyon kaybı; düzenli idrar sedimenti incelemesi ve üre, kreatinin düzeylerinin takibiyle sağlanır. İdrar sedimentinde görülen proteinüri, hematüri ve kanda üre, kreatinin miktarındaki artış hastalık aktivitesiyle ilgili bilgi vermektedir.
- Serolojik anormallikler
- Kompleman komponentleri: SLE‘nin aktif döneminde, artmış kompleman aktivasyonuna bağlı olarak C3 ve C4 düzeyi düşer. Ancak birçok otoimmün hastalık kompleman düşüklüğüne yol açtığından, hastalığın tanısında değil hastalık aktivasyonunun değerlendirilmesi ve monitorizasyonunda kullanılır.
- İmmün kompleks tayini: SLE‘li hastalarda serum immün kompleks varlığı ile hastalık aktivitesi arasında yeterli bir ilişki bulunamamıştır. Standart lupus monitorizasyonunda kullanılması önerilmemektedir.
- Romatoid faktör: SLE‘li hastaların %15‘inde, SKLE‘li hastaların %30‘unda, DLE‘li hastalarda ise nadiren, romatoid faktör pozitifliğine rastlanır. Romatoid faktör pozitif SLE‘li hastalarda nefrit daha sık eşlik eder ve prognozu daha ağır seyreder.
- Otoantikorlar: Lupus eritematozusun tanısında, hastalığa özgü olan ve olmayan birçok otoantikor kullanılmaktadır. Bu antikorlar hastalığın teşhis ve takibinde önemlidir.
- ANA testi; LE‘li hastaların tanısında en sık kullanılan test ANA‘dır. AKLE‘li hastalarda %95‘in üzerinde, 1:160 titrede ANA pozitifliği saptanır. Bu oran SKLE‘de %70-80 arasında, DLE‘de %10‘dan azdır. ANA pozitifliği normal sağlıklı popülasyonda %10‘u bulmaktadır. ANA, kronik kutane hastalıkta, uzun süre sistemik steroid veya diğer immünsüpresif tedavi alanlarda negatifleşir. Görüldüğü üzere ANA, LE‘li hastalarda en sensitif test olmasına rağmen, spesifitesi düşüktür. Antinükleer antikor terimi, hücrenin nükleus veya sitoplazmasında yer alan nükleik asite karşı gelişen otoantikoru tanımlamak için kullanılır. Günümüzde ANA, indirekt immünfloresan ve ELISA (Enzyme-Linked Immuno Sorbent Assay) testi ile saptanır. Ancak ELISA testinin sensitivitesi düşük olduğu için indirekt immünfloresan tercih edilmektedir. Bu testte substrat olarak insan epitelyum hücre dizisi (Hep-2) kullanılmaktadır. Substratın dondurulmuş kesiti önce hasta serumu, ikinci aşamada floresan ile işaretlenmiş gamaglobülin ile muamele edilir. İmmünfloresan mikroskobunda incelenerek hücrenin çeşitli bölgelerine bağlanan otoantikorlar gösterilir. ANA‘nın titrasyon tayini de indirekt immünfloresan ve ELISA yöntemiyle mümkündür, 1/80 ve üzerindeki titrasyonlardaki pozitiflik önemli kabul edilmektedir. İmmünfloresan yöntemiyle dört ayrı paternde boyanır;
- Benekli patern: En sık görülen, en az spesifik olan paterndir. Ekstrakte edilebilir nükleer antijen antikorları (ENA) içerisinde yer alan anti-RNP, anti-Sm, anti-Ro/SS-A ve anti-La/SS-B antikorları bu paternde görülür. Sistemik lupus eritematozusta anti-RNP antikoru spesifik değildir. Yüksek titrede, mikst konnektif doku hastalığı için tanı kriterleri arasında yer alır. Diğer bir otoantikor olan anti-U1RNP antikoru SLE'de %25-40 oranında pozitif görülmekte; bu antikorların pozitif bulunduğu olgularda Raynaud fenomeni ve myopati insidansı yükselmektedir. Nörolojik ve psikiyatrik değişikliklerle ilişkili anti-rRNP antikoru ise SLE‘de %10 oranında pozitif bulunur. Sistemik lupus eritematozus için oldukça spesifik olan anti-Sm antikoru, tanı kriterleri içerisinde yer alır ve pozitifliği ciddi anlamda renal ve santral sinir sistemi tutulumunu gösterir. antikoru içeren tüm serumlar anti-RNP antikoru da içerir; ancak bunun tam tersi doğru değildir. Sistemik lupus eritematozuslu hastaların %40-60‘ında anti-Ro/SS-A ve anti-La/SS-B antikorları pozitif bulunur ve ciddi organ tutulumu olmayan orta düzeyde bir SLE formunu yansıtır. Her iki antikor pozitifliği ile birlikte fotosensitivite ve lupus raşı insidansında artmaktadır. Bu antikorlar gebelik döneminde önem taşır. Plesantadan geçip neonatal LE‘ye yol açabilmektedir. Antinükleer antikor negatif SLE'de en sık bulunan antikor anti-Ro/SS-A‘dur. Geç yaşlarda ortaya çıkan SLE'nin; anti-Ro/SS-A antikor ve HLA-DR3 fenotip pozitifliği, akciğer tutulumu ve psikiyatrik bulgularla ilişkisi daha fazladır. Subakut kutane lupuslu hastalarda anti-Ro/SS-A ve anti-La/SS-B antikor pozitifliklerine daha sık rastlanır. Anti-Ro/SS-A antikor pozitifliği %70-90 arasında, antiLa/SS-B antikor pozitifliği ise %30-50 arasındadır.
- Periferik kenar paterni: SLE için oldukça spesifiktir. Anti-DNA antikorları bu paternde görülür. DNA yapısı nükleus içinde tek sarmal veya dsDNA şeklinde bulunur. SLE‘de anti-dsDNA antikor pozitifliği %40-90 arasındadır. Anti-dsDNA antikor pozitifliğinin, hastalık alevlenmesi ve bazı spesifik organ tutulumuyla ilişkili olabileceğini, bunun aksine bu korelasyonun düşük olduğunu gösteren çalışmalar mevcuttur. Subakut kutane lupusda anti-dsDNA antikor pozitifliği %2-21, DLE‘de %27‘dir. AntidsDNA antikorları pozitif olan DLE'li olgularda SLE gelişme riski daha yüksektir.
- Homojen patern: Anti-histon antikorları bu paternde boyanır. SLE‘li hastalarının %70‘inde pozitiflik gösterir. İdiyopatik veya ilacın indüklediği LE‘li hastalarda pozitif saptanır.
- Nükleolar patern: Anti-ribozomal antikorlar bu paternde görülür. SLE‘li hastaların %10‘nunda pozitiftir. Anti-ribozomal antikorlar fosfoproteinlere karşı (P0-P1-P2) antikor geliştirmektedir. Anti-P otoantikor pozitifliği, psikiyatrik hastalığın göstergesidir. Antifosfolipid antikor: Antikardiyolipin antikoru ve lupus antikoagülanı olmak üzere iki çeşittir. SLE'li hastaların %40-60'ında yüksek titrasyonda pozitiftir. Hastaların %30'u lupus antikoagülan aktivitesi gösterir. Antifosfolipid antikoru pozitif SLE'li olguların yaklaşık yarısında sekonder APS ortaya çıkar. Antifosfolipid antikoru bulunan SLE'li hastalarda antidsDNA antikor pozitifliği daha sıktır. İlaca bağlı LE'de bu antikor %75 oranında pozitif bulunur.
- Deri lezyonlarından alınacak örneklerin patolojik değerlendirmesi
- Deri lezyonlarının direkt immünfloresan değerlendirilmesi
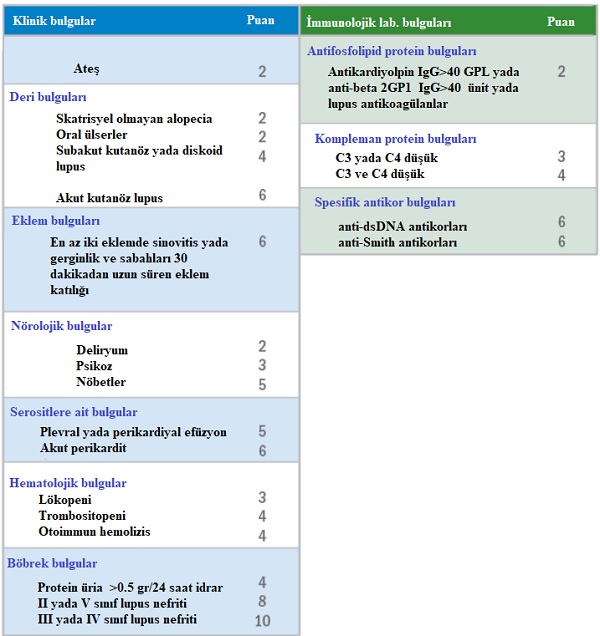
1982 yılında SLE tanı kriterleri belirlenerek tanıda bunlar kullanılıyordu. Hastalığın karakteristik belirti veya semptomlarının hastada olup olmadığına bakılarak karar veriliyordu. Aşağıdaki tabloda yer alan klinik bulgulardan an az 4 tanesinin varlığı lupus tanısı için yeterli görülmekte idi.

2018 yılında Avrupa Romatoloji birliği SLE tanısında kullanılmak üzere yeni kriterler belirledi. Yeni 22 kriterin her birine değişen ağırlıkta puan verilmekte ve toplam skora bakılmakta. Bu yeni sistemde hastanın HEp-2 hücrelerinde en az 1:80 antinükleer antikor (ANA) titresine veya eşdeğer bir pozitif teste sahip olması gerekiyor. Ayrıca aşağıda tanımlanan 22 kriter puanlamasında en az 10 puan alması gerekiyor.
Lupus eritematozusun deri bulguları oldukça çeşitlilik gösterir. SLE‘de deri, eklemden sonra ikinci sıklıkla tutulan organ ve sıklıkla görülen başlangıç semptomudur. SLE’li hastalarda deri bulgularının iyi bilinmesi hastalığın erken tanısı ve takibinde önemlidir.
LE deri bulguları tanı sırasında kullanılan kriterler arasında yer almakta. LE deri bulguları spesifik ve spesifik olayan deri bulguları olarak iki grupta toplamakta.
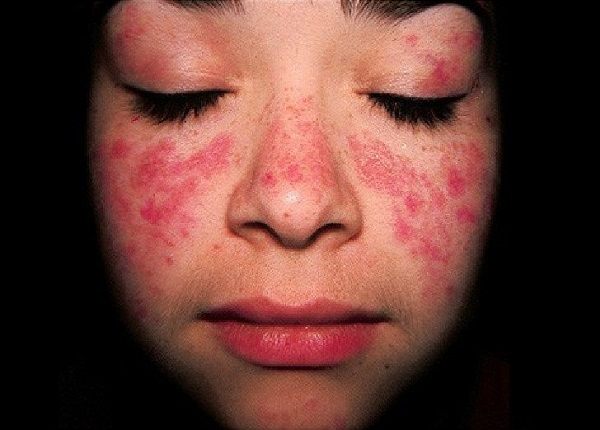
- Lupusa spesifik deri bulguları arasında; yanaklarda görülen malar raş, spesifik bir lezyonu olan diskoid raş, ışık duyarlılığı için tanımlanan fotosensitivite ve ağız içerisinde mukozal ülser yer almakta. Yüzde burun iki yanında yanaklarda kızarılık-malar raş kelebeğe benzediği için "kelebek hastalığı" olarak bilinmekte. Ancak LE ‘ye özgü deri bulgularına sahip olan birçok hasta bu kriterleri karşılamamakta ve bunlara sahip hastaların bir kısmı asla SLE‘ye dönüşmemekte.
- Lupusa özgü olmayan deri bulguları. Bunlar diğer hastalıkların seyrinde de görülebilmektedir. Bu bulguların görülme oranı SLE‘li hastalarda daha sıktır.
- vaskülit; en sık görülen lupusa özgü olmayan deri bulgusudur. SLE‘li hastaların %20-70‘ini kapsar. Tüm damarları etkileyen aşırı inflamatuvar bir cevap söz konusudur. Klinikte ürtikeryal vaskülitten lökositoklastik vaskülite değişen formlarda karşımıza çıkar. En sık görülen klinik bulgu, alt ekstremitelerde palpabl ve non-palpabl purpuradır. Kutane vaskülit sonucu dijital ülser ve bacak nekrozu gelişebilir. Küçük damar vaskülitine, daha çok Sjögren sendromu ile birliktelik gösteren SKLE olgularında rastlanır. Parmak uçlarında arteriyol ve venüllerin etkilendiği küçük gergin vaskülitik nodül görünümü ortaya çıkar, buna Osler nodülü denir. Tenar ve hipotenar bölgede eritemli, vaskülitik nodül gelişebilir, bu nodül Janeway lekesi olarak adlandırılır. Ürtikeryal vaskülit, SLE‘li hastalarda iki şekilde görülür. Özellikle artrit ve glomerülonefritin eşlik ettiği; anti-ds DNA, anti-Ro/SS-A ve anti-U1RNP antikor pozitifliği ile giden form en sık karşımıza çıkandır. Diğer tabloda ise hipokomplemantemi ve anti-C1q antikor pozitifliği görülür. Ek olarak anjioödem, göz iltihabı (üveit, episklerit vs) ve obstrüktif akciğer hastalığı eşlik edebilir.
- livedo retikülaris; SLE‘li hastalarda antifosfolipid antikor pozitifliğinin göstergesi olarak kabul edilmekte. SLE hastasının %17‘sinde livedo retikülaris bulunduğu ve bu hastaların %81‘inde bu antikorun pozitif olduğu saptanmıştır.SLE ‘nin eşlik ettiği bu tabloya sekonder antifosfolipid sendromu (APS) denilmektedir. Klinik olarak, hastalar karşımıza arteriyal/venöz tromboz, trombositopeni, tekrarlayan abortus tablosu, kalp kapak hastalığı, pulmoner hipertansiyon ve serebral infarktla gelebilmektedir. Deride livedoid patern küçük damarlarda infarkta yol açıp alt ekstremitede atrofi blanche benzeri sikatris oluşumuna sebep olabilmektedir.
- raynaud fenomeni; SLE‘li hastaların %2-10‘unda görülür. Erken dönem bir bulgu değildir, hastalığın ilerlemesiyle ortaya çıkar. Ciddi olgular, küçük dijital ülser ve gangrenle gelebilmektedir. SLE hastalarında anti-U1 Ribonükleoprotein (U1RNP) pozitifliği Raynaud fenomeni sıklığını artırmaktadır. SLE aktivitesi ile Raynaud fenomeni arasında herhangi bir korelasyon tespit edilememiştir.
- eritromelalji; sekonder eritromelalji nedenlerinden birisi de SLE‘dir. Hastalık çok nadirdir; kesin nedeni bilinmemekle birlikte vasküler anormallikler suçlanmaktadır. Bilateral, simetrik, özellikle ayaklarda belirgin eritem ve ısı artışı görülür ve yanma hissi eşlik eder.
- büllöz lupus eritematozus; LE hastalarda görülen büllöz lezyonlar, lupusa özgü ve özgü olmayan olmak üzere ikiye ayrılmaktadır. Lupusa özgü büllöz lezyon, lupusun her üç formunda görülebilir. AKLE ve SKLE‘de ortaya çıkan büllöz lezyonlar klinik ve histopatolojik olarak toksik epidermal nekrolize benzer. DLE lezyonunun kenarında veziküler değişiklikler olabilir. Lupusa özgü olmayan büllöz değişiklikler için büllöz SLE terimi kullanılmaktadır. Ek olarak, bazı büllöz hastalıklar da SLE‘ye eşlik edebilmektedir. Akkiz epidermolizis büllöza akutada, geniş vezikülobüllöz lezyon HLA-DR2 pozitif SLE‘li hastada görülebilmektedir. Bu tip bir döküntü epidermolizis büllöza akuta benzeri LE‘ye özgü olmayan deri hastalığı‖ olarak tanımlanmaktadır. SLE‘de oluşan bir diğer bül formasyonu ise dermatitis herpetiformise benzer, dermal papillada nötrofilik mikroabse oluşumuyla giden ve dermoepidermal bileşkede çeşitli depozitlerin birikimi sonucu oluşan tablodur. Bunların dışında büllöz pemfigoid, pemfigus eritematozus ve porfiria kutanea tarda gibi hastalıkların seyri sırasında LE ile ilişkili büllöz lezyonlar görülebilmektedir. Bu durum genetik yatkınlığa bağlı olarak otoimmün hastalıkların birlikte var olabileceğinin göstergesidir.
- alopesi; LE‘li hastalarda üç tip alopesi tanımlanmaktadır. DLE‘li hastalarda kalıcı sikatrisyel alopesi meydana gelmektedir. SLE‘de görülen alopesi iki formdadır. Birincisi klasik telogen effluviumdur. Hastalık aktivitesi azaldığında normal saçlar yerine gelmektedir. İkinci form ise lupus saçı/yünsü saç olarak bilinen, periferden ince saçların geliştiği bir telogen effluvium türüdür; saç çabuk kırılır ve dağınık bir görünüm oluşur.
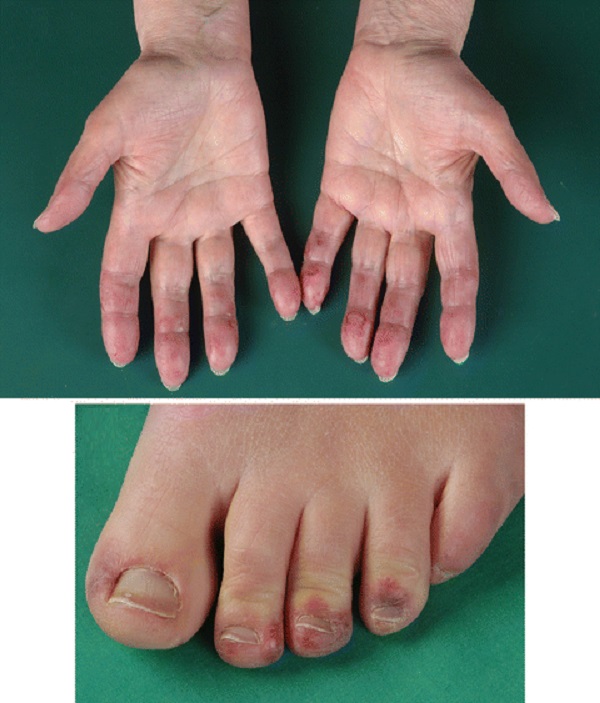
- tırnak değişiklikleri; LE‘li hastalarda tırnak değişimlerine de rastlanır. En sık görülen bulgu onikolizdir; bunun dışında pitting, yatay ve dikey çizgilenme, tırnak yatağında atrofi ve telenjiektazi ortaya çıkabilir.
- skleroderma benzeri değişiklikler; SLE‘li hastaların anti-U1RNP antikoru pozitif olan kişilerinde görülür. Sklerotik değişikliklerin yanında Raynaud fenomeni, akciğer yetmezliği, özefajial dismotilite eşlik edebilmektedir.
- pigmentasyon değişiklikleri; kutanöz lupus eritematozus lezyonlarının lokalize olduğu bölgelerde hipo/hiperpigmentasyon ortaya çıkabilmektedir. Özellikle antimalaryal ilaç kullanımı pigmentasyonu tetiklemekte.
Kutanöz Lupus Eritematozus
Klinik özellikleri, doku tutulumuna bağlı histolojik değişkenlere ve kan tahlilinde anormalliklere göre kutanöz lupus eritematozus alt gruplara ayrılmakta. KLE kliniğindeki akut, subakut ve kronik tanımlamaları, lezyonun süresi ile ilişkili değildir; bu tanımlamalar zeminde bulunan SLE‘nin ciddiyeti konusunda bilgi verir. Kutanöz lupustan 3-5 yıl içerisinde sistemik lupusa dönüşüm % 20 oranlarda belirtilmekte.
- akut kutanöz lupus eritematozus -AKLE
- subakut kutanöz lupus eritematozus-SKLE
- kronik kutanöz lupus eritematozus-KKLE
- diskoid lupus eritematozus-DLE
- chilblain lupus eritematozus
- lupus eritematozus panniküliti-LEP
- intermitan kutanöz lupus eritematozus-İKLE yada diğer adı ile lupus eritematozus tumidus-LET
Genetik farklılıklar, immünolojik ve çevresel faktörlerle kutanöz lupus eritematozus gibi otoimmün hastalıkların ortaya çıkma risk faktörleri olarak tanımlanmakta.
Subakut kutanöz lupus eritematozusun nadiren başka bir kansere ikincil olarak ortaya çıkabileceği(paraneoplastik) unutulmamalıdır. Ayrıca kutanöz lupus eritematozusta ağızda yanak mukozası kanseri, lenfomalar, solunum yolu kanserleri ve melanom dışı deri kanserleri gelişimi riski yüksek bulunmuştur.
Ultraviyole-UV A ve B’nin kutanöz lupus eritematozusta en önemli risk faktörlerinden biri olduğu gösterilmiştir. Geniş spektrumlu ve yüksek koruma faktörlü bir güneş koruyucunun standart şartlar altında kutanöz lupus eritematozusta deri lezyonlarını önlediği gösterilmiştir.
Sigara kullanımı yaygın kutanöz lupus eritematozus belirtileri olan hastalar için risk faktörü olarak tanımlanmıştır. Sigara kullanımı hastalık şiddetini ve tedavide kullanılan antimalaryal etkinliğini etkilediği gösterilmiştir.
Bazı ilaçların kullanımı lupus eritematozus klinğini tetkleyerek miyalji, artralji, serözit ve ateş gibi sistemik lupus eritematozusun tüm özelliklerini gösterebilir. Bu durumlarda deri ve organ tutulumları(böbrek gibi) nadirdir. İlaç kaynaklı kutanöz lupus eritematozus sıklıkla subakut alt grubunda görülmekte.
Travma, kaşıma, cerrahi skar, kontakt dermatit, çorap lastiği basıncı, kriyoterapi uygulanması, enfeksiyonlar, ısı ve bazı diğer uyaranlardan sonra KLE hastalarında “Koebner fenomeni-yeni deri lezyonu oluşumu ve eskilerde klinik alevlenme" bildirilmiştir.
Akut kutanöz lupus eritematozus-AKLE
AKLE lokal ve jeneralize olmak üzere iki alt forma ayrılır.
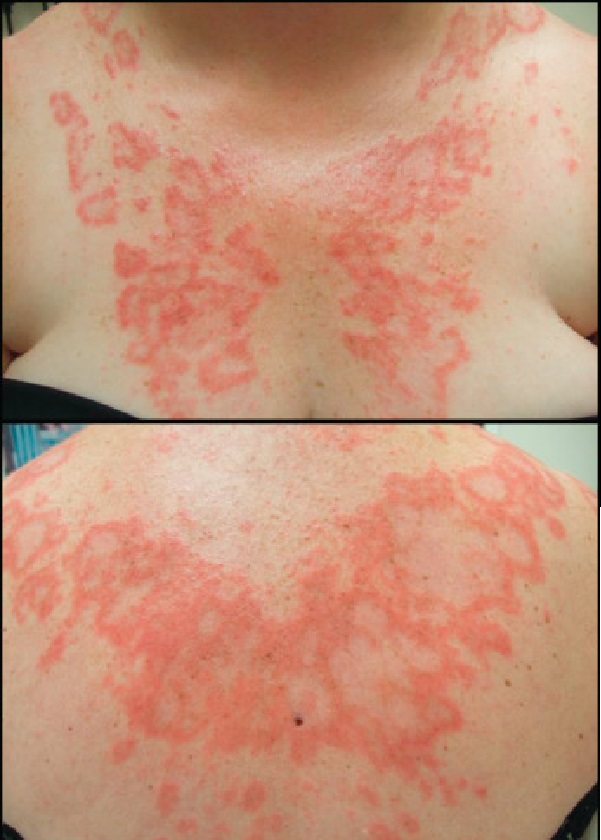
- Lokalize AKLE, klasik kelebek tarzı döküntüyü tanımlar. Bilateral malar bölgelerden burun üzerine uzanan eritem ve ödem görülür, nazolabial oluk korunmuştur ve bu görünüm-malar eritem, malar raş olarak da adlandırılır. Malar eriteme telenjiektazi, dispigmentasyon veya epidermal atrofi eşlik etmez, diğer yüz tutulumuyla giden erüpsiyonlardan ayrımı kolaylıkla yapılır. SLE‘li hastaların %20-60‘ında, SKLE‘li hastaların %15‘inde malar eritem görülür. Hastalığın erken başlangıcı ile ilişkili olduğu, hastalık aktivitesiyle ve UV maruziyetiyle arttığı bilinmekte. Malar eritem ile birlikte anti-ds DNA antikor pozitifliğine ve lupus nefritine daha sık rastlanmaktadır. Bu tip döküntüyle gelen hastalarda iç organ tutulumu araştırması önerilmekte.
- Jeneralize AKLE, yaygın makülopapüler döküntüyle başlar, primer olarak UV ışığa maruz kalan boynun V bölgesi ve ekstremitelerin ekstansör yüzleri tutulur. Geniş yayılım gösteren döküntü, simetrik olarak el ve ayak sırtlarını tutar. Dermatomyozitten farklı olarak metakarpofalangeal, proksimal interfalangeal ve distal interfalangeal eklemlerin üzeri korunmuştur. Yapılan büyük çalışmalarda bu kliniğin tüm LE‘li hastaların %20-60‘ını kapsadığı bildirilmekte. Kadınlarda erkeklerden 4-6 kat daha fazla görüldüğü, 2. ve 3. dekatta artış gösterdiği ifade edilmekte.
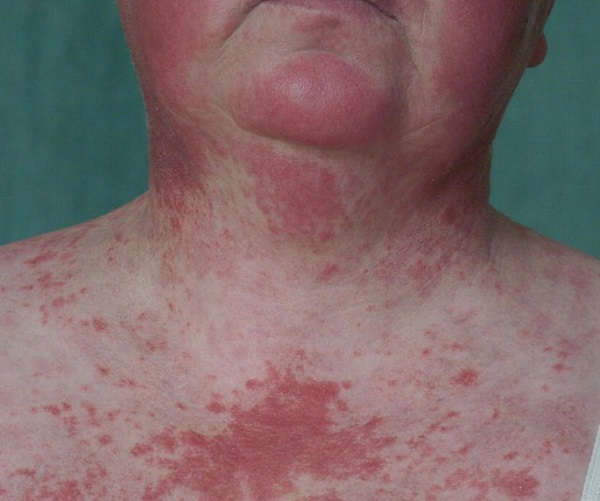
Lupusa özgü olmayan deri lezyonlarına aktif AKLE‘de sık rastlanır. Saçlarda diffüz bir incelme, frontal saç çizgisi kenarındaki saçlarda kırılma (lupus saçı)
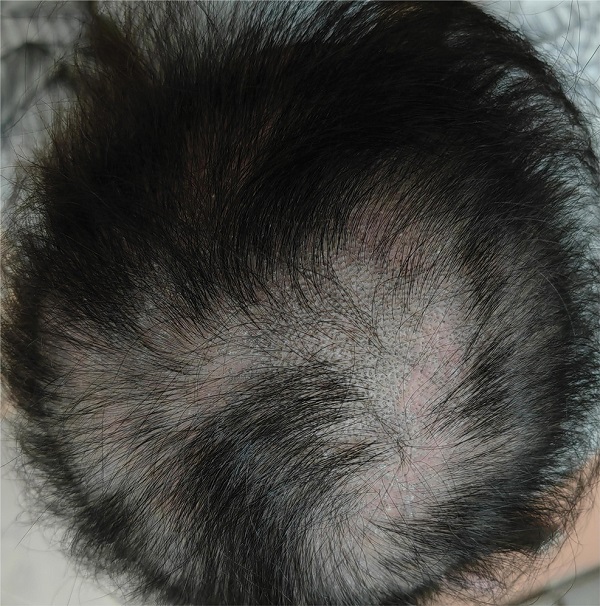
ve oral mukoza içerisinde yüzeyel ülserasyonlar eşlik edebilmekte. Periungual eritem, tırnak yatağı eritemi (kırmızı lunula), kütikül kaybı, splinter hemorajiler ve tırnak yatağı telenjiektazileri de görülebilmektedir.
Subakut kutanöz lupus eritematozus- SKLE
Karakteristik özellikleri içerisinde fotosensitivite, dissemine hızlı yayılım gösteren ve sikatris bırakmayan deri lezyonları ve sınırlı sistemik organ tutulumu yer alır. Kadın cinsiyeti baskın olmasına rağmen tam oran bilinmemektedir. Başlangıç yaşı 30 ile 40 arasındadır.
Klinik olarak güneşe maruz kalan omuz, boynun V bölgesi, kolların ekstansör yüzlerinde eritemli makül veya papül şeklinde başlayan lezyon, annüler veya psoriaziform/papüloskuamöz plağa dönüşür. SKLE‘li hastalar fotosensitif olmalarına rağmen yüz orta hat genellikle korunur. Klinik olarak iki varyantta karşımıza çıkar.
- Psoriaziform/papüloskuamöz varyantta oval veya yuvarlak şekilli plak ve bu plağın çevresinde psoriaziform skuam bulunur.
- Annüler varyantta ise merkezden iyileşme gösterip çevrede kırmızı bir sınır ve skuam bırakarak genişleyen daha büyük ve düz plak ortaya çıkar.
SKLE‘de yüzeyel bir inflamasyo olduğu için lezyonlarda endürasyon-deriden kabarma görülmez. Lezyon genellikle hipo/hiperpigmentasyonla iyileşir ancak sikatris bırakmaz.
Atipik klinik görünümlü SKLE olguları da karşımıza gelmektedir. Bunun en bilinen örneği plak sınırında vezikülobüllöz lezyonların görüldüğü eritema multiforme benzeri klinik tablodur.
Subakut kutanöz lupus eritematozuslu hastaların %15-20‘sinde lokalize fasiyal AKLE gelişir. Ancak klasik AKLE lezyonlarından daha kısa sürede ve daha az pigmentasyonla iyileşir. SKLE hastalarının %19‘unda klasik DLE lezyonları gelişebilmektedir. SKLE‘li hastalarda, DLE ile kıyaslandığında daha sık sistemik tutuluma rastlanır. En sık görülen ekstrakutanöz semptom artrit/artraljidir. Hastaların %20‘sinden daha azı ise renal tutulum veya santral sinir sistemi tutulumu gösterir.
Subakut kutanöz lupus eritematozusda en sık görülen otoimmün hastalık Sjögren sendromudur. Bunun dışında romatoid artrit, Hashimato tiroiditi, herediter anjioödem ve otoimmün poliglandüler sendrom tip II eşlik edebilmektedir. HLA DR3 ve yüksek düzeyde anti-Ro/SS-A antikor pozitifliği bulunan kişilerde bu risk daha yüksektir.
Subakut kutanöz lupus eritematozus, çeşitli malinitelerle (meme, akciğer, mide, hepatosellüler karsinom, Hodgkin hastalığı ve malin melanom gibi) ilişkili paraneoplastik bir sendrom olarak da kabul edilmektedir.
Subakut kutanöz lupus eritematozuslu hastalar, LE‘ye özgü olmayan deri bulguları ile de karşımıza çıkar. En sık difüz alopesi, mukozit, livedo retikülaris, periungual telanjiektazi, küçük damar vasküliti, Raynaud fenomeni, kutanöz skleroz ve kırmızı lunula görülür.
Kronik kutanöz lupus eritematozus-KKLE
Kronik seyirli, başta yüz bölgesini etkileyen, eritemli, hiperkeratozik, diskoid görünümlü plakla seyreden ve sikartisle iyileşen bir hastalık grubudur. Kadınlarda, erkeklerden üç kat daha sık görülür. Hastalık tipik olarak 20-40 yaş arasındaki gençleri etkiler.
- KKLE nin Diskoid Formu
Diskoid form KKLE‘nin en sık görülen lokalize varyantıdır. Erken dönemde keskin sınırlı, eritematöz, yapışık skuamlı lezyonla karakterizedir. Hastalık ilerledikçe lezyon giderek büyür, diskoid bir görünüm kazanır ve daha infiltratif hale gelir. Lezyon üzerindeki yapışık skuam dilate kıl folikülüne doğru ilerler. Yapışık skuam sert bir cisimle kaldırılmaya çalışıldığında ağrı verir ve altta keratotik, dikensi, kıl folikülüne doğru uzanan foliküler tıkaçlar görülür. Buna çivi belirtisi denir. Lezyonlar genişlemeye devam ettikçe periferi eritemli, kabarık bir hal alırken merkezi daha soluk, deprese ve atrofik olur. Diskoid lezyon, sıklıkla yüzü (alın, kaş, göz kapağı, burun, dudaklar ve kulak), boynun V bölgesini ve ekstremitelerin ekstansör yüzünü tutar. Lokalize DLE lezyonu sadece baş ve boyun bölgesinde görülür, jeneralize DLE lezyonu boynun alt kısmına yayılım gösterir. El içi ve ayak tabanı tutulumlarında diskoid lezyon, ağrılı ve erozivdir. DLE‘li hastaların %60‘ında saçlı deri tutulur ve 1/3‘ünde tutulum sikatrisyel alopesi ile sonuçlanır. Tırnak yatağının tutulumu DLE‘de çok nadirdir. Periungual telenjiektazi ve proksimal tırnak yatağındaki eritem sistemik bulguların habercisidir. Lokalize lezyonlar tırnak distrofisine yol açabilmektedir. Aktif DLE lezyonunda hem epidermiste hem de dermiste inflamatuvar infiltrasyon söz konusudur, bu sebeple lezyon endüre ve sert hissedilir. Diskoid lezyon skar riski taşır, uzun süredir mevcut olan lezyonda dispigmentasyon gelişir. Tipik olarak merkezde hipopigmentasyon ve çevrede hiperpigmentasyon görülür. Lezyonda skuamöz hücreli karsinom gelişme riski bulunmakta. Diskoid lupus eritematozusa eşlik eden sistemik semptomlar arasında en sık artralji yer alır. Klasik DLE‘li hastaların %5-10‘unda SLE gelişebilmektedir. Bu oran jeneralize diskoid lezyonu olan hastalarda daha yüksektir ve bu hastalarda SLE‘nin ciddi komplikasyonları gelişebilmektedir.
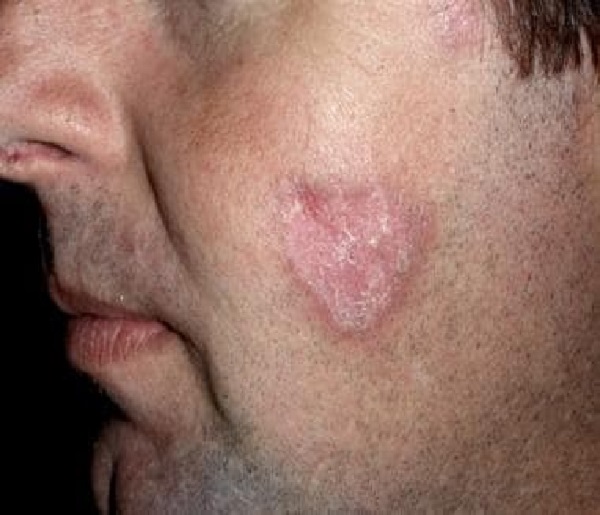
Diskoid lupus eritematozuslu hastalarda SLE gelişimini aşağıdaki risk faktörlerine bağlı olarak artmaktadır:
-
- Difüz nonsikatrisyel alopesi,
- Jeneralize lenfadenopati,
- Periungual telenjiektazi,
- Raynaud fenomeni,
- SKLE/AKLE deri lezyonları
- Vaskülit,
- Açıklanamayan anemi, belirgin lenfopeni, sifiliz serolojik testlerinde yalancı pozitiflik, ANA ve anti DNA antikor titresinde kalıcı yükseklik, hipergamaglobulinemi, yüksek eritrosit sedimentasyon hızı, güneş görmeyen yerlerde lupus bant testi pozitifliği, çözünür IL-2 reseptör düzeyi yüksekliği varlığı.
- Hipertrofik/verrüköz lupus formu
DLE‘li hastaların sadece %2‘sinde gözlenir. Normalde diskoid lezyonda varolan hiperkeratoz abartılı hale gelmiştir. Klinik olarak; verrüköz, indüre ve hiperkeratozik bir plak görülür. En sık kolların ekstansör yüzleri, sırtın üst kısmı ve yüz tutulur. Hipertrofik lupusun ayrı bir varyantı olan LE hipertrofikus et profundus, klinik olarak yüzde yerleşen ortası sert ve krater tarzı atrofi içeren mor renkli plakların görüldüğü lezyonla karakterizedir. Hipertrofik DLE‘li hastalarda sistemik hastalık gelişme riski nadirdir; ancak lezyonlar daha kronik seyirli ve tedaviye dirençlidir. Klinik tablo keratoakantom veya skuamöz hücreli karsinom ile karışabilmektedir .
- Lupus panniküliti/lupus eritematozus profundus formu
KKLE‘nin ender rastlanan bir formudur. İnflamasyon dermisin alt kısmına ve subkutan dokuya doğru uzanır. Bu hastaların %70‘inde altta yatan pannikülit KKLE‘li deri üzerinden gelişir. Sadece subkutan doku tutulumu olan hastalar için lupus panniküliti terimi kullanılırken, DLE ile birlikte olan pannikülit tablosunda lupus eritematozus profundus terimi kullanılmaktadır. Klinik olarak tek veya çok sayıda, sert, subkutan nodül veya plak görülür. Derin skar, sinüs traktı eşlik edebilir. Lezyonlar asimetrik olarak yüzü (disfigüre lipoatrofi), üst bacağı, boynu, kalçayı ve memeyi (lupus mastiti) tutar. Klasik DLE‘den daha fazla oranda sistemik tutuluma yol açar. Ülserasyon ve kalsifikasyon gelişebilir. Skar ve derin lipoatrofi ile iyileşmekte. hastaların % 75 inde ANA pozitif ve genellike anti ds DNA negatifitir. Bu hastaların %2-10‘u SLE ve diğer otoimmün hastalıklarla birliktelik gösterebilmektedir.
- Mukozal lupus eritematozus formu
DLE ve diğer KKLE formları %25 oranında mukozayı tutulabilmektedir. En sık oral mukoza tutulmasına rağmen konjonktiva, nazal ve genital mukoza da etkilenebilmektedir. Başlangıç lezyonu sıklıkla bukkal mukozada, daha az oranda damak, gingiva veya dilde, ağrısız eritemli plak şeklindedir. Olay kronikleştikçe plak, liken plana benzer bir görünüm alır. Lezyon eskidikçe merkezde atrofi veya ağrılı ülser gelişir. DLE lezyonu dudağın vermillon sınırında yerleşebilir. Kronik güneş hasarı sonrası difüz bir keilit görünümü ortaya çıkar. Oral mukoza lezyonu ile hastalık aktivitesi arasında belirgin bir korelasyon bulunmamakla birlikte; oral ülserasyon varlığı SLE‘nin on bir kriterinden birini oluşturmaktadır.
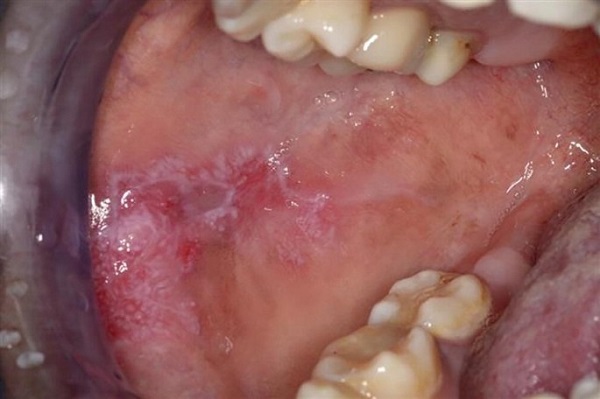
- Lupus tumidus
LE‘nin en fotosensitif varyantı olarak bilinmektedir. Hastalığın erken döneminde yoğun dermal müsin birikimi görülmesi sebebiyle KKLE‘nin bir alt grubu olduğu kabul edilmektedir. Klinik olarak güneş gören bölgelerde ürtiker benzeri eritemli, ödemli, papül ve plak görülür. Lezyon, klasik DLE lezyonundan farklı olarak, skar veya pigmentasyon bırakmadan iyileşir. Lupus tumiduslu hastaların %50‘sinin fotosensitif olduğu, %75‘inde ise UVA/B maruziyeti sonrası 1-2 hafta içerisinde yeni lezyonun ortaya çıktığı bildirilmiştir. Lupus tumidusta sistemik tutuluma hemen hiç rastlanmaz ve ANA genellikle negatiftir.
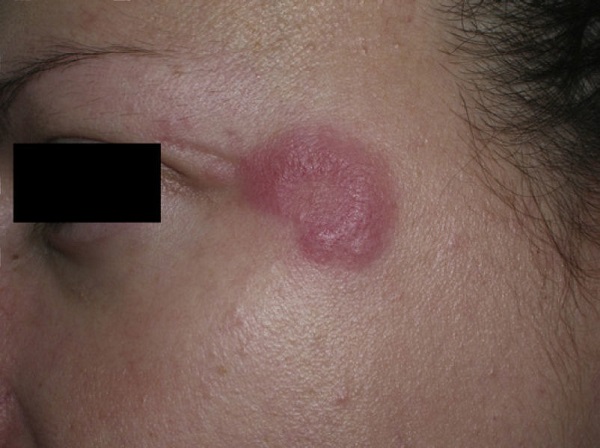
- Chilblain/perniotik lupus
KKLE‘li hastalarda çok nadir görülen bir klinik tablodur. Patogenezi bilinmemekle birlikte özellikle immünolojik anormalliklerin yol açtığı hiperviskozite; soğuk, ısı değişimine bağlı olarak mikrovasküler sirkülasyonda bozulma suçlanmaktadır. Klinik olarak hasta karşımıza, akral bölgelerde yerleşim gösteren, simetrik, iyi sınırlı, infiltratif morumsu renkli plakla gelir. Zamanla plak üzerinde hiperkeratoz veya ülserasyon gelişebilir. Sıklıkla el-ayak parmak uçları, kulak, burun, diz ve dirsek tutulur.
Chilblain lupus tanısı konulabilmesi için çeşitli tanı kriterleri belirlenmiştir.
Majör tanı kriterleri:
-
- Soğukla şikâyetlerde artma,
- Histopatolojik olarak kanıtlanmış LE tanısıdır.
Minör tanı kriterleri ise:
-
- SLE veya KLE‘nin diğer klinik özelliklerini içermesi,
- LE tedavisine pozitif cevap
- Kriyoglobülin ve soğuk aglütininin negatif olmasıdır.
Tanı konulabilmesi için iki majör ve bir minör kritere ihtiyaç duyulmaktadır. Chilblain lupuslu hastaların %20‘sinde sonradan SLE geliştiği, bu yüzden hastaların uzun dönem takip edilmesi gerektiği bildirilmektedir. Morfolojik olarak lezyonlar Jessner's lenfositik infiltrasyonuna benzemektedir ve bu sebeple bazı yazarlar bu iki hastalığın aynı hastalık olduğu görüşünü savunmaktadırlar.
Öneriler
- Özellikle SKLE hastalarında olmak üzere, hastanın geçmişte kullandığı ve şu an kullanmakta olduğu ilaçların sorgulanması gerekiyor.
- Tüm KLE hastalarına korunmasız UV maruziyetinden kaçınmayı ve günlük korunma önlemlerinin (fiziksel ve kimyasal) alınması gerekiyor
- Tüm KLE hastalarına D vitamini desteği almalarını öneriliyor.
- Tüm KLE hastalarına sigara kullanımını (aktif ve pasif) bırakmalarını tavsiye ediyoruz.
- Özellikle diskoid lupus eritematozus (DLE) hastalarına Koebner fenomenine neden olabilen tetikleyicilerden kaçınmalarını tavsiye ediyoruz
Hamilelik Dönemi veya Hormonal Tedavi
Gebelik döneminde hastalık kliniğinde alevlenmeler olmakta yada gebelik hastalığın başlangıcını sağlamakta.
Gebelikte en sık tutulan organlar deri ve eklemler olarak bildirilmiştir.
Hormon replasman tedavisi özellikle östrojen monoterapisinde hastalığının klinik alevlenme rsikinin yüksek olduğu saptanmıştır.
OCT özellikle östrojen içerikli olanlarda bu risk henüz tam olarak değerlendirilmemiştir.
- Antifosfolipid sendromunun eşlik ettiği KLE hastalarına östrojen içeren hormonal kontrasepsiyon kullanımını tavsiye etmiyoruz.
- KLE hastalarına östrojen replasman tedavisini önermiyoruz.
- Hamilelik ya da emzirme döneminde aktif hastalığı olanların tedavisinde ilk seçenek olarak klasik dozda hidrokinon kullanımı tavsiye ediliyor.
- Hamilelik sırasında HK tedavisine devam edilmesini tavsiye ediliyor. Ayrıca, hasta kinon kullanılıyorsa, hidrokşnona geçilmesi tavsiye ediliyor.
- Hamilelik veya emzirme döneminde, aktif hastalık veya ataklar sırasında HK’ye direnç gösteren KLE hastalarında alternatif tedavi olarak Dapson kullanılmasını öneriyoruz.
- Hamilelik veya emzirme döneminde, sistemik steroidlerin (prednizolon ve metilprednizolon) günde 10-15 mg’den daha yüksek bir dozda kullanılmamasını tavsiye ediyoruz.
- Çocuk doğurabilecek yaşta olup, etkili bir kontrasepsiyon yöntemi kullanmayan kadınlarda metotreksat (MTS), mikofenolat mofetil (MMF) veya mikofenolik asit (MFA), retinoidler, talidomid veya lenalidomid kulanılmasını tavsiye etmiyoruz.
- Ağır KLE ve/veya anti-Ro/SSA antikorları saptanan hastaların hamilelik ve emzirme dönemlerinde multidisipliner bir yaklaşımla tedavi edilmelerini tavsiye ediyoruz.
Tedavi
KLE hastalarda UV‘den korunma çok önemli olup bunun için alınması gereken önlemler;
- Güneşten koruyucuların faktörü (SPF), 30 ve üzeri olmalı, UVA, UVB ve görünür ışık filtreleri içermeli,
- Güneşten koruyucular kapalı havalar dâhil tüm yıl boyunca 24 uygulanmalıdır.
- Solaryum kesimlikle kullanılmamalıdır.
- Ev, iş yeri ve araba camlarında Uv filtreleri kullanılmalıdır.
- Vücut yüzeyini güneşten koruyacak özelliklerde giysiler, şapkalar güneş gözlükleri kullanılmalıdır.
- Fotosensitiviteyi artıran ilaçlardan [antibiyotikler (tetrasiklin, sülfonamid), antiinflamatuvarlar ve östrojen içeren hormon preparatları] uzak durulmalıdır.
Topikal Tedavi
Topikal Kortikosteroidler
Bölgesel KLE’nin en etkili tedavisidir ve hastalığın tüm alt tiplerinde kullanılabilir.
DLE lezyonlarının tedavisinde güçlü topikal kortikosteroidler tercih edilmeli.
Bununla birlikte, atrofi, telenjiektazi ve steroid ile ilişkili rozasea benzeri dermatit gibi iyi bilinen yan etkileri nedeniyle topikal kortikosteroidlerle yapılan tedaviler aralıklı olmalı ve uygulama süresi birkaç haftayı aşmamalıdır.
Yaygın hastalık ve/veya skar bırakma riski olan durumlarda antimalaryallerle birlikte kullanılmaları önerilmekte.
Kalsinörin İnhibitörleri
Takrolimus ve pimekrolimus içeren topikal kalsinörin inhibitörleri KLE de etkili olduğunu göstermiştir. Bunların en büyük avantajı topikal kortikosteroidlere kıyasla daha iyi bir güvenlik profiline sahip olmaları; deride atrofi, purpura veya telenjiektaziye yol açmamalarıdır.
En iyi sonuçlar LET hastalarında ve ikinci olarak da SKLE hastalarında elde edilmekte.
Diğer yerleşim yerlerine göre yüzdeki lezyonlarda ve 6 aydan kısa süredir var olan lezyonlarda daha iyi sonuçlar elde edilmekte.
Yaygın hastalık ve/veya skar bırakma riski olan hastalarda antimalaryallerle birlikte kullanılmaları önerilmekte.
Topikal Retinoidler ve Diğer Topikal Ajanlar
Retinoidlerin tazaroten, tretinoin ve tokoferolün sentetik esterifiye edilmiş bir ürünü olan tokotretinat fromları topikal tedavide kullanılabilir.
Bir beta 2 adrenerjik reseptör agonisti olan R-salbutamol kullanımında umut verici sonuçlar elde edilmiş ancak henüz ticari topikal preparatın hazırlnam aşamasında.
Topikal immün yanıt düzenleyicisi olan imikimodun KLE tedavisinde kullanımı ile ilgili yapılan çalışmalarda birbiriyle çelişen sonuçlar elde edilmiş. Bu nedenle KLE tedavisinde kullanılması tavsiye edilmemektedir.
UV Tedavisi, Kriyoterapi ve Lazerler
UVA1 ışık tedavisi, kriyoterapi ve lazerler Koebner fenomeni ve fotosensitivite nedeni ile kutanöz lupus eritematozusta kulanımı tavsiye edilmiyor.
Sistemik Tedavi
Lupus eritematozusta sistemik tedaviler var olan klinik lezyonlarının tedavisinde değil, aynı zamanda sistemik hastalık gelişimininin kontrolü için de kullanılmakta. Bu tedaviler hastalık kliniğinde yüksek oranda remisyon elde edilmesini, daha az relaps görülmesini ve de hastalıkla ilişkili böbrek tutulumu-lupus nefriti de dahil olmak üzere daha az sistemik organ hasarı ortaya çıkmasını sağlamakta.
Antimalaryaller
Sıtma hastalığında kullanılan antimalaryaller klorokin ve hidroksiklorokin ve kinakrindir. Hidrokisiklorokin yaygın ya da şiddetli kutanöz lupus eritematozus hastalarında ve özellikle skar ya da sistemik hastalık gelişimi riski olan hastalarda genellikle ilk uygulanan tedavidir. Ayrıca sistemik lupus eritematozuslu hastaların hepsinde standart tedavi olarak kullanımı önerilmekte. KLE’de bu tedavilere direnç durumunda tedavi değişikliği kararı almadan önce hastanın tedaviye uyumu ve sigara kullanımı değerlendirilmelidir. Eğer klorokin ve hidroksiklorokin tedavilier başarılı olmaz ise tedaviye sinerjistik etkiyle etkinliği arttıracak ama retinopati riskinde artışa neden olmayacak kinakrin eklenebilir. Kinakrinin en sık yan etkisi deri ve mukoz membranlarda sarı renk değişikliğidir, en ciddi ama çok nadir görülen bir yan etkisi de doz ve kullanım süresi ile ilişkili olan aplastik anemi gelişimidir.
Klorokin ve hidroksiklorokin tedavilerinden önce ve tedaviye başladıktan sonra yılda bir defa, risk faktörleri varsa daha erken dönemde göz değerelndirmesi ilaçların gözde retinal yan etkileri kontrol edilmeli.
Günlük maksimum dozun, hidroksiklorokin için 5 mg/kg ve klorokin için 2,3 mg/kg olacak şekilde kullanılması önerilmekte. Geri dönüşümsüz retinopati riski nedeniyle birlikte kullanımından kaçınılmalıdır. Hastanın bu iki ilacı kulanamaması durumunda( retinopati gibi) kinakrinin monoterapi olarak kullanılmasını tavsiye edilmekte.
Sistemik Kortikosteroidler
Sistemik kortikosteroidler kutanöz lupus eritematozus tedavisinde sistemik tedaviler içerisinde en yüksek etkinliğe sahiptir.
Oral kortikosteridlerin genel kullanım şekli 2-4 hafta boyunca günde 0,5-1 mg/kg şeklinde olup, sonra osteoporoz gibi iyi bilinen yan etkilerinden korunmak için ilacın kesilmesini hedefleyerek doz azaltımı (≤7,5 mg/gün) yapılmalıdır. Klasik bu tedaviye yanıt vermeyen dirençli olgularda 3 gün boyunca intravenöz (i.v.) 1 gr etilprednizolon pulse tedavisi kullanılması da alternatif bir yöntemdir.
Sistemik kortikosteroidler, şiddetli veya yaygın aktif KLE lezyonları varlığında antimalaryallere ek olarak ilk basamak tedavi olarak tavsiye edilmektedir.
İyi bilinen yan etkilerinden dolayı uzun süreli kortikosteroid tedavisini sistemik tutulumu olmayan kutanöz lupus eritematozus kullanımı önerilmemekte.
Metotreksat-MTX
Tedaviye dirençli subakut ve diskoid kutanöz lupus eritematozusta ikinci basamakta başarıyla kullanılan bir ilaçtır, aynı zamanda SLE tedavisinde de yaygın olarak kullanılmakta.
Mtx tedavide oral, IV ve deri lezyonları içerisine enjeksiyon şeklinde kullanılmakta.
Mtx tedavisi süresince yan etkileri azaltmak için folat replasmanı yapmak gereklidir.
Mtx kullanımına bağlı karaciğer toksisitesi görülme riski düşüktür, yine de altta yatan bir karaciğer hastalığının varlığı (HBV ve HCV), alkol kullanımı, obezite, tip 2 DM ve eş zamanlı kullanılan diğer ilaçlar gibi faktörler göz önünde bulundurulmalıdır.
Mtx 20 mg/hafta dozunu geçmeyecek şekilde, tercihen deri lezyonlarına nejeksiyon şeklinde ve de antimalaryal ilaçlara ek olarak kullanılmak üzere, ikinci basamak tedavisi olarak tavsiye edilmekte.
Retinoidler
Sistemik retinoidler asiteretin, isotretionin ve etratinat ercihen antimalaryallere ek olarak kullanılmak üzere ikinci basamak tedavi olarak önerilmekte.
Kutanöz lupus eritematozusta asitretin ve isotretinoin için önerilen günlük tedavi dozu 0,2-1 mg/kg’dir. Retinoid tedavisine genellikle tedavinin ilk 2-6 haftası içinde hızlı yanıt alınır. Tedavi kesilince hızla klinik alevlenme-relaps görülür. Her iki retinoid de teratojeniktir, bu nedenle tedavi süresince ve sonrasında kadın hastalarda doğum kontrolü sağlanmalı.
Dapson
Dapson tek başına ya da antimalaryallerle birlikte kullanıldığındaSKLE, LEP, ürtikeryal vaskülit ve oral ülserasyonlarda etkili olduğu bildirilmiştir. Ayrıca, dapson büllöz LE (BLE) etkili bulunmuştur.Dapsonun yan etkileri düzenli takip edilerek kontrol altında tutulabilir ancak uzun süreli kullanım sonrasında duysal ve motor nöropati gelişimi bildirilmiştir. Dapson tedavisine düşük doz ile başlayıp (50 mg/gün), tedavi yanıtı ve yan etkiler göz önünde bulundurularak, en fazla 1,5 mg/kg dozuna çıkılmasını tavsiye edilmekte. Tedavi öncesinde mutlaka G6PD aktivitesinin değerlendirilmesi gerekmektedir.
Mikofenolat Mofetil
Kontrollü çalışmalar olmasa da, otoimmün deri hastalıklarında, lupus nefritinde ve birçok kutanöz lupus eritematozus alt tipinde etkili olduğu gösterilmiştir.
Sistemik kortikosteroidler ve/veya hidrokinon ile birlikte kullanıldığında tedaviye dirençli hastalarında etkili bulunmuştur.
Yan etkileri (gastrointestinal, sitopenik, hepatotoksik ve hipersensitivite reaksiyonları) genellikle önemsiz ve sıklıkla da doz bağımlıdır. Hematolojik, hepatik ve renal toksisite için aylık laboratuvar kontrolleri gereklidir.
Miklofenolat dirençli kutanöz lupus eritematozusta tercihen antimalaryallere ek olarak kullanılmak üzere üçüncü basamak tedavi olarak tavsiye edilmekte.
Azatioprin, Siklofosfamid ve Siklosporin
SLE tedavisinde yaygın olarak kullanılmaktalar. Ancak sistemik tutulumu olmayan kutanöz lupus eritematozus hastalarında kullanılmaları önerilmez.
Azatioprin şiddetli ve tedaviye dirençli subkaut kutanöz lupus eritematozus tedavisinde i.v. siklofosfamid pulse tedavilerini larını takiben idame tedavisi olarak da kullanılmakta.
Talidomid ve Lenalidomid
Talidomidin dirençli olgularda tam remisyon sağladığı bildirilmiş. Talidomidi seçilmiş dirençli KLE olgularında tercihen antimalaryallere ek tedavi olarak tavsiye ediyoruz. Bununla birlikte, talidomid kullanan hastaların %17-27’sinde periferik nöropati gelişir(bu durum kısmi geri dönüşümlüdür). Dolayısıyla, nöropati riski talidomid kullanımını sadece tedaviye dirençli olgularla sınırlar. Talidomidin yapısal analoğu olan lenalidomid ile polinöropati gelişme riski daha düşüktür ancak kutanöz lupus eritematozusta kullanımı önerilmemekte.
Antibiyotikler
Antibiyotiklerin(klofazimin/sulfasalazin/sefuroksim aksetil) kutanöz lupus eritematozusta kullanımını önermek için çok az veri var bu nedenle kutanöz lupus eritematozusta kullanımı önerilmiyor.
İntravenöz İmmünglobulinler-İVİG
Yüksek doz İVİG (2 mg/kg/ay), otoimmün hastalıklarda başarıyla kullanılmakta. Dirençli KLE hastalarda tedavide faydalı olduğunu gibi deri lezyonlarını kötüleştirdiği de bildirilmiştir. Sık görülen yan etkisi baş ağrısıdır, daha nadir olanlar arasında deri döküntüleri, akut renal yetmezlik ve aseptik menenjit yer alır. Kutanöz lupus eritematozusta kullanımı önerilmemekte.
Belimumab
Belimumabın SLE’deki kas, iskelet ve mukokutanöz bulguları azaltarak hastalık aktivitesini pozitif yönde etkilediği görülmüştür. Bu nedenle sistemik tutulumu olmayan kutanöz lupus eritematozus tedavisinde önermememekte.
Rituksimab
Rituksimabın standart tedaviye dirençli SLE olgularında etkili olduğu ve deri lezyonlarında düzelme gösterilmiştir. Şu an için, rituksimab hiçbir ülkede SLE tedavisinde kullanılabilirlik açısından ruhsat almamıştır. bu nedenle kutanöz lupus eritematozus tedavisinde önerimemekte.
Anti CD4 Antikorlar
Henüz yeterli kontrol gruplu, karşılaştırmalı çalışma olmadığı için kutanöz lupus eritematozusta kullanımı önerilmiyor.
Diğer Biyolojik İlaçlar
Anti tümör nekrozis faktör-alfa (TNF-α), interferon-alfa (İFN-α), leflunomide gibi diğer biyolojik ilaçların lupusu tetikleyebileceği için kulanımı çok risklidir.
Kutanöz lupus eritematozus tedavisinde kullanılmak üzere yukarıda tanımlanan birçok tedavi seçeneği olsa da açık bir tedavi protokolü bulunmamakta.
Kutanöz lupus eritematozusta ilkolarak topikal kortikosteroidlerin seçilmesi, bunlara alternatif olarak topikal kalsinörin inhibitörleri kullanılabilir. Deri lezyonları skar bırakan ve yaygın bir klinik seyre sahip ise ve sistemik hastalık gelişimini engellemek için kullanılacak ilk tedavi seçeneği antimalaryallerdir. Aktif ve şiddetli deri lezyonları olan hastalarda ek olarak sistemik kortikosteroidler kullanılabilir ama iyi bilinen yan etkileri nedeniyle kullanım süreleri kısıtlanmalıdır. Diğer ikinci basamak sistemik tedavi olarak merotreksat ve retinodiler kullanılabilir.