- Gösterim: 2940
Çocuklukta seboreik dermatit (seboreik egzama), bebeklikte başlayarak ergenlik ve erişkin yaşlara kadar devam eden bir inflamatuar cilt hastalığıdır. Görülme sıklığı coğrafi yaşam alanlarına göre değişim göstermekle birlikte %10'a kadar ulaşabilir. Hastalık için hafif bir erkek cinsiyetinin baskınlığı görülmektedir. Neden tam olarak bilinmemekle birlikte, içsel ve dışsal faktörlerden bahsedilmektedir. Bunlar arasında cilt mikrobiyomu ve sebase bez fonksiyonu arasındaki etkileşim en önemlileridir. Doğuştan gelen bağışıklık fonksiyonu ve cilt bariyer bozuklukları diğer önemli nedenler arasında tanımlanmaktadır. Klinik olarak, sadece saçlı deride hafif lezyonlardan tüm vücutta yaygın inflamasyonlara neden olabilmektedir. Tedavi, uygun cilt bakımı, topikal tedaviler ve nadiren sistemik tedaviden oluşmaktadır.
Seboreik dermatit (seboreik egzama), bebeklerden yetişkinlere kadar farklı yaş dönemlerinde görülebilen, ciltte eritema-skuamöz (ciltte kızarıklık ve kepeklenme) yapabilen bir inflamatuar cilt hastalığıdır. Saçlı deri, yüz ve vücut kıvrım yerleri gibi seboreik alanlara yerleşimi nedeniyle seboreik egzama tanımı kullanılmıştır. Çocukluk dönemi cilt hastalıklarının ilk 10'unda yer almasına rağmen, atopik dermatit veya sedef hastalığı ile kıyaslandığında bilgilerimiz hâlâ yetersizdir. Hastalığın dünya nüfusunda dağılımına bakıldığında coğrafi bölgelere göre değiştiği görülmektedir. Sahra Altı Afrika ve Kuzey Amerika'da daha yaygın görülürken, Orta Asya ve Doğu Avrupa'da daha az görülmektedir. Egzemanın hafif bir erkek cinsiyetinde görülme sıklığı belirlenmiştir.
Çocuklarda seboreik dermatitin iki klinik formu tanımlanmıştır: yenidoğan, infantil formu ve ergenlik dönemi formu (yetişkin seboreik dermatit ile örtüşmektedir). İnfantil form 1960'lı ve 1970'li yıllarda daha fazla gözlenirken, 2000 yılından sonra önemli bir düşüş olmuştur; bu durum muhtemelen bebeklerde kullanılan yeni hijyenik ürünlerin Malassezia'nın ciltte kolonizasyonunu azaltmasından kaynaklanmaktadır. Çocuklarda hastalığın görülme sıklığının %4,6 ile %10 arasında değiştiği bildirilmiştir. Ancak geniş bir toplumsal tabanlı çalışmada yaşamın ilk üç ayında %71,7 ve bir yaşın altındaki çocuklarda %44,5 gibi yüksek bir yaygınlık gözlenirken, 12 ay ile 23 ay yaş aralığında %7,5'e düşmektedir. Burada hastalarda kliniğin çoğu hafiftir. Hastalığın görülme sıklığı üç yaşındaki çocuklarda %1'in altına düşer. Buna karşılık, genel olarak bağışıklık sistemi baskılanmış çocuklarda bu oranlar %33'e kadar çıkarken, HIV pozitif çocuklarda %40-80'e ulaşmaktadır.
Hastalığın bir yaşından önce daha sık görülmesine rağmen, iki yaş üstü çocuklarda düşük sıklığı göz önüne alınarak 0 ila 24 aylık çocuklar için infantil seboreik dermatit tanımı kullanılmaktadır. Son yıllarda infantil seboreik dermatitin, yetişkin veya ergenlik dönemi seboreik dermatitle ne ölçüde aynı olduğu konusunda bazı tartışmalar vardır. Bazı araştırmacılar bunların hiçbir ilişkisi olmayan ayrı durumlar olduğunu savunmaktadır. Diğer araştırıcılar ise bunların aynı hastalık olduğu ve farklı yaş dönemlerini ifade ettiğini öne sürmektedir.
Klinik bulgular saçlı deri ve kaşlarda eritemli zeminde hafif kepeklenmeler şeklinde hafif seyredebilirken, tüm ciltte yaygın egzematöz döküntülere neden olabilir. Klinik tablo atopik dermatite benzese de, sıklıkla kaşıntı yoktur ya da daha hafiftir. Çocukluk dönemi seboreik dermatitinde tedavilere dirençli ishal, malabsorpsiyon, zayıflama ve tekrarlayan genel enfeksiyonların şiddetli seboreik dermatitlerle birlikte görüldüğü "eritroderma desquamativum" veya "Leiner-Moussous hastalığı" olarak bilinen ağır klinik tablolar nadiren de olsa görülebilir (pediatrik acil bir durumdur ve hastane tedavileri gerektirmektedir). Seboreik egzamada cilt lezyonları üzerine eklenen herpes enfeksiyonları ile ortaya çıkabilen "egzema herpetikum" gibi komplikasyonlar gelişebilir.
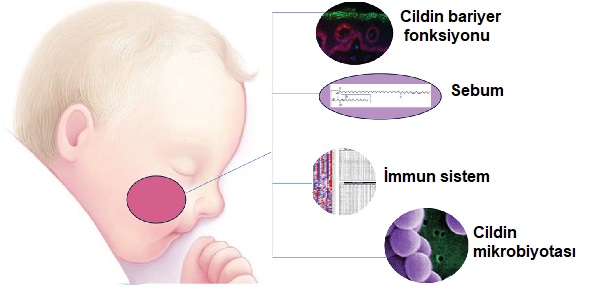
Seboreik dermatitte hala neden tam olarak bilinmemektedir. Yapılan çalışmalarda içsel ve dışsal faktörlerden bahsedilmektedir.
- Cilt mikrobiyomundaki değişiklikler önemli görünmektedir.
- Atopik dermatitin aksine, cilt lezyonlarında önemli ölçüde artmış bakteri yükü ve çeşitliliği göstermektedir. Enhydrobacter, Micromonospora ve Leptotrichia gibi mikroorganizmalar artmıştır. Yüz cilt lezyonlarında yapılan bir çalışmada, Staphylococcus'ların normalden %8,4 oranında arttığı ve cilt mikrobiyomasında %35,9 oranında çoğaldığı gösterilmiştir. Cutibacterium'larda göreceli olarak artış ve Streptococcus'larda göreceli bir azalma vardır.
- Cilt mikrobiyomu hiyjenik koşullar, iklim ve giyim alışkanlıklarından etkilenebilir.
- Seboreik dermatit ile Malassezia mayası (eski adıyla Pityrosporum) arasında belirlenmiş bir ilişki vardır; bunlar cilt yüzeyinde komensal lipofilik mayalardır. İnsan cildinde, özellikle sebum açısından zengin bölgelerde daha bol bulunan mantarlardır. Yapılan çalışmalarda insan başında bulunabilen 10 Malassezia türü tanımlanmıştır; en yaygın olanları M. restricta ve M. globosa'dır. Malassezia globosa ve M. restricta, dermatoloji kliniğine başvuran her yaştan seboreik dermatitli kişinin %80'inden fazlasında tanımlanmıştır. Malassezia furfur ise bebeklerde seboreik dermatitlerde ciltte daha yüksek sıklıkta kültüre edilmiştir. Hastalığın antifungal ilaçlara verdiği yanıt, mayanın nedensel bir rol oynadığına dair destekleyici kanıtlar sağlar. Malassezia doymuş yağ asitlerini besin kaynağı olarak tüketip doymamış yağ asitlerini bırakarak sebumu parçalayarak yağ asitlerini serbest bırakır. Sebumun hidrolizi, ciltte inflamasyonu ve doğuştan gelen cilt bağışıklık sistemini aktive ederek ciltte klinik bulgulara neden olan sitokinlerin yapımında artışa neden olmaktadır. Bu mayalar, insan cildinde keratinositlerde inflamasyonun aktivasyonunu ve ardından interlökin (IL)-1b salgılanmasına neden olmaktadır. Özellikle IL-4, IL-8 ve IL-17 bu yanıta katılmaktadır. Toll benzeri reseptörün (TLR)-2 uyarımı yoluyla IL-8 üretimi artar. İnflamasyon cilde kandan nötrofil ve lenfosit geçişine neden olur. Bu da IL-4, IL-5, IL-6, IL-9, IL-13 ve IL-25 gibi Th2 lenfositlerden sitokinlerin salınımını uyarmaktadır. Küçük bir çalışmada, seboreik dermatitli bebeklerin %73'ünden ve kontrollerin %53'ünden Malassezia kültürlenmiştir. Kontrollerde bile bu yüksek yaygınlık, durumun sadece mayanın varlığından kaynaklanmadığını, bireysel duyarlılığın rol oynadığını göstermektedir. Yetişkinlerde, seboreik dermatitin normal sayıda mayanın varlığında bile meydana geldiği gözlendikten sonra mayanın aşırı büyümesinden ziyade, Malassezia'ya karşı değişmiş bir konak yanıtının iltihaplı cilt durumuna yol açabileceğini düşündürmektedir.
- Ciltte seboreik bezlerin aktivitesi, sebum miktarı ve içeriği ile hormonlar; bu egzama için önemli bir faktördür. Seboreik egzamaların tipik olarak ergenlik döneminde artış göstermesi bunu desteklemektedir (seboreik bezlerin seks hormonları tarafından aktivasyonu). Yenidoğanda seboreik bezler, anneden geçen seks hormonları tarafından uyarılır. Bebeklerde dolaşımdaki anne hormonlarının etkisi altında, ciltte aşırı aktif yağ bezlerinin, dökülmesi gereken cilt hücrelerinin kafa derisine yapışmasına neden olan yağlı bir ürün salgılayabileceği düşünülmektedir. Ayrıca ciltte sebum ile artan yağ asitlerinin varlığının, ciltte pullanmalara yol açan kafa derisi hücrelerinin aşırı yenilenmesine neden olduğu öne sürülmüştür. Seboreik dermatitin bebeklikte annenin hormonları etkisi altında ve ardından ergenlikle birlikte androjen üretiminin arttığı dönemde ortaya çıkması, hormonal bir etiyolojiyi desteklemektedir.
-
Genetik problemler seboreik dermatitde suçlanmış. Yetişkinlerde seboreik egzama lezyonlarında kepek üzerine yapılan transkriptomik analiz, interlökin-1 reseptör antagonisti geni (IL-1Ra), IL-8 ve S100A8, S100A9 ve S100A11'i kodlayan genlerin arttığını göstermiştir.
-
Bozulmuş cilt bariyer fonksiyonu; seboreik dermatitte artan epidermal su kaybı (TEWL) bozulmuş bir cilt bariyer fonksiyonu ve cilt yüzeyinde pürüzlülüğe neden olmaktadır. Mevsimsel iklim değişiklikleri cilt bariyer fonksiyonu üzerinde etki göstererek seboreik dermatit kliniklerini değiştirmektedir.
-
Yakın zamanda yapılan bir çalışmada seboreik dermatitli yaşlı erkek hastalarda mikro-ribonükleik asitler (miRNA'lar) değerlendirildi. hsa-miR-6831-5p ve hsa-miR-7107-5p değerleri normale göre düşük ölçülürken hsa-miR-20a-5p, hsa-miR-191-5p, hsa-miR-127-3p, hsa-miR-106b-5p, hsa-miR-342-3p ve hsa-miR-6824-5p yüksek ölçülmüştür. Bu miRNA'ların ciltte hücre çoğalması, hücre döngüsü, apoptoz ve bağışıklık düzenlemesinde rol oyandıklarını göstermektedir. Çocuklarda henüz bu yönde bir çalışma yapılmamış.
-
Hastalık için net bir genetik yatkınlık, genetik geçiş bulguları yoktur. Bununla birlikte, A*32, DQB1*05 ve DRB1*01 gibi belirli insan lökosit antijeni (HLA) alelleri ile seborek dermatitis arasında bir ilişki olabileceği düşünülmektedir.
Pediatrik seboreik dermatit, bebeklerde genellikle doğumdan 2-3 hafta sonra gelişir ve 6 aya kadar sürebilir. Lezyonlar çoğunlukla saçlı deri ve genital bölgede görülür. Klinik olarak, lezyonların görünümüne ve yerleşimine göre farklılaşan alt klinik formları tanımlanmıştır.
- Bebeklerde saçlı deri seboreik dermatiti; sefalik seboreik dermatit, beşik başı (cradle cap), süt kepekleri, kabukları gibi tanımlarda kullanılmaktadır. Bebeklerde 3. hafta ile 4. ay yaş döneminde görülmekle birlikte sıklıkla 3. ayda ortaya çıkar. Saçlı deride ön ve yanlarda; fronto-parietal bölgede kafa derisine yapışık, "yağlı" görünümlü, kalın ve sarı renkte cilt kabukları (kepekleri) görülmektedir. Saçlı deri dışında kaş, kirpikler, yüzde yanaklarda, nazolabial katlantıda, kulak arkasında hatta daha uzak vücut bölgelerinde (göbek, bez bölgesi veya koltuk altı/kasık gibi vücut kıvrımları) benzer lezyonlar görülebilmektedir. Saçlı deride lezyonların zemininde ciltte kızarıklık (eritem) görülebilir; ancak diğer bölgelerde eritem daha yoğundur. Çok nadiren, bu tip seboreik egzama tüm vücut için eritrodermaya (kepeklenme var/yok, tüm vücutta yaygın eritemin varlığı eritrodermi olarak tanımlanır) ilerleyebilir. Yaygın klinik tutulum ve eritrodermide bağışıklık sisteminde yetersizlik düşünülmeli ve daha fazla araştırma yapılmalıdır. Kaşıntı sıklıkla yoktur ve bu, atopik dermatitten ayıran önemli bir klinik unsurdur. Saçlı deri tutulumlarında atopik dermatit veya kafa derisi sedef hastalığında da görülen "pityriasis amiantacea" klinik tablosu iyi değerlendirilmelidir. Bu rahatsızlık, tüm etnik kökenlerden ve iklim bölgelerinden bebekleri etkiler ve bebeklerin %71'i yaşamlarının ilk üç ayında gözlenebilir.
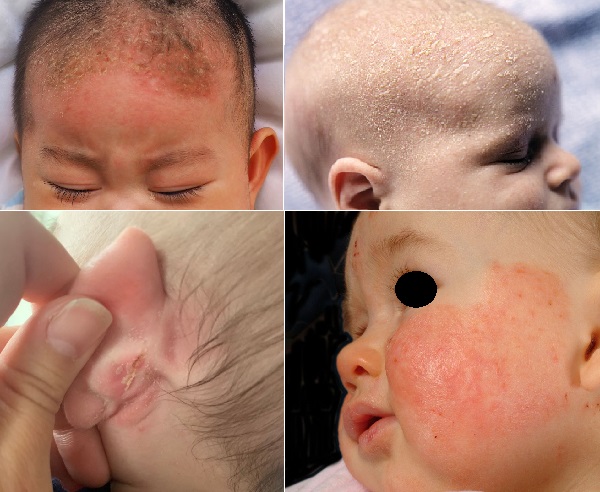
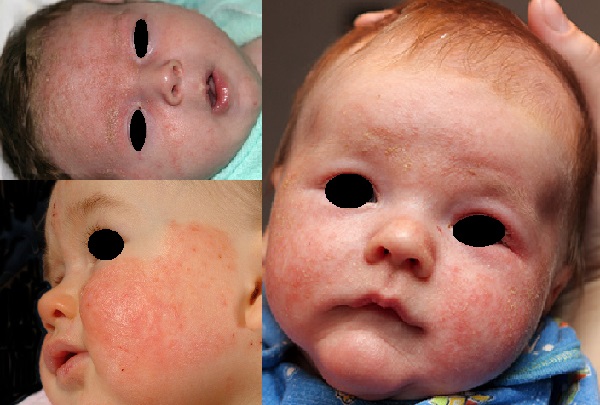
- Beklerde sadece yüz tutulumu olan seboreik dermatit; yalnızca yüzde lezyonların varlığıyla tanımlanır ve nadir bir klinik formdur. 2 ile 6 aylık dönemlerde bu klinik form ile atopik dermatit arasında ayırıcı tanı yapmak zordur. Çünkü her iki klinik tablo birbirini izleyebilir; örneğin, seboreik dermatit gerilerken atopik dermatit gelişebilir. Son araştırmalarda, özellikle baş ve yüz tutulumlu seboreik dermatitlerin, atopik dermatit veya astım öyküsü olan ailelerden gelen çocuklarda daha sık olduğu belirtilmiştir.
- Bebeklerde vücudun katlantı, intertriginöz bölgelerine yerleşen seboreik dermatit; koltuk altı, göbek, boyun bölgesi, kol ve bacakların kıvrımlarına yerleşen, eritemli görünümde, hafif kabuklanma gösteren, çok iyi sınırlı, simetrik bir yerleşim gösteren seboreik egzama lezyonları ile karakterizedir.
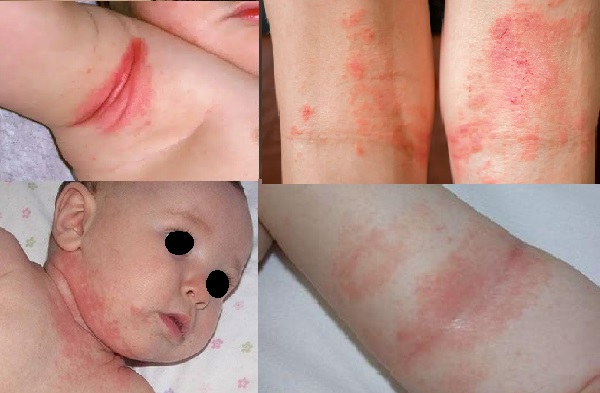
- Bebeklerde bez bölgesi, genital bölge seboreik dermatit; kendine özgü bir görünüme sahiptir. Ciltte kabuklanma hafif yada olmayabilir, baskın olan kinik görünüm eritemdir ve deride maserasyon tipi hasar bulunmaktadır.
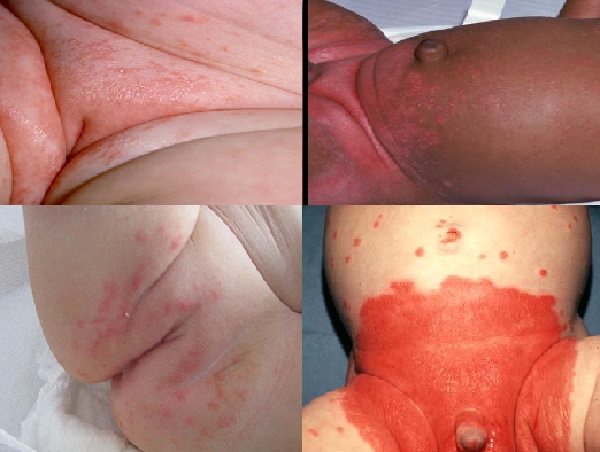
- Bebeklerde tüm vücutta yaygın seboreik dermatit; bu yaygın form diğerlerine gör oldukça nadir görülmektedir.
-
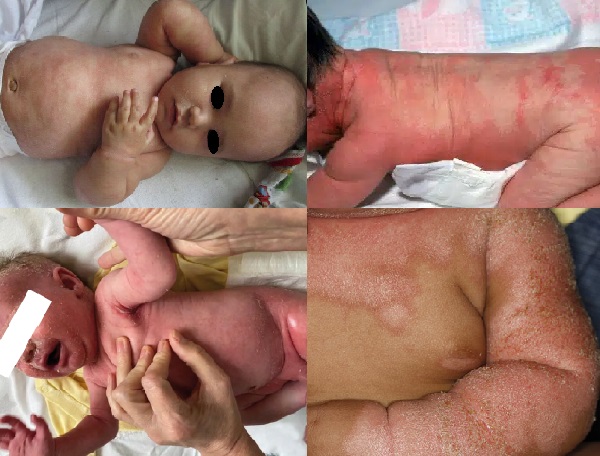
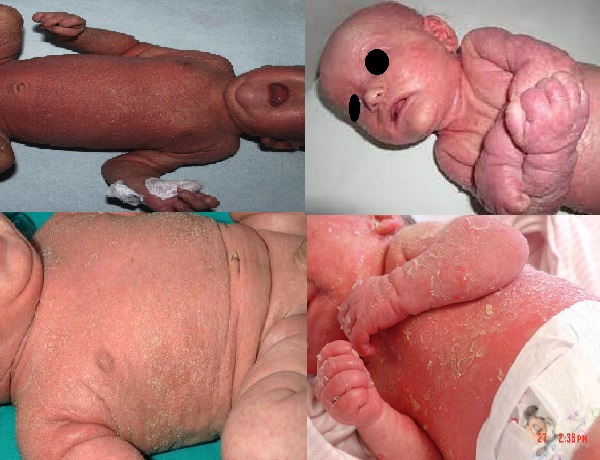
Bebeklerde Leiner hastalığı ile birlikte görülen seboreik dermatit; Eritroderma desquamativum olarak da bilinir. Leiner hastalığı doğumda mevcut olabilir ancak daha sıklıkla yaşamın ilk birkaç ayında gelişir. Kızlarda erkeklerden ve emzirilen bebeklerden daha yaygın görünmektedir. Klinik olarak şiddetli ve yaygın seboreik dermatit, tekrarlayan ishal, tekrarlayan cilt ve iç enfeksiyonlar ile büyüme geriliği ile karakterizedir. Leiner hastalığının kesin nedeni bilinmemektedir ancak vücudun bağışıklık sisteminde kompleman C5 bileşeninde kalıtsal bir işlev bozukluğu veya eksiklik rol oynamaktadır. Hastalık genellikle kafa derisi, yüz veya bez bölgesinde pullu bir döküntü olarak başlar. Çok hızlı bir şekilde vücudun diğer bölgelerine yayılır. Etkilenen cilt alanları parlak kırmızıdır ve ödem görülebilir. Bebekler genel olarak rahatsız görünür ancak kaşıntı yoktur. Diğer bulgular arasında tekrarlayan ishal, bebeğin gelişmemesi, kilo alamaması ve lokal cilt enfeksiyonları bulunur. Ayrıca zatürre, menenjit ve septisemiye yol açabilecek daha ciddi enfeksiyonlar geliştirme riski de vardır. Tanı sonrası hastane tedavileri gerektiren seboreik dermatitin ciddi klinik formudur.
- Bebeklerde eritrodermiye neden olabilen seboreik dermatit; seboreik dermatitin tüm vücutta yaygın klinik formudur. Tüm vücutta kepeklenme olmaksızın eritem ve hafif ödem görülmektedir. Eritrodermik cilt hastalıkları grubunda değerlendirilir. Tanı sonrası hastane tedavileri gerektiren seboreik dermatitin ciddi klinik formudur.
Ergenlik ve erişkin dönemde seboreik dermatit ile birlikte akne, obezite, metabolik sendrom, insülin direnci ve diabetes mellitus bulunmaktadır (komorbiteler). Bebeklerde bilinen ve eşlik edebilen bir hastalık ilişkisi yoktur. Ancak bebeklik dönemindeki seboreik dermatitte aynı kişide atopik dermatit gelişebilir.
Tedavi
Bebeklik döneminde seboreik dermatitte tedavi olmasa bile 5-6 ayda tam iyileşme görülür; 2-3 yaşın sonrasında hastalığın kronik klinik seyri nadirdir. Hastalığın kliniği genellikle hafif, iyi huylu ve kendi kendini sınırlayan bir özellik taşıdığı için tedavi gerektirmeyebilir. Yetişkin seboreik dermatit için birkaç tedavi geliştirilmiştir. Bunlar arasında antiinflamatuar ajanlar (topikal steroidler ve kalsinörin inhibitörleri); cilt kepeklenmesi ve pullanmanın yumuşatılması ile ciltte uzaklaştırılması için keratolitikler (soyma ajanları; salisilik asit, katran, çinko); mayayı azaltmak için antifungal ilaçlar (ketokonazol, selenyum sülfür) ve birden fazla etki mekanizmasına sahip olabilen alternatif tedaviler (çay ağacı yağı şampuanı) yer almaktadır. Yetişkin seboreik dermatitlerde topikal steroidlerin ve topikal antifungal ilaçların (özellikle ketokonazol) etkili olduğu, ancak ketokonazolün klinik tekrarlamaları önlemede daha iyi olduğu belirtilmiştir. Ancak bebeklerde seboreik dermatit için tedavi önerileri konusunda bir fikir birliği yoktur.
Pediatrik seboreik dermatitde topikal tedavi altın standarttır.
- Saç derisi seboreik dermatit lezyonları ve kepekler (beşik şapkası) için çinko pirition veya selenyum disülfür içeren şampuanlar kullanılır. %1'lik topikal ketokonazol 10-15 gün boyunca önerilebilir. Ketokonazolün yenidoğanlarda önemli bir sistemik emilim gösterilmemiştir, ancak daha yüksek konsantrasyonlardan kaçınılmalıdır. Bunlara alternatif tedavi seçenekleri arasında %1'lik topikal siklopiroks veya %2'lik topikal mikonazol bulunur. %2'lik sertakonazol daha tahriş edicidir ve bebekler için önerilmez.
- Saçlarda kalın kepeklenmeler için yumuşatıcı kremler, mineral ya da yağlar uygulanır, bebek şampuanı veya tıbbi şampuanla sık sık yıkama yapılır ve mekanik olarak çıkarmak için fırçalama önerilmektedir.
- Özellikle intertrigöz ve deri kıvrımları lezyonları için hidrokortizon veya ketokonazol ile kombinasyon halinde kullanılabilir.
- Nemlendiriciler, bozulmuş epidermal bariyer fonksiyonunun yeniden oluşturulması için önemlidir. Bebek şampuanının günlük uygulaması ve sonrasında uygulanan nemlendirici, uzun süreli tedavi için idealdir.
- Erişkinlerde saçlı deri lezyonları için %10'a kadar üre bazlı keratolitikler kullanılır. Salisilik asit %10 geçici süre ile kullanılabilir, ancak olası sistemik toksisite nedeniyle bebeklerde kullanılmamalıdır. Bebeklerde, dikaprilil karbonat, polidimetilsiloksan ve silikonların bir arada olduğu likitler güvenli bir seçenektir.
- Erişkinlerde sistemik lezyonlarda antifungallar olan ketokonazol, flukonazol ve terbinafin çalışmalarda tanımlanmıştır. Ancak pediatrik hastalarda sistemik antifungal ilaçların kullanımı nadiren gereklidir.
- Anektodal olarak kullanılmış ancak günümüzde aşağıdaki yaklaşımlar artık önerilmemektedir.
- Tarihsel olarak, B grubu vitaminlerinden biyotin (B7 vitamini, H vitamini olarak da adlandırılır) bir tedavi olarak varsayılmıştır (biyotinidaz eksikliğine bağlı biyotin eksikliğinde saçlı deri benzer lezyonların varlığından yola çıkarak), ancak etkinliği ve kullanımı günümüzde önerilmemektedir.
- Seboreik dermatitte esansiyel yağ asitlerinin rolüne ilgi duyulmuştur. Çünkü esansiyel yağ asidi eksikliği durumlarında görülen deri lezyonları seboreik dermatit lezyonlarına benzer. Ancak, araştırma bulguları bunu desteklememiştir. Seboreik dermatitte esansiyel yağ asidi eksikliği mevcut değildir.
- Zeytinyağı geleneksel olarak saçlı deride kepekleri yumuşatmak ve kaldırmak için kullanılmıştır. Ancak zeytinyağı, Malassezia furfur mayasının çoğalması için uygun bir ortam yarattığı ve durumu kötüleştirebileceği için artık önerilmemektedir.
- Fıstık yağı da benzer şekilde kullanılmış, ancak günümüzde kullanıldığında duyarlılık ve alerji riskini artırma potansiyeli konusunda endişeler bulunmaktadır.
- Flumetazon gibi halojenli kortikosteroidler, topikal olarak yüksek emilim oranları ve lokal cilt atrofisi gibi yüksek yan etkileri nedeniyle artık önerilmemektedir.
- Kullanılan selenyum disülfürün kafa derisinde renk bozulmasına neden olabileceği ve sistemik emilimin tehlikeleri konusunda endişeler nedeniyle artık kullanılmaması önerilmektedir.

