- Gösterim: 539
CO2 lazerler, otuz yıldır cilt gençleştirme amacıyla geleneksel ve fraksiyonel ablatif modlarda kullanılmaktadır. Geleneksel ablatif yöntemlerin etkinliği ile modern fraksiyonel tekniklerin güvenliği arasındaki o hassas dengeyi kuran fraksiyonel ablatif yöntemler günümüzde daha fazla tercih edilmektedir. Buna rağmen, geleneksel ablatif lazerle cilt yenileme kadar etkili ve %100 güvenli olan "mükemmelleştirilmiş" bir fraksiyonel lazer prosedürü beklentisi henüz tam olarak karşılanabilmiş değildir. Fraksiyonel ablatif cilt yenilemenin oldukça değerli bir işlem olduğu kanıtlanmış olsa da, klinik sonuçlar geleneksel (tam alan ablasyon) prosedürlerin sonuçlarıyla tam olarak eşleşmemektedir. Fraksiyonel sistemlerin güvenliği artırırken etkinlikten bir miktar ödün verdiği bir gerçektir. Buna karşın fraksiyonel CO2 lazerler, cilt görünümünü iyileştirmede dünya genelinde kullanılan, güvenilir ve uzun süredir test edilmiş bir tedavi yöntemidir. Lazer teknolojisindeki gelişmeler ve artan klinik deneyimler; tedavi sonuçlarını iyileştirmek için güvenlik önlemleri, lazer parametreleri, işlem öncesi ve sonrası bakım protokolleri konusunda düzenli olarak yeni bilimsel tavsiyelerin ortaya çıkmasını sağlamaktadır.
Yüz gençleştirme, estetik cerrahi ve dermatolojide uzun zamandır süregelen bir ilgi alanıdır. Bu amaçla pek çok yöntem kullanılmakta olup karbondioksit (CO2) lazer tedavisi, günümüzde tartışmaların ve beklentilerin odak noktasında yer almaktadır. Yirmi yılı aşkın bir sürenin ardından yüz yenileme (resurfacing) işlemleri, prosedürün doğasında var olan kısıtlılıkları giderebilecek yeni teknoloji arayışlarını da kapsayan bir olgunlaşma sürecinden geçmiştir. Bu süreçte, yerleşik bir yöntem olan ablatif resurfacing tekniğinde lazer ışınlarının "fraksiyonel" (bölünmüş) kullanımı gündeme gelmiştir. Bu durum son derece olumlu bir gelişme olsa da, söz konusu yöntemin geleneksel resurfacing kadar etkili ve %100 güvenli olacağına dair beklentiler, klinik pratik ve deneyimlerle henüz tam olarak doğrulanmamıştır. Günümüzde fraksiyonel ablatif CO2 lazer uygulamaları; hastanın iyileşme süresi, gelişebilecek kalıcı yan etkiler ve klinik etkinliğin öngörülebilirliği arasındaki o kritik denge üzerine kurgulanmalıdır.
CO2 lazer, günümüzde hem tıpta hem de endüstride dünya çapında en yaygın kullanılan lazerlerden biri olmaya devam etmektedir. Dokudaki su tarafından güçlü bir şekilde emilen $10.600\text{ nm}$ dalga boyunda ışınlar yayar. Penetrasyon (nüfuz etme) derinliği, hedef dokunun su içeriğine bağlıdır. Ortalama olarak, bir milisaniyeden kısa bir atım süresiyle CO2 lazer ışığı deride 20-30 mikron derinliğe kadar nüfuz eder.
Lazerin temel etki mekanizması ısı üretimidir. Sıcaklıktaki değişimler dokuda şu reaksiyonlara yol açar:
-
Biyostimülasyon: Hafif sıcaklık artışlarında görülür. Kolajen stimülasyonu için "rezidüel termal etki" istenir ancak bunun kontrolsüz olması post-inflamatuar hiperpigmentasyona (PIH) neden olabilir. Özellikle koyu cilt tiplerinde (Fitzpatrick IV-VI), ablasyon sonrası oluşan RTH'yi hızlıca soğutmak (soğuk kompres vb.) PIH riskini azaltan en güçlü stratejidir.
-
Koagülasyon (Pıhtılaşma) ve Denatürasyon: 60°C ile 85°C arasındaki sıcaklıklarda oluşur. Bu ısı transferi, derideki kolajenin büzülmesinden (shrinkage) ve denatürasyonundan sorumludur. Denatürasyon; proteinlerin maruz kaldıkları bu sıcaklık değişimleri nedeniyle üç boyutlu yapılarını ve işlevsel özelliklerini kaybetmesi sürecidir. Bu termal yayılım, komşu hücrelere geçerek "rezidüel termal etki" yaratır ve kolajen üretimini uyarır.
-
Karbonizasyon (Kömürleşme): 85°C'nin üzerindeki sıcaklıklarda gerçekleşir. CO2 lazerin "superpulse" veya "ultrapulse" modları, dokunun termal gevşeme süresinden daha kısa sürede yüksek enerji vererek karbonizasyonun (kömürleşme) önüne geçer. Cihaz parametrelerini ayarlarken, "pulse duration" (atım süresi) değerinin dokunun TRT(Thermal Relaxation Time - Termal Gevşeme Süresi)'sinden kısa tutulması, rezidüel termal hasarı (RTH) kontrol altında tutmak için kritiktir. 85°C ve üzeri sıcaklıklar "istemsiz" karbonizasyona yol açar. Eğer uygulama sırasında dokuda "char" (yanık/karbon tabakası) oluşuyorsa, bu enerji yoğunluğunun dokunun emilim kapasitesini aştığını veya cihazın "beam quality" (ışın kalitesi) sorunları yaşadığını gösterir. Her geçişten sonra bölgenin nemli gazlı bezle temizlenmesi, bir sonraki atışta enerjinin doğru hedefe (deriye) ulaşmasını sağlar.
-
Vaporizasyon (Buharlaşma): 100°C civarındaki sıcaklıklarda meydana gelir. CO2 lazerlerde buharlaşma, ışın cilde ulaştığında suyun aşırı hızlı ısınması, kaynaması ve buharlaşmasıyla gerçekleşir; bu da "ablatif resurfacing"ten sorumlu olan ablasyonu (dokunun hedeflenen hacimde uzaklaştırılmasını) oluşturur. Penetrasyon derinliğinin su içeriğine bağlı olması, hidrate olmuş (nemli) bir deride lazerin daha az derine, dehidrate (kuru) deride ise daha derine inebileceği anlamına gelir. Bu nedenle, işlem öncesi hastanın cilt nem dengesini optimize etmek, derinlik kontrolü açısından hayati önem taşır.
Bu etki mekanizmaları sonucunda ortaya çıkan klinik çıktılar şunlardır:
-
Cilt Dokusunda Anında Sıkılaşma: Kolajen denatürasyonu, işlem sırasında çıplak gözle görülebilen bir doku kasılmasına (kontraksiyon) neden olur. CO2 lazerin yarattığı ısı, kolajen fibrillerini orijinal uzunluklarının %30'una kadar kısaltabilir. Ancak bu kasılmanın homojen olması için "multi-pass" (çoklu geçiş) tekniklerinde paslar arası yön değiştirilmesi (örneğin ilk geçiş yatay, ikinci geçiş dikey) vektörel germe etkisini artırır.
-
Kırışıklık ve Sarkma Tedavisi: Bu kasılma, işlem sonrasında kırışıklıkların açılmasını ve ciltteki gevşekliğin (laksite) giderilmesini sağlar. Kırışıklık tedavisinde sadece dokuyu uzaklaştırmak (ablasyon) yetmez; sıkılaşma için ablasyon sütununun etrafında yeterli bir koagülasyon zonu (termal hasar alanı) bırakılmalıdır. Çok kısa atımlı (ultra-short pulse) sistemler daha az yan etki yapar ama bazen "yeterli sıkılaşma" sağlamayabilir. Derin kırışıklıklarda pulse süresini milisaniye düzeyine hafifçe yaklaştırmak, koagülasyonu artırarak germe etkisini güçlendirir.
-
Uzun Vadeli Yenilenme: Bu süreç, işlemden sonraki altı ay boyunca devam eden bir neokolajenez (yeni kolajen oluşumu) sürecini tetikler. Uzun vadeli yenilenmenin (neokolajenez) arkasındaki temel moleküler mekanizmalardan biri, termal hasarın tetiklediği Isı Şok Proteinleridir(HSP70 (Heat Shock Protein 70). Bu proteinler, fibroblast aktivitesini aylar boyunca yüksek tutar. Bu süreci desteklemek için hastaya işlem sonrası C Vitamini ve Aminoasit takviyeleri önerilmesi, yeni kolajen sentezinin "hammadde" ihtiyacını karşılar. Ablasyon işlemi stratum corneum ve hasarlı epidermisi uzaklaştırdığında, bazal tabakadaki keratinositler hızla bölünmeye başlar. Bu "yeni cilt" gelene kadar bölgenin nemli tutulması (moist wound healing), yeni dokunun optik kalitesini ve parlaklığını (skin radiance) doğrudan belirler.
Özetle; CO2 lazer cildi şu şekilde gençleştirir: Mevcut kolajenin kasılmasını sağlar, fotohasarlı (güneş hasarlı) dokuyu ablate ederek (uzaklaştırarak) cildi yeniler ve yeni kolajen sentezi ile dokunun gençleşmesini sağlar.
Yıllar içerisinde ultrapulse CO2 lazer, geleneksel tam yüz yenileme uygulamalarında sergilediği yüksek klinik etkinlik ile "altın standart" haline gelmiştir. Özellikle 2940 nm Er:YAG lazer ile kombine edildiğinde; perioral (ağız çevresi) ve perioküler (göz çevresi) çizgiler, derin yüz kırışıklıkları, akne skarları, aktinik ve seboreik keratozlar, lentigolar (güneş lekeleri), siringomalar ve diğer iyi huylu tümörler dahil olmak üzere en zorlu doku düzensizlikleri optimal şekilde tedavi edilebilmektedir. CO2 lazerin derin termal etkisi (sıkılaşma için) ile Er:YAG lazerin yüzeysel ve hassas ablasyon yeteneği (daha az termal hasar için) aynı seansta kullanılabilir. Er:YAG, CO2'nin yarattığı "char" tabakasını temizleyerek iyileşmeyi hızlandırabilir.
Buna karşın, en deneyimli ellerde bile tam alan lazer yenileme işlemi; 2-4 haftalık bir iyileşme süreci ve 6 hafta veya daha uzun süren belirgin bir eritemle (kızarıklık) sonuçlanmaktadır. Ayrıca, tedavi edilen alan ile tedavi edilmemiş cilt arasındaki uyumsuzluğu gidermek için kullanılan "feathering" (geçiş yumuşatma) teknikleri, estetik açıdan istenmeyen sonuçlara yol açabilmektedir. Uygun bir yumuşatma işlemi yapılmadığında, ablatif lazer uygulaması keskin bir demarkasyon hattı (sınır çizgisi) ile sonuçlanabilir. Bu durum, özellikle tedavi edilen yüz bölgesi ile tedavi edilmemiş, güneş hasarlı boyun bölgesi arasındaki geçişte kritik bir öneme sahiptir. Bu keskin sınır hattı, hastanın yüzünde bir "maske" varmış illüzyonu yaratarak en büyük estetik hatalardan birine dönüşebilir. Söz konusu risk, yüzdeki estetik ünitelerin (örneğin sadece ağız veya göz çevresi) izole bir şekilde tedavi edilmesini zorlaştırmaktadır. Dahası; dramatik bir iyileşme sağlamanın bedeli, çoğu zaman kalıcı veya gecikmiş diskromi (hipopigmentasyon ya da hiperpigmentasyon) riskidir. CO2 ve Er:YAG lazer teknolojileri, bu "zorunlu ödünlerin" de kabullenilmesi gerekliliğini beraberinde getirmiştir. Son yıllarda "zorunlu ödünler"den kaçınmak adına, Fraksiyonel Plazma (PSR) veya Hibrit Lazer teknolojiler kullanılmaktadır.
Geleneksel resurfacing (cilt yenileme) işleminin dezavantajlarını barındırmadan, onun kadar etkili sonuçlar sunabilmek amacıyla fraksiyonel lazerler geliştirilmiştir. Geleneksel lazer uygulamaları tüm cilt yüzeyinde homojen bir hasar oluştururken; fraksiyonel lazerler, cilt bütünlüğünü koruyacak şekilde fraksiyonel fototermoliz ile mikroskobik termal hasar bölgeleri (MTZ - Microthermal Treatment Zones) oluşturur. Bu hasarlı doku sütunlarının arasında hasar görmemiş, sağlam doku adacıkları kalır. Her bir sütunun derinliği ve yoğunluğu, lazer parametreleri ile hassas bir şekilde kontrol edilebilmektedir.
Bu teknolojinin ilk örnekleri "non-ablatif" fraksiyonel lazerlerdir. Bu sistemler, dermisin derinliklerine kadar uzanan ısıtılmış doku sütunları oluşturur; ancak bu sütunlarda doku buharlaşması (ablasyon) meydana gelmez. Isıtılmış bu bölgeler, çevredeki sağlam dokudan merkeze doğru hızla iyileşir. Sütun çapı yeterince küçük tutulduğu sürece iyileşme süreci, belirgin bir neovaskülarizasyon (yeni damar oluşumu/kalıcı kızarıklık) gelişmeden tamamlanabilir. Bu amaçla geliştirilen ilk sistemlerden biri 1550 nm Erbium katkılı fiber lazerlerdir. 1550 nm gibi non-ablatif sistemlerde, hasar gören keratinositler ve melanin "MEND" adı verilen mikroskobik nekrotik kalıntılar halinde yukarı itilir. İşlemden 3-7 gün sonra görülen bu ince "kumsu" yapı, cildin kendini temizleme sürecidir. Bu aşamada agresif peeling yapılmaması, bariyer bütünlüğü için hayati önem taşır. Non-ablatif lazerler, ablatif olanlara göre daha geniş bir termal koagülasyon alanı yarattığı için Isı Şok Proteinlerini (özellikle HSP70) çok güçlü tetikler. Bu durum, doku yüzeyinde delik açmadan derin bir "biomodülasyon" ve kolajen sentezi sağlar. Tek bir non-ablatif seansı, geleneksel CO2 resurfacing etkinliğine ulaşamaz. Literatür, benzer sonuçlar için %15-20 kapsama alanı (coverage) ile 3-5 seanslık protokollerin uygulanmasını ve seans aralıklarının dermal remodeling süreci için en az 4 hafta tutulmasını önermektedir.
Non-ablatif sistemlerin ardından, ablatif fraksiyonel lazer teknolojisine geçiş yapılmıştır. Bu yöntemde cildin tamamı değil, parametrelere bağlı olarak sadece %10 ile %40 arasındaki bir kısmı lazer enerjisinden etkilenir. Geriye kalan %60 ile %90 oranındaki sağlam doku, lazerle hasar verilmiş bölgeleri hızla onaran bir "kök hücre deposu" görevi görür. Fraksiyonel ablatif resurfacing, epidermiste sağlam dokuyla çevrelenmiş mikroskobik hasar sütunları oluştururken; enerjiyi dermisin derinliklerine noktasal fraksiyonlar halinde iletir.
Lazer tarafından koagüle edilen ve dermise kadar uzanan bu mikroskobik kanallar "Mikro Termal Zonlar" (MTZ) olarak tanımlanır. MTZ’lerin derinliği, seçilen lazer parametreleri ile hassas bir şekilde belirlenir. Bu zonların arasında lazerden etkilenmemiş sağlam doku adacıklarının bulunması, iyileşme sürecini dramatik bir şekilde tetikler. Böylece lazer, cilt bütünlüğünü tamamen bozmadan derinlemesine bir termal etki yaratır. Dokuda kademeli bir yenilenme gerçekleştiği için iyileşme süreci, geleneksel yöntemlere kıyasla çok daha hızlı ve konforludur. Bu amaçla fraksiyonel ablatif CO2 ve Er:YAG lazer sistemleri geliştirilmiştir. CO2 lazerler, Er:YAG sistemlerine göre daha geniş bir "koagülasyon halkası" (MTZ çevresindeki termal hasar) oluşturur. Sıkılaşma (tightening) hedefleniyorsa CO2’nin bu termal etkisi avantajdır; ancak sadece yüzeysel doku yenileme ve hızlı iyileşme hedefleniyorsa Er:YAG'ın saf ablasyon yeteneği tercih edilebilir.
MTZ'ler sadece hasar bölgesi değil, aynı zamanda dermise açılan "mikro tünellerdir". İşlemden hemen sonra (ilk 30 dakika) topikal olarak uygulanan büyüme faktörleri, ekzozomlar veya hyaluronik asit, bu kanallar aracılığıyla doğrudan hedef dokuya ulaşarak etkinliği katlar. CO2 lazerlerde MTZ'nin etrafındaki koagülasyon zonunun genişliği, kullanılan atım moduna (ultrapulse vs. continuous wave) bağlıdır. Çok geniş koagülasyon zonu sıkılaşmayı artırsa da iyileşmeyi geciktirebilir. Derin akne skarlarında daha dar ve derin, laksite (sarkma) durumlarında ise biraz daha geniş termal zonlar tercih edilmelidir. 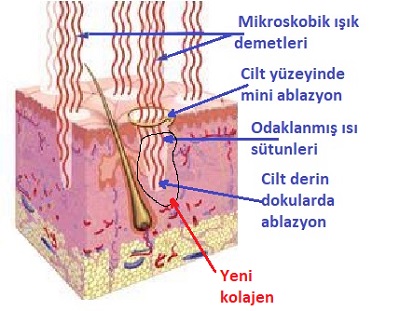
Ablatif fraksiyonel lazer sonrasında re-epitelizasyon genellikle ilk 24-48 saat içinde başlar. Geleneksel ablasyonda haftalar süren bu süreç, fraksiyonel sistemlerde sağlam adacıklardan gelen keratinosit göçü sayesinde çok daha hızlı tamamlanır. İşlemden 48-72 saat sonra artan HSP47 ve HSP70 seviyeleri, yeni kolajen tip I ve tip III sentezini tetikler. Bu biyokimyasal sürecin sağlıklı ilerlemesi için işlem sonrası hastanın sistemik olarak çinko ve C vitamini seviyelerinin yeterli olması, neokolajenez kalitesini doğrudan etkiler.
Non-ablatif fraksiyonel cihazlarla kıyaslandığında, ablatif CO2 lazer dokuyu çok daha yoğun bir şekilde ısıtır. Bu enerji yoğunluğu, hedef dokunun vaporizasyonuna (buharlaşarak uzaklaştırılmasına) neden olurken, komşu dermal kolajen liflerini de yüksek oranda ısıtır. Oluşan bu termal enerji, kolajen moleküllerinin helisel (sarmal) yapısında konformasyonel değişimlere yol açarak dokuda ani ve gözle görülür bir sıkılaşma (kontraksiyon) sağlar. Kolajen lifleri, kritik sıcaklık olan 60-65°C'ye ulaştığında hidrojen bağları kopar ve lifler orijinal boylarının yaklaşık 1/3'üne kadar kısalır. Bu "immediate tightening" (anında sıkılaşma) etkisinin kalıcı olması için ablasyon sütununun derinliğinin, retiküler dermis tabakasına (yaklaşık 400-600 mikron) ulaşması gerekir. Ablasyon sütunları (MTZ) boşaldığında, yara iyileşmesi "kontraksiyon" fazına girer. Mikroskobik sütunların hacimsel kaybı, çevredeki sağlam dokunun bu boşlukları doldurmak için merkeze doğru çekilmesiyle sonuçlanır. Bu, cildin yüzey alanının aslında mikroskobik ölçekte "küçülmesi" demektir ve "lifting" etkisinin ana kaynağıdır. Lifting etkisinin oturması sırasında oluşan interstisyel ödem, kontraksiyonun mekanik gücünü geçici olarak maskeleyebilir. İlk 1 haftadaki ödem yönetimi, dokunun doğru vektörde iyileşmesi için önemlidir.
Geleneksel CO2 lazerde görülen ısı kaynaklı kolajen büzülmesine ek olarak; fraksiyonel ablasyonda buharlaşan mikroskobik sütunların iyileşme sürecinde kapanması sayesinde, cilt mekanik olarak birbirine yaklaşır ve ek bir sıkılaşma elde edilir. Bu yara iyileşmesi süreçlerinin bir sonucu olarak doku sıkılaşması, işlemi takip eden 3 ila 6 ay boyunca devam eder (bu durum bir nevi "mikroskobik dikiş" etkisi yaratır). Özetle; fraksiyonel non-ablatif lazerler dokuyu sadece ısıtırken, fraksiyonel ablatif lazerler hem ısıtır hem de doku kaybı yaratan mikroskobik ablasyon sütunları oluşturur.
Fraksiyonel ablatif CO2 lazerler (FACL), ciltte kolajen kontraksiyonuna (kasılmasına) yol açması nedeniyle yüz yaşlanmasının tedavisinde mükemmel bir seçenektir. Cilt gençleştirmenin yanı sıra; akne skarları, suçiçeği ve cerrahi izler, seboroik ve aktinik keratozlar, siğiller, nevüsler, akrokordonlar (et benleri), rinofima, sebase hiperplaziler, ksantelazmalar, siringomalar, aktinik şelit, anjiyofibromlar, nörofibromlar ve keloidler (yardımcı tedavi olarak) gibi geniş bir yelpazede başarıyla kullanılabilmektedir.
Klinik sonuçlar genellikle tek bir seansta gözlemlense de, birden fazla uygulama ile elde edilen iyileşme kümülatif bir özellik gösterir. En sık tedavi edilen bölgeler yüz, boyun ve dekoltedir. Uygulamanın fraksiyonel yapıda olması ve çoklu geçiş (multiple passes) tekniklerine olanak tanıması, bu bölgelerdeki izole alanların güvenle tedavi edilmesini sağlar. Geçiş sayısının kademeli olarak ayarlanmasıyla, tedavi edilen ve edilmeyen alanlar arasında homojen bir geçiş bölgesi (transitional zone) kolaylıkla oluşturulabilmektedir. Bu özellik, tüm yüz uygulamalarının yanı sıra sadece perioküler (göz çevresi) veya perioral (ağız çevresi) gibi belirli estetik ünitelere odaklanılmasını mümkün kılar. Estetik üniteleri izole tedavi ederken "maske" görünümünü önlemek için, ünitenin merkezinde hedeflenen yüksek enerji/yoğunluk parametrelerini kullanıp, sınırlara yaklaştıkça yoğunluğu (density) kademeli olarak düşürmek (örneğin %15'ten %5'e) en etkili yöntemdir.
Son yıllarda FACL teknolojisi; cilt dokusunu, laksitesini (gevşekliğini) ve tonunu iyileştirirken yaşlanma belirtilerini azaltmasıyla cerrahi olmayan cilt gençleştirmede "altın standart" haline gelmiştir. Teknoloji ilerledikçe iyileşme süreleri kısalmakta ve yan etki profili azalmaktadır. Ancak günümüzde çok sayıda farklı FACL cihazı bulunmasına rağmen, bu sistemlerin güvenliği, performansı ve klinik kullanım protokollerine dair evrensel bir konsensüs henüz oluşmamıştır. Bu makale; tedavi öncesi hazırlık süreçleri, parametre önerileri ve işlem sonrası bakımda mevcut olan belirsizlikleri gidermek adına kritik öneriler, ipuçları ve püf noktaları sunmayı amaçlamaktadır.
FACL klinik kullanımında lazer cihazlarında ihtiyaçları karşılayacak teknolojik yenilikleri ve öneriler görmekteyiz.
-
Değişken Tarama Geometrileri: Termal birikimi (thermal stacking) önlemek için ardışık olmayan, rastgele (randomized) veya "interlaced" tarama modlarının kullanılması, dokuda istenmeyen ısı artışını azaltarak yan etki riskini minimize etmektedir.
-
Dwell Time (Bekleme Süresi) Kontrolü: Tek bir spotun dokuda kalma süresinin (dwell time) hassas ayarlanması, ablasyon derinliği ile koagülasyon (termal hasar) bölgesi arasındaki oranı belirler. Sıkılaşma (tightening) istenen vakalarda daha uzun dwell time, skar revizyonunda ise daha kısa dwell time/yüksek enerji dengesi gözetilmelidir.
-
İyileşme Süresini (Downtime) Kısaltan Adjuvanlar: Fraksiyonel kanalların, MTZ açık olduğu ilk dakikalarda topikal olarak uygulanan büyüme faktörleri, C vitamini veya treaksenamik asit gibi antioksidanların ve ilaçların kullanımı, "lazer destekli ilaç iletimi" (Laser-Assisted Drug Delivery - LADD) yöntemiyle dokuya gönderilmesi, iyileşme hızını belirgin şekilde artırmakta ve olası yan etkileri azaltmaktadır.
-
Cilt Bariyeri Restorasyonu: İşlem sonrası ilk 48 saatte "açık pansuman" yerine silikon bazlı bariyer kremlerin kullanımı, transepidermal su kaybını (TEWL) önleyerek post-operatif eritem süresini kısaltır.
-
Mikro-Sütun Yoğunluğu: Etkinliği artırmak için enerji miktarını artırmak yerine, kaplama oranını (density %) %5-15 bandında tutarak seans sayısını artırmak, komplikasyon riskini optimize eder.
-
Stacking Tekniği: Aynı noktaya düşük enerjili birden fazla atış yapılması (pulse stacking), koagülasyon derinliğini artırarak termal hasarı kontrol altında tutar ve kolajen stimülasyonunu tam ablasyona yaklaştırır.
-
Pre-Operatif Hazırlık: Özellikle Fitzpatrick III-IV cilt tiplerinde, işlemden 2-4 hafta önce topikal tirozinaz inhibitörleri (hidrokinon veya kojik asit gibi) kullanımının yan etki profilini ciddi oranda düşürdüğü bildirilmektedir.
-
Sub-ablatif Enerji Yoğunluğu: Etkinliği artırmak için sadece enerji (mJ) değil, "density" (nokta yoğunluğu) ayarlarının hastanın deri kalınlığına (örneğin periorbital vs. yanak) göre her bölgede dinamik olarak değiştirilmesi önerilir.
Fraksiyonel CO2 Lazer İçin İdeal Hasta Profili
Fraksiyonel ablatif CO2 lazer (FACL) ile cilt yenileme işlemlerinde ideal hasta profili; genellikle 40-60 yaş aralığında, Fitzpatrick cilt tipi I veya II olan bireylerdir. Fitzpatrick III ve IV cilt tiplerinde de uygulama yapılabilir; ancak bu grupta lazer parametrelerinin seçimi, tedavi öncesi hazırlık ve işlem sonrası bakım protokolleri çok daha titizlikle planlanmalıdır.
İdeal adayların özellikleri şu şekilde özetlenebilir:
-
Cilt Yapısı: İnce ila orta kalınlıkta cilde sahip hastalar en ideal adaylardır.
-
Endikasyonlar: Orta ila ileri düzeyde kırışıklıklar ile hafif veya orta dereceli pigmentasyon bozuklukları olan vakalar ideal kabul edilir.
-
Beklenti Yönetimi: Hastalara işlemin sonuçları konusunda gerçekçi olunmalı; "dramatik değişimlerden" ziyade "orta düzeyde ve anlamlı bir iyileşme" vaat edilmelidir.
-
Deneyim: Daha önce FACL deneyimi olan hastalar, sürece uyum sağlama ve bakım protokollerini uygulama konusunda daha ideal bir profil çizerler.
"İdeal hasta" seçiminde klinik başarıyı garantilemek adına güncel literatürde öne çıkan bazı kritik yaklaşımlar şunlardır:
-
Fitzpatrick III-IV ve PIH Riski: Koyu tenli hastalarda işlemin başarısı "agresiflik" ile değil, "düşük yoğunluk-yüksek seans" stratejisi ile belirlenir. İşlemden en az 2 hafta önce tirozinaz inhibitörlerine (arbutin, kojik asit, azelaik asit) başlanması, post-inflamatuar hiperpigmentasyonu (PIH) önlemek için standart bir "pre-op" protokol olmalıdır.
-
Cilt Kalınlığı ve İyileşme: Çok ince ciltlerde (örneğin atrofik skarlı veya yaşlılık kaynaklı çok ince epidermis), lazer kanallarının birbirine çok yakın olması "mekanik delinme" (pin-hole effect) etkisine ve buna bağlı uzun süreli kızarıklığa neden olur. Bu hastalarda yoğunluğu (density) düşürmek, cildin kendini onarma kapasitesini zorlamamak adına elzemdir.
-
Kırışıklık Derinliği : Çok derin kırışıklıklarda tek başına fraksiyonel CO2 yetersiz kalabilir. Bu vakalarda, sadece derin oluklara yönelik "sub-ablatif" çoklu geçişler veya kombine Dermal Dolgu uygulamaları, hastanın memnuniyetini artıran en önemli "yardımcı tedavi" yöntemleridir.
-
Lazer Sonrası Hasta Beklenti Yönetimi: Hastanın sosyal hayatını ne kadar sürede etkileyeceğini bilmesi, işlem sonrası "downtime" (iyileşme) sürecindeki kaygısını azaltır. FACL deneyimi olmayan hastalar için, ilk seansta daha konservatif parametreler seçerek iyileşme sürecini hafif tutmak, hastanın tedaviye devam etme motivasyonunu korur.
Fraksiyonel CO2 Lazer: Kontrendikasyonlar ve Hasta Seçimi
Fraksiyonel CO2 lazerle cilt yenileme uygulamalarında hasta güvenliği, doğru kontrendikasyon yönetimi ile başlar. İşlem öncesinde hasta detaylı bir anamnezden geçirilmelidir.
Mutlak Kontrendikasyonlar
-
Aktif Enfeksiyon: Tedavi edilecek alanda aktif uçuk (herpes simpleks) veya herhangi bir bakteriyel/mantar enfeksiyonu.
-
Güneş Maruziyeti: İşlemden önceki 2-4 hafta içinde güneş yanığına maruz kalmış veya yoğun güneşlenmiş cilt.
-
Gebelik ve Emzirme: Hormonal değişimler ve olası komplikasyon riski nedeniyle bu dönemlerde uygulama yapılmamalıdır.
Rölatif Kontrendikasyonlar
Bu durumlarda işlem ancak hekim değerlendirmesi ve gerekli önlemler alındıktan sonra planlanmalıdır:
-
Sistemik Hastalıklar: Otoimmün bozukluklar ve bağışıklık sistemi baskılanmış hastalar (kemoterapi görenler, HIV/AIDS vb.).
-
Yara İyileşme Bozuklukları: Kişisel veya ailevi skar/keloid öyküsü.
-
Dermatolojik Hastalıklar: Atopik dermatit, egzama veya Köbnerizasyon riski taşıyan papüloskuamöz cilt hastalıkları (psoriasis, liken planus vb.).
-
İlaç Geçmişi: Son 6 ay içerisinde sistemik isotretinoin kullanımı (kollajen yapısındaki değişimler nedeniyle).
-
Dermal Dolgular: Lazer uygulama alanında kalıcı (permanent) dolgu maddelerinin varlığı (ısı etkisiyle dolgunun reaksiyona girme riski).
Bu kontrendikasyonların klinik pratikteki "gri alanlarını" yönetmek için şu stratejiler uygulanmalıdır:
-
Profilaktik Antiviral Tedavi: Hastanın öyküsünde herpes varsa, aktif lezyon olmasa dahi işlemden 2 gün önce başlayıp 5 gün devam eden oral antiviral (valasiklovir vb.) kullanımı zorunludur.
-
Isotretinoin Süreci: Literatürde güncel görüş, düşük doz isotretinoin kullanımının (örneğin ayda 10-20 mg) mutlaka bir kontrendikasyon teşkil etmediği yönündedir; ancak "high-dose" kullanımlarda 6 aylık arayı korumak, yara iyileşmesi ve skar gelişimi açısından en güvenli yaklaşımdır.
-
Keloid Öyküsü: Eğer hastanın keloid geçmişi varsa, önce çene hattı veya retroauriküler (kulak arkası) bölgede bir "test atışı" yapılarak 4-6 hafta takip edilmesi, tüm yüze uygulama yapmadan önce doku yanıtını anlamak için mükemmel bir stratejidir.
-
Kalıcı Dolgu Varlığı: Eğer hastanın yüzünde kalıcı dolgu varsa, lazer uygulaması dolgunun yapısını bozabilir veya ısıyı ileterek dokuda inflamasyon yaratabilir. Bu durumda lazerin derinliği ve enerjisi mutlaka sınırlandırılmalıdır.
-
Köbnerizasyon Riski: Psoriasis ve liken hastalarında lazerin kendisi, "Köbner fenomeni" (travma alanında hastalık aktivasyonu) tetikleyebilir. Hastalık remisyonda olsa bile, hastaya bu risk net bir şekilde anlatılmalı ve mutlaka yazılı onam alınmalıdır.
Fraksiyonel CO2 Lazer Sonrası Beklenen Reaksiyonlar ve Yönetimi
Fraksiyonel CO2 lazer uygulaması sonrası gelişen reaksiyonlar, dokunun iyileşme sürecinin bir parçasıdır. Ancak bu reaksiyonların şiddeti ve süresi, hasta konforu ve komplikasyon yönetimi açısından yakından takip edilmelidir.
1. Ödem (Şişlik)
Uygulama sonrası en sık karşılaşılan reaksiyondur.
-
Seyir: Özellikle göz çevresinde (periorbital bölge) ödem, işlemden sonraki sabah zirveye ulaşır. Yüzün genelinde ise en şiddetli dönem, prosedürü takip eden ikinci ve üçüncü günlerdir.
-
Beklenti: Ödemin 1-2 haftadan uzun sürmesi beklenmez.
-
Yönetim: Hastayla iletişim güçlü tutulmalı ve durumun geçici olduğu vurgulanarak güven verilmelidir. Hafif vakalarda soğuk kompresler (soğuk papatya çayı, termal torbalar) ve termal su spreyleri rahatlama sağlar. İyileşmeyi hızlandırmak için günlük düşük seviyeli kızılötesi LED seansları uygulanabilir. Yoğun ödem durumlarında sistemik (oral) kortikosteroidler veya intramüsküler kortikoterapi gerekebilir.
2. Eritem (Kızarıklık)
Lazer sonrası beklenen bir diğer reaksiyondur; ancak ödem gibi uzun süreli olması istenmez.
-
Yönetim: Şiddetli veya kalıcı eritem durumlarında en sık tercih edilen tedaviler; Pulsed Dye Lazer (PDL), Yoğun Atımlı Işık (IPL) terapisi veya topikal steroidlerdir.
3. Diğer Yaygın Reaksiyonlar
-
Kabuklanma: İşlem sonrası süreçte beklenen bir durumdur. Ancak 14 günü aşan kabuklanma süreçleri, bir endişe kaynağı olarak değerlendirilmelidir.
-
Diğer Sekeller: Sızıntı, kaşıntı (pruritus) ve akneiform döküntüler daha az sıklıkla görülür. Bu semptomların ne kadar süre devam etmesi durumunda "istenmeyen reaksiyon" (komplikasyon) olarak tanımlanacağı konusundaki görüşler henüz tam netlik kazanmamıştır.
Bu süreçleri yönetirken klinik başarıyı artıracak bazı püf noktaları şunlardır:
-
Ödem Kontrolünde Baş Pozisyonu: Hastalara işlem sonrası ilk 48 saat "yüksek yastıkla yatma" (başın gövdeden yüksekte olması) önerilmesi, özellikle periorbital ödemin belirgin şekilde azaltılmasında oldukça etkilidir.
-
Kaşıntı (Pruritus) Yönetimi: Kaşıntı, re-epitelizasyon fazında cildin kurumasına bağlı gelişir. Bu aşamada kaşıntıyı "alerji" gibi değerlendirip sadece antihistaminik vermek yetersiz kalabilir. Non-komedojenik, bariyer onarıcı kremlerle cildi sürekli nemli tutmak, kaşıntıyı antihistaminiklerden daha etkili bir şekilde baskılar.
-
Akneiform Döküntüler: Genellikle kullanılan oklüzif (kapatıcı) kremlerin veya lazer sonrası gözenek tıkanıklığının bir sonucudur. Hastaya "yağsız" (oil-free) nemlendiriciler önerilmeli ve döküntü oluşursa topikal antibiyotikler (klindamisin vb.) hızlıca devreye sokulmalıdır.
-
Sızıntı (Oozing): Eğer sızıntı bölgesel değil de yaygınsa, hastanın enfeksiyon parametreleri (eritemin artması, ateş vb.) mutlaka kontrol edilmelidir. Lokal sızıntı normaldir; ancak sürenin 5 günü aşması durumunda oklüzif bakımdan açık pansuman protokolüne geçilmelidir.
-
Eritem ve PDL/IPL: Eritemin 4. haftadan sonra hala şiddetli devam etmesi "vasküler disfonksiyon" veya "persistan inflamasyon" işaretidir. Bu aşamada PDL (Pulsed Dye Laser) kullanımı, vasküler yatakları stabilize ederek iyileşmeyi hızlandıran altın standarttır.
Fraksiyonel CO2 Lazer: İstenmeyen Reaksiyonlar (Komplikasyonlar)
1. Sık Görülen Yan Etkiler
-
Hiperpigmentasyon (PIH): Özellikle koyu cilt tiplerinde (Fitzpatrick III-VI) inflamasyon sonrası oluşan lekelenmedir. Lazer sonrası gelişen hiperpigmentasyonu önlemek için sadece işlem sonrası değil, işlem öncesinde de "hazırlık" evresi (cysteamine, kojik asit veya düşük doz tretinoin) şarttır.
-
Kontakt Dermatit: Lazer sonrası kullanılan topikal ürünlere (antibiyotikli merhemler, nemlendiriciler vb.) karşı cildin aşırı duyarlı hale gelmesiyle gelişen irritatif reaksiyon.
-
Lokal Enfeksiyon: Cilt bütünlüğünün bozulduğu dönemde bakteriyel (özellikle Staphylococcus aureus) veya viral (herpes simpleks) ajanların yerleşmesi. Özellikle 5-10 gün sürecek kadar derin bir ablasyon planlanıyorsa, profilaktik antiviral (işlemden 2 gün önce başlanan) ve geniş spektrumlu antibiyotik kullanımı standart kabul edilmelidir.
2. Daha Az Görülen Yan Etkiler
-
Hipopigmentasyon: Melanotik aktivitenin kalıcı olarak hasar görmesi sonucu ciltte renk açılması.
-
Skar Oluşumu: Derin termal hasar veya enfeksiyon sonrası gelişen hipertrofik veya atrofik izler. Eğer 14. günden sonra hala iyileşmeyen, düzensiz veya aşırı kırmızı/sert alanlar varsa, bu "hipertrofik skar" öncüsü olabilir. Bu aşamada hemen intralesyonel steroid veya PDL (Pulsed Dye Laser) uygulaması skarın büyümesini durdurabilir.
-
Telenjiyektazi: İyileşme sürecindeki kronik eriteme bağlı olarak gelişen kalıcı kılcal damar genişlemeleri.
3. Nadir ve Ciddi Reaksiyonlar
-
Ektropiyon: Özellikle göz çevresi (perioküler) tedavilerinde aşırı doku kasılmasına bağlı alt göz kapağının dışa dönmesi. Periorbital bölgeye uygulama yaparken, cildin "lifting" etkisinin göz kapağı kenarlarını aşağı doğru çekmemesi için parametreler (enerji ve yoğunluk) çok dikkatli seçilmelidir. Gerekirse, göz kapağı çevresinde daha az agresif olan "yüzeysel ablasyon" modları kullanılmalıdır
-
Köbnerizasyon: İşlem travmasının, uygulama bölgesinde sedef veya vitiligo gibi deri hastalıklarını tetiklemesi.
-
Erozif Püstüler Dermatoz: Genellikle yaşlı hastalarda görülen, kronik seyirli, iyileşmeye dirençli erozif lezyonlar.
Fraksiyonel Lazer Sonrası Hipopigmentasyon: Tanı ve Yönetim
Fraksiyonel ablatif CO2 lazer sonrası gelişen hipopigmentasyon (renk kaybı) nadir görülen bir komplikasyondur ve genellikle işlemden altı ay sonra klinik tabloya yansır. Bu süreç iki ana başlıkta incelenir:
1. Gerçek Hipopigmentasyon
Melanin pigmentinin kalıcı kaybıdır.
-
Nedenleri: Çok agresif (yüksek enerjili) resurfacing işlemleri, uygulama sonrası gelişen kontrolsüz lokal enfeksiyonlar, şiddetli kontakt dermatit veya tedavi öncesinde aşırı/bilinçsiz hidrokinon kullanımı.
-
Tedavi: Yönetimi karmaşıktır. Non-ablatif lazerler, eksimer lazer uygulamaları, melanosit mikrogreftleri (hücre nakli) veya kalıcı makyaj (mikropigmentasyon) gibi yöntemler denenebilir.
2. Psödo-Hipopigmentasyon (Yalancı Renk Kaybı)
Tedavi edilen cildin, tedavi edilmemiş komşu dokulara kıyasla daha açık renkli görünmesi durumudur. Gerçek bir pigment kaybı yoktur; fark tamamen tedavi edilen alanın daha canlı, taze ve temiz görünmesinden kaynaklanan optik bir kontrasttır.
-
Önleme Stratejileri: * İzole yüz estetik ünitelerini (sadece tek bir küçük bölgeyi) tedavi etmekten kaçınılmalıdır.
-
Geçiş alanlarında (yüz-boyun veya boyun-dekolte gibi) yoğunluk (density) ve enerji parametreleri kademeli olarak azaltılarak "yumuşak geçiş" (blending) sağlanmalıdır.
-
Optik Kontrastı Azaltma: Psödo-hipopigmentasyonu engellemek için, tedaviyi sadece belirli bir ünitede kesmek yerine, sınırları doğal gölge alanlarına (çene altı, kulak önü, saç çizgisi) taşımak optik kırılmayı yumuşatır.
-
Melanosit Koruma: Gerçek hipopigmentasyonun en büyük tetikleyicisi olan "agresif resurfacing", bazal membran tabakasındaki melanositleri yok eder. Bu nedenle, lazerin "endpoint"ini (bitiş noktasını) doğru belirlemek hayati önem taşır. Ciltte beyaz bir "frosting" (donma) görüntüsü oluştuğunda bu, melanositler için de risk sınırı aşıldığı anlamına gelebilir.
-
Erken Müdahale: Eğer işlem sonrası "gerçek hipopigmentasyon" şüphesi doğarsa, bölgenin çok nazikçe nemlendirilmesi ve enflamasyonun (eritemin) çok uzun sürmesinin engellenmesi gerekir. Kronik inflamasyon, melanosit göçünü bozabilir.
-
Hasta Bilgilendirmesi: Hastalara işlem öncesi, tedavi edilen bölgenin "güneş hasarından arınmış, taze ve açık renkli" görüneceği, bunun bir pigmentasyon kaybı değil, "cilt kalitesinin artışı" olduğu mutlaka anlatılmalıdır. Bu basit bilgilendirme, hastanın gereksiz panik yapmasını engeller.
-
Fraksiyonel CO2 Lazer Sonrası Enflamasyon Sonrası Hiperpigmentasyon (PIH) Yönetimi
PIH, tüm cilt tiplerinde FACL prosedürü sonrası önemli bir komplikasyon riskidir. Fitzpatrick III–VI cilt tipine sahip bireyler daha yüksek risk taşısa da, tüm hastalarda işlem öncesi ve sonrası proaktif PIH yönetimi uygulanması önerilmektedir.
1. Önleme Stratejileri
-
Güneşten Korunma: En temel faktördür. İşlem öncesindeki 1–4 haftalık süreçte güneş maruziyetinden kaçınılmalı ve tedaviye 4 hafta kala sıkı bir güneş koruyucu (SPF 50+) kullanımına başlanmalıdır.
-
Topikal Hazırlık: * Hidrokinon: Tedaviden 4 hafta önce başlanıp, işlemden 4–14 gün önce bırakılan %2'lik hidrokinon uygulaması yaygındır.
-
Alternatif Formüller: Kligman formülü (tretinoin, hidrokinon, hidrokortizon kombinasyonu) veya en az %5 konsantrasyonda topikal C vitamini etkin alternatiflerdir.
-
-
İşlem Sonrası Anti-enflamatuar Yönetim: Erken dönemde inflamasyonu baskılamak adına klobetazol propiyonat (1–5 gün), betametazon (7 güne kadar) veya desonid (10 güne kadar) gibi topikal steroidler tercih edilebilir.
- Hasta seçimi: Bu hasta grubunda yüksek yoğunluk (density) yerine düşük yoğunluklu, birden fazla seanslı (örneğin 3-4 seans) bir yaklaşım, pigmentasyon bozukluklarını %70'e varan oranda azaltmaktadır.
2. PIH Gelişmesi Durumunda Tedavi
PIH geliştiğinde çok yönlü (multimodal) bir yaklaşım esastır:
-
Konservatif Yönetim: Sıkı güneş koruması (tedavi sonrası 3-6 ay devam etmeli) ve güneş kremi kullanımı.
-
Topikal Tedavi: C vitamini, kojik asit, %2-4 hidrokinon ve düşük doz steroid içeren formülasyonlar.
-
İleri Tedavi Seçenekleri: Dirençli vakalarda 532 nm veya 755 nm pikosaniye lazerler, IPL, PDL, kimyasal peeling, traneksamik asit uygulamaları ve mikro iğneleme tedavileri seçenekler arasındadır. Pikosaniye sistemler (532/755 nm), "termal" hasardan ziyade "fotomekanik" etki ile melanini parçaladığı için, mevcut PIH'yi daha fazla ısıtmadan (dolayısıyla daha fazla inflamasyon yaratmadan) tedavi etmede oldukça başarılıdır. Eritemin 4 haftadan uzun sürmesi, PIH gelişimi için en güçlü öngörücüdür. Bu nedenle eritemi baskılayan PDL (Pulsed Dye Lazer) veya düşük seviyeli LED ışık terapileri, sadece bir "konfor" değil, bir "PIH önleme" aracı olarak görülmelidir.
-
Traneksamik Asit (TA): Topikal TA, özellikle melanositlerin vasküler stimülasyonunu azalttığı için hidrokinon intoleransı olan hastalarda veya dirençli PIH vakalarında gün geçtikçe daha fazla ön plana çıkmaktadır.
Lazer Sonrası Kontakt Dermatit Gelişme Riski
İşlem sonrası cildin "açık" olduğu dönemde kullanılan topikal ürünler, bağışıklık sistemini tetikleyerek alerjik veya irritatif reaksiyonlara neden olabilir. Özellikle aşağıdaki ajanlara karşı dikkatli olunmalıdır:
-
Potansiyel İrritan/Alerjenler:
-
Lanolin: Doğal bir içerik olmasına rağmen güçlü bir alerjendir.
-
Topikal Antibiyotikler: Özellikle neomisin ve basitrasin, en sık dermatit bildirimine neden olan ajanlardandır.
-
Parfüm ve Koruyucular (Preservatives): Kozmetik ürünlerdeki katkı maddeleri, irite olmuş ciltte hızla reaksiyona girer.
-
Topikal Anestezikler: İşlem esnasında kullanılan veya sonrasında ağrı için sürülen ajanlar.
-
Keratinolitik Ajanlar: Asit türevli soydurucu içerikler (lazerin kendi ablatif etkisini taklit ettiği için gereksiz inflamasyon yaratır).
-
Klinik Güvenlik ve Önleme Stratejileri
Kontakt dermatit gelişme riskini minimize etmek için klinik pratikte "minimalist bakım" protokolü önerilmektedir:
-
Hipoalerjenik ve Oklüzif Seçim: İşlem sonrası ilk 3-5 gün boyunca sadece "parfümsüz", "koruyucusuz" ve "hipoalerjenik" formülasyonlar (genellikle sadece petrolatum/vazelin veya saf silikon bazlı jeller) kullanılmalıdır.
-
Antibiyotik Seçimi: Eğer enfeksiyon riski (profilaktik) için antibiyotik gerekiyorsa, temas dermatitine en az yol açan, düşük alerjenik potansiyele sahip (örneğin mupirosin veya saf fuşik asit bazlı) ürünler tercih edilmelidir. Neomisin içeren kombinasyonlardan kesinlikle kaçınılmalıdır.
-
Yama Testi Yaklaşımı: Özellikle çok hassas cilde sahip veya daha önce alerji öyküsü olan hastalarda, lazer sonrası kullanılacak tüm ürünlerin (nemlendirici, temizleyici) işlemden 2 hafta önce hastanın ön koluna "yama testi" olarak uygulanması, olası bir dermatit krizini önceden saptamamızı sağlar.
-
"Less is More" Prensibi: Lazer sonrası cilt ne kadar az kimyasal ajana maruz kalırsa, re-epitelizasyon o kadar sağlıklı olur. Karmaşık içerikli (retinol, asit, aktif botanikler) ürünleri cildin tam iyileşme süreci olan 14 gün boyunca kısıtlamak en güvenli yoldur.
-
Ajanın Kesilmesi: Dermatit şüphesi duyulduğu an kullanılan tüm topikal ürünler kesilmeli ve sadece izotonik sodyum klorür (serum fizyolojik) ile kompres yapılmalıdır.
-
Steroid Kullanımı: Reaksiyonu baskılamak için kısa süreli, düşük potensli topikal steroidler (örn. %0.05 desonid krem) kullanılabilir. Ancak steroidlerin uzun süreli kullanımı da deri atrofisine neden olabileceği için dikkatli olunmalıdır.
Lazer Sonrası Enfeksiyon Profilaksisi ve Yönetimi
İşlem sonrası enfeksiyon riskini minimize etmek için uygulanan standart profilaktik yaklaşımlar şunlardır:
1. Bakteriyel Profilaksi
Bakteriyel enfeksiyon riskini (özellikle Staphylococcus aureus ve Pseudomonas aeruginosa) yönetmek için profilaktik antibiyotik kürleri kritik öneme sahiptir.
-
Tercih Edilen Ajanlar:
-
Doksisiklin (100 mg): İşlemden bir gün önce veya işlem günü başlanmalı, 3–7 gün boyunca devam edilmelidir.
-
Sefaleksin (250–500 mg): İşlemden 1–3 gün önce başlanıp, tedavi sonrası 3–7 gün süreyle uygulanmalıdır.
-
-
Alternatif Seçenekler: Trimetoprim/sülfametoksazol, sefepim veya klindamisin daha nadir ve spesifik durumlarda tercih edilmektedir.
2. Viral Profilaksi
Lazer sonrası özellikle Herpes Simpleks (HSV) reaktivasyonu en tehlikeli viral komplikasyondur.
-
Uygulama: İşlemden bir gün önce veya işlem günü başlanmalı ve 5–7 gün sürecek şekilde Valasiklovir (500 mg) kullanılmalıdır. Bu süreç, profilaktik olmanın ötesinde, olası bir enfeksiyonun doku tahribatını önlemek için standart bir zorunluluktur.
3. Fungal (Mantar) Profilaksisi
Güncel klinik yaklaşımda, özellikle invaziv olmayan veya kontrollü fraksiyonel uygulamalarda rutin antifungal kullanımı önerilmemektedir.
-
İstisnai Durumlar: Eğer fungal enfeksiyon riski çok yüksekse (immünsupresif hastalar vb.), tedavi sonrası 1–3. günlerde tek doz Flukonazol (150 mg) düşünülebilir.
4. Öneriler ve Klinik Güvenlik Stratejileri
-
Enfeksiyonun Erken Tanısı: Lazer sonrası enfeksiyonun ilk belirtileri genellikle "anormal bir eritem (kızarıklık)", "ağrı artışı" ve "cerahatli akıntı"dır. Hastalara, işlem sonrası ağrının azalması gerekirken artması durumunda mutlaka hekime başvurmaları gerektiği vurgulanmalıdır.
-
Kültür ve Antibiyogram: Eğer hastada enfeksiyon şüphesi oluşursa, topikal ürünleri kesip sistemik antibiyotik başlamadan önce mutlaka lezyon içerisinden sürüntü örneği alınmalı ve kültür/antibiyogram yapılmalıdır. Bu, dirençli bakterilerin (MRSA vb.) hızlıca tespit edilmesi için hayati önem taşır.
-
Topikal vs. Sistemik: Enfeksiyon profilaksisinde sistemik tedavi, topikal antibiyotiklere göre çok daha etkindir. Topikal antibiyotiklerin (neomisin gibi) temas dermatiti riski yarattığı unutulmamalıdır.
-
Çevresel Risk Faktörleri: Enfeksiyon sadece hastadan değil, aynı zamanda cihazın temizliğinden (özellikle tarayıcı başlıkların) ve uygulama yapılan ortamın sterilizasyonundan da kaynaklanabilir. Her hastadan sonra cihaz başlıklarının tıbbi standartlarda dezenfeksiyonu zorunludur.
Lazer Uygulamasında Ağrı Kontrolü ve Anestezi Protokolleri
Klinik deneyimler, FACL uygulamalarında genel anesteziye nadiren ihtiyaç duyulduğunu, ancak "multimodal anestezi" (birden fazla yöntem) kombinasyonlarının hasta konforu için şart olduğunu göstermektedir. Fraksiyonel ablatif CO2 lazer (FACL) uygulamalarında ağrı yönetimi, hastanın prosedüre uyumu ve hekimin uygulama hassasiyeti için temel bir unsurdur.
1. Topikal Anestezi
İşlemden 30–60 dakika önce uygulandığında en yüksek etkinliği gösterir.
-
Yaygın Kullanılan Formüller:
-
BLT Karışımı: Benzokain (%20), lidokain (%5–10) ve tetrakain (%4–7).
-
EMLA Tipi: Lidokain (%2.5) ve Prilokain (%2.5).
-
Yüksek Konsantrasyon: Lidokain (%23) ve Tetrakain (%7).
-
-
Güvenlik Notu: Topikal anestezikler; eritem, ödem, kimyasal keratit ve göz çevresinde yanma hissine neden olabilir. Özellikle kornea abrazyonu (göze kaçma kaynaklı) riskine karşı, uygulama sonrası göz çevresi çok iyi temizlenmeli ve gerekirse koruyucu göz kalkanları kullanılmalıdır.
2. Oral Analjezik ve Sedasyon
Sistemik destek, topikal anestezinin yetersiz kaldığı durumlarda veya hastanın anksiyetesi yüksekse devreye girer.
-
Analjezikler: Oksikodon/parasetamol, tramadol (50 mg), dihidromorfinon (2–8 mg), ibuprofen veya metamizol.
-
Sedasyon ve Anksiyolitik: Prosedürden 30–60 dakika önce verilen benzodiazepinler (lorazepam 1–2 mg, diazepam 10–20 mg veya midazolam).
-
Kombine IM Uygulamalar: Meperidin (25–100 mg) güçlü analjezi sağlarken, Vistaril (hidroksizin 50–75 mg) sedasyonu artırır ve narkotik kaynaklı bulantıyı minimize eder.
Ağrı yönetimi, sadece ilaca değil aynı zamanda uygulama tekniğine de bağlıdır:
-
Kriyoanestezi (Soğukla Uyuşturma): Lazer cihazından gelen soğuk hava üfleme (Zimmer vb. sistemler) veya soğuk kompresler, sadece ağrıyı azaltmakla kalmaz, aynı zamanda termal hasarın derinlere yayılmasını engelleyerek yan etki profilini iyileştirir.
-
Sinir Blokajları: Ağrı eşiği çok düşük hastalarda, topikal anestezi yetersiz kalabilir. Özellikle perioral ve perioküler bölgeler için yapılan infraorbital ve supraorbital sinir blokajları, hiçbir sistemik ilaca gerek kalmadan tamamen ağrısız bir işlem süreci sunan en güvenli yöntemdir.
-
Aşırı Anestezi Riski: "Daha çok anestezi = daha az ağrı" yaklaşımı, özellikle geniş alanlara uygulanan yüksek konsantrasyonlu lidokain kremlerinde sistemik toksisite riskini artırır. Bu nedenle, uygulanan topikal anestezik miktarı ve hastanın vücut ağırlığına göre "güvenli doz sınırları" gözetilmelidir.
-
Hasta Psikolojisi: İşlem öncesi odanın ışığı, rahatlatıcı müzik ve hastaya sürekli sözel geribildirim verilmesi ("birazdan biraz daha derin bir atış yapacağım" gibi), sistemik sedatif dozlarını azaltan "psikolojik anestezi" etkisine sahiptir..
Lazer Öncesi İlaç Kesme Protokolü
Aşağıdaki liste, yara iyileşmesini optimize etmek ve komplikasyon riskini (kanama, skarlaşma, iyileşme gecikmesi) azaltmak adına önerilen standart sürelere dayanmaktadır:
| İlaç Grubu | Kesilme Süresi | Klinik Gerekçe |
| Oral İzotretinoin | En az 1–6 ay* | Epitelizasyonu bozma ve skar riski. |
| Topikal Retinoidler | En az 1 hafta | Cilt bariyerini inceltme ve aşırı duyarlılık. |
| Oral Steroidler | 1–2 hafta | Yara iyileşmesinde inflamatuar fazı baskılama. |
| İmmünosupresifler | 1–2 hafta | Enfeksiyon riskini artırma ve iyileşmeyi yavaşlatma. |
| Antikoagülanlar/Aspirin | 1–2 hafta | İşlem sırasında kanama kontrolünü güçleştirme. |
İlaç yönetimi sürecinde hekimin dikkat etmesi gereken kritik noktalar şunlardır:
-
Antikoagülan Yönetimi ve Konsültasyon: Hastanın aspirin veya kan sulandırıcı kullanması, işlem sırasında "pinpoint bleeding" (toplu iğne başı kadar kanama) noktalarını artırarak ablasyon derinliğini görmenizi zorlaştırır. Ancak hastanın bu ilaçları kardiyak nedenlerle kullandığı durumlarda, ilaç kesimi mutlaka hastayı takip eden kardiyolog veya hekimin onayıyla yapılmalıdır. Asla tek taraflı karar verilmemelidir.
-
İzotretinoin Paradoksu: Düşük doz izotretinoin (örneğin haftada 2-3 kez 10 mg) kullanımı durumunda "altın kural" olan 6 aylık bekleme süresinin, fraksiyonel lazerlerde (ablatif olmayan veya çok hafif ablatif) artık mutlak bir kural olmadığına dair güncel makaleler mevcuttur. Yine de, agresif CO2 lazer uygulamalarında 6 aylık süre güvenli limandır.
-
Retinoidler ve "Pre-Conditioning": İşlemden 1 hafta önce topikal retinoidlerin kesilmesi iritasyonu önlemek için kritiktir. Ancak hastaya işlemden 2-4 hafta önce bu ürünleri kullanması önerilerek cildin "pre-conditioning" (ön hazırlık) edilmesi, bazal tabakanın daha hızlı kendini yenilemesine yardımcı olur.
-
Steroidlerin İkili Doğası: Oral steroidler, hem "kontrendikasyon" hem de "tedavi" olabilir. Eğer hasta sistemik bir hastalık için uzun süreli steroid kullanıyorsa, işlem sonrası iyileşmenin daha yavaş olacağı ve enfeksiyon riskinin artacağı mutlaka gözetilmelidir.
FACL Sonrası İyileşme Süreci: Adım Adım Bakım Protokolü
Fraksiyonel ablatif CO2 lazer (FACL) sonrası iyileşme süreci, cildin bariyer bütünlüğünün korunması ve enfeksiyon riskinin minimize edilmesi açısından kritik bir dönemdir.
1. İlk 3 Gün (Akut İyileşme Fazı)
Bu dönemde amaç, cildi nemli tutmak ve dış etkenlere karşı korumaktır.
-
Bakım: Günde birkaç kez soğuk kompres ve sürekli topikal petrolatum (vazelin veya saf vazelin bazlı oklüzifler) uygulaması.
-
Temizlik: İlk 3 gün boyunca yüz yıkanmamalıdır. Sadece ılık su ile nazik kompresler yapılabilir. Yüz temizleyici ürünlerden kaçınılmalıdır.
-
Sirkeli Pansuman: 250 ml soğuk suya 1 çay kaşığı beyaz sirke (asetik asit) karıştırılarak elde edilen solüsyon, steril gazlı bezle her 2 saatte bir uygulanabilir. Bu yöntem hem bakteriyel kolonizasyonu (özellikle Pseudomonas) engeller hem de serum sızıntılarını tahriş etmeden temizler.
2. 4–7 Gün (Re-epitelizasyon Fazı)
Cilt yüzeyindeki yeni epitel dokusu oluşmaya başlar.
-
Bakım: 3. günün sonunda, hassas ciltler için formüle edilmiş bir yüz temizleyici ile nazik temizliğe başlanabilir.
-
Nemlendirme: Petrolatum kullanımına devam edilebilir veya bu noktada daha hafif ama yoğun nemlendirici (bariyer onarıcı) ürünlere geçiş yapılabilir.
3. 8–42 Gün (Remodelasyon ve Normalleşme)
-
Bakım: Aktif içeriklere (retinol, asitler, vitaminler) sahip rutin cilt bakım ürünlerine kademeli olarak geçiş yapılmalıdır.
-
Temkinli Yaklaşım: Bazı uzmanlar 6. haftaya kadar sadece bariyer onarıcı (cica içerikli) nemlendiriciler ve kimyasal içermeyen fiziksel güneş koruyucular ile devam etmeyi tercih eder. Bu, PIH riskini minimize etmek için en güvenli yoldur.
Bilimsel Öneriler ve Klinik İpuçları
-
Bariyer Onarıcıların Gücü: La Roche-Posay Cicaplast Baume B5 gibi ürünler; pantenol, madecassoside ve çinko/bakır/manganez kompleksleri içerdiği için sadece nemlendirme değil, aynı zamanda hücre yenilenmesini hızlandırıcı bir "biyomodülatör" görevi görür.
-
Fiziksel Güneş Koruyucular (Mineral Filtreler): İşlem sonrası iyileşme sürecinde cilde sürülen kimyasal güneş kremleri (avobenzon vb.) irritasyona yol açabilir. Bu nedenle iyileşmenin ilk 2 haftasında sadece çinko oksit veya titanyum dioksit içeren fiziksel güneş koruyucular tercih edilmelidir.
-
İyileşme Sürecinde "Doğal Kabuklanma": Kabukların (krutların) asla el ile soyulmaması gerektiği hastaya ısrarla anlatılmalıdır. Erken soyulan kabuklar, epitelin altındaki dermisi travmatize ederek "skarlı iyileşme" riskini %50 oranında artırır.
-
Oklüzif Tedavide "Vazelin" vs. "Vaniply": Petrolatum (Vazelin) en ucuz ve en etkili oklüziftir ancak bazen komedojenik (akne yapıcı) olabilir. Akneye meyilli hastalarda petrolatum yerine silikon bazlı jeller veya non-komedojenik bariyer kremler (Vaniply vb.) çok daha konforludur.
FACL Tedavi Parametreleri: Klinik Optimizasyon
Lazer parametrelerini seçerken, her bir atışın cildin derinliklerine nasıl bir "mikro termal zon" (MTZ) bırakacağını öngörmek gerekir.Fraksiyonel ablatif CO2 lazer (FACL) uygulamalarında klinik başarının anahtarı, hedeflenen doku hasarı ile hastanın "sosyal iyileşme süresi" arasındaki hassas dengedir. Parametrelerin yönetimi, bir sanat ile mühendisliğin kesişim noktasıdır.
1. Temel Parametreler ve Etki Mekanizmaları
- Atım Enerjisi (mJ - millijoule): Ablasyon derinliğini belirler. Yüksek atım enerjileri, dermisin derinlerine ulaşarak kolajen kısalmasını ve sıkılaşmayı artırır. Orta-şiddetli fotohasarda, derin kırışıklıkları "kırmak" için yüksek enerji şarttır.
- Tedavi Yoğunluğu (Density - %): Birim alandaki MTZ sayısını ifade eder. Yüksek yoğunluk, daha fazla doku alanı üzerinde yenilenme sağlar, bu da daha dramatik bir sonuç demektir. Ancak, yoğunluk arttıkça yara iyileşme süresi (re-epitelizasyon hızı) doğrudan uzar.
- Atım Süresi (Pulse Duration): Dokudaki termal yayılımı belirler. Kısa süreli atımlar ablasyonu artırırken, uzun süreli atımlar "termal koagülasyon" bölgesini genişleterek daha fazla ısı etkisi yaratır (sıkılaşma için idealdir).
- Downtime Paradoksu: Hastanın 1 hafta içinde sosyal hayata dönmesi gerekiyorsa, yüksek enerji (derinlik) tercih edilip, yoğunluk (density) düşürülmelidir. MTZ'ler arasındaki sağlam doku adacıkları ne kadar fazlaysa, iyileşme o kadar hızlı olur.
- "Multiple Pass" (Çoklu Geçiş) Stratejisi: Tek bir yüksek enerjili geçiş yerine, iki veya üç düşük enerjili geçiş yapmak; klinik olarak daha kontrollü bir "endpoint" sağlar ve dokuda aşırı termal birikime bağlı (bulk heating) skar riskini azaltır.
- Anatomik Bölge Farklılıkları: * Perioküler Bölge: Deri ince olduğu için düşük enerji ve düşük yoğunluk uygulanmalıdır (Ektropiyon riski nedeniyle).
- Yanaklar: Kıl foliküllerinden zengin olduğu için re-epitelizasyon hızlıdır, daha agresif olunabilir.
- Boyun/Dekolte: Yüzden çok daha yavaş iyileşir; burada çok daha düşük enerji ve yoğunluk parametreleri zorunludur.
- Endpoint Takibi: Parametreyi belirleyen en önemli kılavuz, işlemin hemen ardından gözlenen klinik "endpoint"tir. Hafif eritem ve ödem beklenen sonuçtur; ancak "beyazlama" (donma/frosting) aşırı ablasyonu, "pinpoint bleeding" (toplu iğne ucu kanama) ise dermisin uygun düzeyde tedavi edildiğini gösterir.
2. Parametre Seçiminde Karar Verme
Fraksiyonel ablatif CO2 lazer (FACL) sistemlerinin klinik başarısı, sadece kullanıcı tarafından seçilen parametrelere değil, cihazın mühendislik özelliklerine ve bu özelliklerin dokuyla nasıl bir "biyofiziksel etkileşim" kurduğuna dayanır. Her cihazın "lazer imzası" farklıdır; bu da aynı parametrelerin farklı cihazlarda farklı klinik sonuçlar doğurmasına neden olur.
FACL Cihaz Karakteristikleri: Klinik Etkinlik Belirleyicileri
FACL sistemlerini birbirinden ayıran temel teknik bileşenler şunlardır:
1. Tepe Gücü (Peak Power)
Tepe gücü, lazer atımının birim zamandaki enerji kapasitesidir.
-
Yüksek Tepe Gücü: Dokunun saniyeler içinde ablasyonuna (buharlaşmasına) olanak tanır. Kısa sürede gerçekleşen ablasyon, çevredeki sağlam dokunun ısınmasını (thermal diffusion) sınırlar, bu da daha az yan etki ve daha hızlı iyileşme demektir.
-
Düşük Tepe Gücü: Lazer enerjisi dokuya daha uzun sürede verilir, bu da "termal yayılım" alanının (heat-affected zone) gereksiz yere büyümesine yol açar.
2. Termal Hasar Seviyesi (Ablasyon/Koagülasyon Dengesi)
Lazerin biyolojik etkisi iki bileşenden oluşur:
-
Ablasyon Bölgesi (Vaporization): Dokunun buharlaştığı, mikro kanalın açıldığı merkezdir. Derinlik, cihazın atım profiliyle belirlenir.
-
Koagülasyon Bölgesi (Thermal Necrosis): Kanalın etrafındaki "ısınmış, pıhtılaşmış" dokudur.
-
Modern FACL Cihazlarında: Bu ikisinin oranı değiştirilebilir. Skar tedavisinde "saf ablasyon" (az koagülasyon) istenirken; sıkılaştırma ve kırışıklık tedavisinde "geniş koagülasyon" (yüksek termal etki) hedeflenir.
-
3. Işın Özellikleri ve "Spot Size" (Işın Çapı)
Lazer ışınının dokuya çarptığı noktadaki geometrisi çok kritiktir.
-
Beam Profile (Işın Profili): Mükemmel bir lazer ışını "top-hat" (düz tepeli) profile sahip olmalıdır. Bu, enerjinin tüm alana eşit dağılmasını sağlar. Gauss dağılımlı bir ışın ise merkezde aşırı hasar, çevrede ise etkisiz bir enerji dağılımı yaratır.
-
Spot Boyutu: Mikro ışınların çapı, cihazın çözünürlüğünü belirler. Daha ince ışınlar, iyileşme hızını artırırken, daha kalın ışınlar daha belirgin bir "lifting" etkisi yaratabilir.
Hekimler olarak, cihazın bu karakteristiklerini anlamak "parametre adaptasyonu" yapmamızı sağlar:
-
Cihaz Spesifik "Endpoint": Bir cihazda 20 mJ enerji ile ulaşılan "endpoint" (klinik görünüm), başka bir cihazda 40 mJ gerektirebilir. Bu nedenle, klinisyen her yeni cihazda önce en düşük dozla test atışı yapmalı ve cihazın kendi termal profilini gözlemlemelidir.
-
Güvenlik Mekanizmaları: Cihazların "random scanning" (rastgele tarama) moduna sahip olması, bir atımın hemen yanına diğerini atarak dokuyu aşırı ısıtmasını engeller. Bu, modern FACL cihazlarının en büyük güvenlik artısıdır.
-
Skar ve Laksite Farkı: Skar dokusu fibröz olduğu için "yüksek tepe gücü" gerektirir. Laksite (gevşeklik) tedavisinde ise "daha geniş koagülasyon zonları" (uzun süreli atım) tercih edilir. Cihazınızın bu iki moda geçişte ne kadar esnek olduğu, başarınızı belirler.
Non-ablatif fraksiyonel lazer (NAFL) uygulamalarında penetrasyon derinliği ve yoğunluk dengesi, hedeflenen klinik sonucun (tazeleme vs. sıkılaştırma) temel belirleyicisidir. NAFL sistemlerinde 300 ile 1579 mikron arasında değişen bir penetrasyon aralığı, tedavi edilen patolojinin anatomik yerleşimine göre optimize edilir:
-
Yüzeysel Hedefler (300 Mikron): Epidermis ve papiller dermis düzeyinde etki eder. Fotoyaşlanma, yüzeysel diskromi (leke) ve hafif tekstür düzensizlikleri için idealdir. İyileşme süreci hızlıdır ve genellikle "öğle arası" (lunch-time) prosedürü olarak kabul edilir.
-
Derin Hedefler (1579 Mikron): Retiküler dermise kadar ulaşır. Ciddi akne skarları, atrofik izler, derin statik kırışıklıklar ve belirgin doku gevşeklikleri (laksite) için zorunludur. Bu derinlik, fibroblast aktivasyonunu maksimize ederek güçlü bir neokolajenez tetikler.
Densite, fraksiyonel olarak tedavi edilen toplam cilt yüzey alanını temsil eder:
-
%5-15 Dansite (Hafif Tazeleme): İyileşme süresi minimaldir (1-2 gün eritem). Cilt bariyeri korunur, sosyal hayata hemen dönülebilir. Ancak istenen sıkılaşma etkisi için birden fazla seans (3-5 seans) gereklidir.
-
%20-35 Dansite (Orta Düzey Yenileme): Hem yüzeyel doku kalitesini artırır hem de dermiste anlamlı bir remodelling başlatır.
-
%40-50 Dansite (Agresif Sıkılaştırma): Cilt yüzeyinin yaklaşık yarısı termal hasara uğrar. Bu durum tek seansta dramatik sonuçlar doğururken, iyileşme süreci ve potansiyel yan etki (eritem, ödem) riski artar.
Klinik uygulamada bu parametreleri hastanın ihtiyaçlarına göre şu şekilde modüle edebilirsiniz:
-
Atım Enerjisi (Pulse Energy) Kontrolü: Penetrasyon derinliğini belirleyen ana faktör enerjidir. Enerjiyi artırmak kanalları derinleştirir; ancak sağlam doku adacıklarının (re-epitelizasyon depoları) korunması için yoğunluğu (density) sabit tutarak derinliğe odaklanmak, skar riskini azaltır.
-
Multiple Passes (Çoklu Geçiş) Stratejisi: Tek bir agresif geçiş yerine, aynı alana daha düşük yoğunlukta (örn. %10) 3-4 geçiş yapmak, dokuda daha homojen bir termal birikim sağlar. Bu teknik, özellikle derin kırışıklıklarda dokuyu "katman katman" uyararak daha güvenli sonuçlar verir.
-
İyileşme Süresi vs. Sonuç: Agresif bir sıkılaştırma için %50 dansite planlandığında, hastaya mutlaka 5-7 günlük bir "downtime" süreci ve yoğun nemlendirme gereksinimi hakkında detaylı ön bilgi verilmelidir.
Eğer hasta "agresif bir sonuç" istiyorsa ancak "iyileşme süresi" kısıtlıysa; enerjiyi yüksek tutup (derinlik için) yoğunluğu (densite) düşük tutmak (örn. %15-20), hem derin kolajen sentezini uyarır hem de cildin üzerindeki sağlam doku adacıkları sayesinde hızlı iyileşmeyi garanti eder.
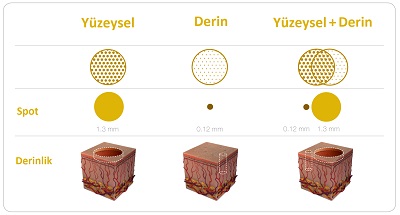
Fraksiyonel ablatif CO2 lazerlerde son yıllarda farklı modlar geliştirilmiştir(Lumenis'in ActiveFX teknolojisi gibi). Fraksiyonel CO2 lazer "yüzeysel yenileme" (resurfacing) kavramı böylece yeniden modernize edilmiştir. Bu modun çalışma prensibi; dokuda derin bir ablasyondan ziyade, epidermis ve papiller dermis düzeyinde kontrollü bir "soyma" ve "tazeleme" etkisine odaklanmasıdır.
ActiveFX(Shallow/Yüzeysel Mod), fraksiyonel lazerin "dozajlanabilirliğini" en verimli şekilde kullanan modlardan biridir. Temel amacı, cilt bütünlüğünü bozmadan doku kalitesini ve tonunu hızla yükseltmektir.
-
Epidermal Odaklı Yenilenme: Hasar büyük oranda epidermis ile sınırlıdır; papiller dermise ulaşan termal difüzyon, kolajen sentezini minimal de olsa uyarır ancak asıl değişim yüzeyseldir.
-
Dinamik Patern Ayarı: Lazer paterninin (şeklinin) lezyon boyutuna göre ayarlanabilmesi, özellikle lentigoların (güneş lekeleri) "noktasal" tedavi edilmesini sağlar. Bu, sağlıklı dokunun gereksiz ablasyonunu engeller.
-
Hızlı İyileşme (Downtime): %50 kapsama alanına rağmen ablasyonun sığ olması sayesinde epitelizasyon süreci çok hızlıdır. 5-7 günlük kabuklanma süreci, geleneksel CO2 yöntemlerine kıyasla sosyal hayata dönüşü oldukça kolaylaştırır.
ActiveFX modu özellikle lentigo gibi cilt lekeleriden kullanılmaktadır. 90 mJ enerjilerde yüzeysel pigmentasyonu parçalamak için yeterli ancak skar riskini minimize eden optimum değerdir. Burada lazer deseni olarak yuvarlak patern geometrisi tercih edilir. Bu lezyonun sınırlarını tam kapsamalıdır. Uygulama düşük yoğunlukta, leke etrafındaki sağlam dokunun iyileşme potansiyelini koruyacak şekilde olmalıdır. Seçilecek patern boyutu 5 mm’den küçük olmalıdır. Bu seçilim lezyon sınırlarına sadık kalarak periferik eritemi azaltır.5 mm'lik patern, lentigo tedavisinde "overshooting"i (leke sınırlarını taşmayı) önlemek için kritiktir. Eğer leke daha büyükse, tek bir geniş patern yerine, lezyon üzerinde 3 mm'lik daha küçük desenlerle yapılan "patchwork" (yama tarzı) çalışma, PIH riskini daha da düşürür. ActiveFX modunda hedefimiz, lezyonun yüzeyinde "ashy gray" (kül grisi) bir renk değişimi görmektir. Bu, epidermal ablasyonun gerçekleştiğini gösterir. Eğer doku "frosting" (beyaz) renge dönerse, bu termal etkinin fazla olduğunu ve pigmentasyon riskinin arttığını gösterir. Uygulama sonrası kabuklanma aşamasında 5-7 gün boyunca uygulanan petrolatum bazlı nemlendiriciler, leke bölgesindeki iyileşmeyi nemli tutarak lekenin hiperpigmente (koyu renkli) iyileşme riskini %30'a varan oranda azaltır. ActiveFX uygulaması sonrası lekeler çok hızlı açılır ve taze pembe bir deri ortaya çıkar. Bu taze deri, çevre dokuya göre çok daha parlak görünebilir. Hastaya bu durumun bir "hipopigmentasyon" değil, "pigmentasyonun yok olması ve dokunun tazelenmesi" olduğu mutlaka açıklanmalıdır.
DeepFX (Deep Mod, Derin Mod), fraksiyonel ablatif CO2 lazer teknolojisinde "derin doku mimarisi" üzerinde çalışan en etkili araçtır. ActiveFX'in yüzeyel tazeleme etkisine kıyasla, DeepFX dokunun içine adeta "termal sütunlar" (micro-thermal zones - MTZ) çakarak dermis tabakasında radikal bir değişim hedefler. DeepFX'in temel çalışma prensibi, lazer enerjisinin odağını küçülterek (0.12 mm ışın çapı) derin dokuya minimal yüzey hasarıyla ulaşmaktır.
-
Derinlik Odaklı Etki: İnce lazer sütunları, dermisin derin katmanlarına nüfuz ederek kontrollü mikro-ablasyon alanları oluşturur. Bu kanallar çevresindeki dokuda ani bir ısınmaya (termal şok) neden olarak doku büzülmesini ve ardından güçlü bir kolajen yeniden yapılanmasını tetikler.
-
Sağlam Doku Rezervleri: Yüzeyin sadece %5'i ablate edildiği için, cildin geri kalan %95'i sağlam kalır. Bu, iyileşme için gereken hücre kaynağını (epidermal stem cells) korur ve agresif bir işleme rağmen çok hızlı epitelizasyon sağlar.
-
Skar ve Laksite Yönetimi: Derin yerleşimli skarların (akne izleri gibi) fibröz bantlarını kıran tek moddur. Aynı zamanda "skin tightening" (cilt sıkılaştırma) için dermis içindeki kolajen kısalmasını sağlar.
Bu iki modun aynı seansta kombine edildiği uygulamaya literatürde TotalFX denir. Bu kombinasyon, ciltteki tüm katmanların (epidermis ve dermis) tek bir seansta tedavi edilmesini sağlar.
DeepFX uygularken klinik başarıyı artırmak için şu noktalar kritiktir:
-
Doku Direnci ve Enerji Seçimi: DeepFX ile çalışırken enerji miktarını artırmak, sütunların derinliğini doğrudan etkiler. Akne skarlarında "pin-hole" (iğne deliği) derinliğini artırmak için yüksek mJ değerleri tercih edilir, ancak bu durumun periorbital bölge gibi ince dokularda kullanılmaması gerekir.
-
Skar Tabanını Kırmak: Akne skarlarında başarılı olmak için, skarın merkezine DeepFX ile odaklanıp, skarın çevre dokusuyla birleştiği "kenar" bölgelerde enerji yoğunluğunu hafifçe düşürmek, geçişin daha doğal görünmesini sağlar.
-
İşlem Sonrası Ödem: DeepFX, dermisin çok derinlerine ısı ilettiği için işlemin ertesi günü ödemi ActiveFX'e göre belirgin şekilde daha fazladır. Hastaya mutlaka ilk 24-48 saat için ödem azaltıcı (oral steroid veya ödem giderici spreyler) önerilmelidir.
-
Enfeksiyon Kontrolü: İnce ve derin sütunlar, enfeksiyon ajanlarının dermisin en alt katmanlarına ulaşması için bir "yol" oluşturur. Bu nedenle DeepFX modunda antiviral ve antibiyotik profilaksisi zorunludur.
Kombine uygulamalar, fraksiyonel CO2 lazer cerrahisinde "katmanlı tedavi" (layer-by-layer) felsefesinin zirvesidir. Bahsettiğiniz bu ardışık protokol, yüzdeki farklı patolojileri (derin laksite ve yüzeyel pigmentasyon/tekstür) aynı seansta ve optimum doku yanıtıyla yönetmek için geliştirilmiş en profesyonel yaklaşımdır.
Bu teknik, cildin farklı derinliklerini ayrı ayrı hedefleyerek iyileşmeyi hızlandırır ve klinik sonucu dramatikleştirir.
1. Aşama: DeepFX ile "Temel Mimari" İnşası
-
Strateji: Tüm yüze veya hedeflenen tüm bölgeye DeepFX ile tek geçiş yapılarak başlanır. DeepFX ile cildin derinlerine ısı verdikten hemen sonra ActiveFX uygulamak, dokudaki ısıyı artırır. Bu nedenle, geçişler arasında 1-2 dakikalık "soğuma araları" vermek veya soğuk hava üfleyen sistemleri (Zimmer) işlem boyunca sürekli çalıştırmak şarttır.
-
Klinik Amaç: Derin dermiste mikro-kanallar oluşturarak neokolajenez (yeni kolajen üretimi) ve kontraksiyon (ciltte sıkılaşma) başlatılır.
-
Avantajı: Yüzeyin sadece %5’i ablate edildiği için, cildin üst tabakası (epidermis) büyük oranda korunur. Bu durum, ikinci aşamadaki daha agresif müdahalelere cildi hazırlar.
2. Aşama: ActiveFX ile "Yüzeyel Revizyon"
-
Strateji: DeepFX sonrası, spesifik kırışıklıklar ve lentigolar üzerinde ActiveFX kullanılır.
-
Klinik Amaç: Epidermisi yenilemek, güneş hasarını (lentigo) gidermek ve cilt tonunu eşitlemek.
-
Avantajı: ActiveFX'in %50 kapsama alanı, DeepFX ile oluşturulan "derin sütunların" giriş noktalarını nazikçe genişletir ve cilde "pürüzsüzlük" (texture) kazandırır.
3. Aşama: Lokalize Tam Ablasyon (Fully Ablative)
-
Strateji: Çok derin statik kırışıklıklarda (örneğin perioral veya perioküler derin çizgiler), ActiveFX'in kapsama alanı yetersiz kalabilir. Bu noktalarda, tüm alanın buharlaştırıldığı tam ablatif (fully ablative) geçişler yapılır. Tam ablatif geçişler yapılan alanlarda (DeepFX ve ActiveFX'in ötesinde), doku kaybı fazladır. Bu noktalarda "post-op nemlendirme" (occlusive dressing) hayati önem taşır; aksi takdirde bu bölgeler daha uzun süre kızarık (persistan eritem) kalabilir. Ardışık uygulamada "total endpoint", cildin hafif pembemsi/bej (tanned look) bir görünüme sahip olmasıdır. Eğer beyazlaşma (frosted) görülürse, toplam termal enerji sınırı aşılmış demektir; bu da skar (iz) riski taşır.
-
Klinik Amaç: Skar dokusunu tamamen ortadan kaldırmak veya çok derin olukları "doldurmak" için kenarlarını yumuşatmak.
Bu ardışık protokolün sunduğu avantajlar, hekimin kontrol alanını genişletir:
-
Sinerjik Etki: DeepFX dermisi sıkılaştırırken, ActiveFX epidermisi tazeleyerek "doğal ve sağlıklı" bir cilt tonu sağlar. Sadece birini uygulamak, genellikle tek boyutlu sonuçlara (sadece sıkılaşma veya sadece leke tedavisi) yol açar.
-
Kontrollü İyileşme: İki aşamalı uygulama, hastanın iyileşme sürecini de daha kontrollü kılar. DeepFX sayesinde derin doku uyarılırken, ActiveFX'in hızlı iyileşme yeteneği (5-7 gün) sayesinde hasta sosyal hayatına beklenen sürede dönebilir.
-
Spot Tedavisi: Özellikle derin kırışıklıklarda ActiveFX'in "spot" (noktasal) ayarları ile tam ablasyon yapılması, "derinliği olan bir cilde" sahip hastaların en büyük ihtiyacıdır.
Fraksiyonel CO2 lazer teknolojisinde bu "Lazer Haritalama" (Laser Mapping) yaklaşımı, tedaviyi standart bir uygulamadan çıkarıp "kişiselleştirilmiş cerrahi bir sanat" seviyesine taşır. Yüzün her bölgesi farklı bir iyileşme kapasitesine, farklı bir deri kalınlığına ve farklı bir yaşlanma paternine sahiptir. Haritalama, bu farklılıkları tek bir seansta yönetmek için en rasyonel stratejidir.
Haritalama mantığında yüz, "estetik üniteler" bazında ayrıştırılarak her bölgeye özel "doku hasarı planı" çıkarılır. İşlem öncesi hastanın yüzünde beyaz bir kalemle "DeepFX Bölgeleri", "ActiveFX Bölgeleri" ve "Tam Ablasyon (Zımparalama) Hatları" çizilmelidir. Bu, işlem stresi altında hekimin rotasını kaybetmemesini sağlayan bir güvenlik önlemidir.
1. Bölgesel Strateji ve "Katmanlı" Müdahale
-
Periorbital Bölge (Göz Çevresi): Deri çok incedir. Burada DeepFX parametreleri çok düşük tutulmalı, ActiveFX ise sadece hafif bir sıkılaşma için "low-density" modunda kullanılmalıdır. Tam ablasyon riski çok yüksektir ve genellikle kaçınılmalıdır.
-
Perioral Bölge (Dudak Çevresi): Dikey çizgilerin (barkod çizgileri) en derin olduğu bölgedir. Burada DeepFX ile derin kolajen uyarımı yapıldıktan sonra, çizgilerin tabanında Tam Ablasyon (zımparalama) tercih edilir. Bu, dikey çizgilerin derinliğini azaltan tek etkili yöntemdir.
-
Yanaklar (Akne Skarı veya Gevşeklik): En geniş "skalara" sahip bölgedir. DeepFX ile yoğun bir iskelet oluşturma (sütunlanma) yapılır, ardından ActiveFX ile yüzeyel tekstür (gözenek görünümü) düzeltilir.
-
Alın ve Şakaklar: Derinin kemik üzerine oturduğu yerdir. Termal birikime çok duyarlıdır. Burada ardışık geçişler arasında "soğuma araları" verilmesi şarttır.
2. İyileşme ve Sonuç Dengesi: "Dinamik Modülasyon"
Lazer Haritalama'nın temel amacı, yüzü homojen bir şekilde "yıpratmak" yerine, sorun odaklı bir "rekonstrüksiyon" yapmaktır. Tam ablasyonun uygulanacağı "Zımparalama bölgeleri" (genellikle perioral bölge) sınırlı tutulmalıdır. Uygulamanın en yoğun olduğu bölge ile sağlam cilt arasındaki geçişler, yoğunluğu kademeli olarak azaltan "gradient" parametreleri ile yapılmalıdır. Bu, "maske görünümünü" (yüzün ortasının çok açık, kenarlarının koyu renkli kalması) engeller.
-
Haritalamanın Görselleştirilmesi: Isı Birikimi (Heat Sinking): Tam ablasyon yapılan noktalarda (zımparalama hatları), çevre dokunun soğuması için vakit tanınmalıdır. Eğer "zımparalama" yapılan bölge çok genişse, işlem bir taraftan başlanıp diğer tarafa doğru kademeli ilerlemelidir.
-
Haritalama ve İyileşme: "Katmanlı Yöntem" sayesinde, yüzün %95'i hızla iyileşirken, sadece %5'lik "Tam Ablasyon" bölgeleri (örneğin derin çizgiler) biraz daha uzun süre (10-14 gün) pansuman gerektirebilir. Bu, hastaya "tüm yüzüm 14 gün iyileşmeyecek" korkusunu yaşatmadan, sadece lokal bir alanın biraz daha bakım gerektirdiğini anlatmak için harika bir açıklama fırsatıdır.
Fraksiyonel ablatif CO2 lazer (FACL) uygulamalarında başarı, cildin anatomik ve etnik özelliklerine göre lazer parametrelerini ayarlamaktan geçer. Lazer enerjisi ve yoğunluğunun, hastanın biyolojik yanıt kapasitesiyle uyumlandırılması, hem komplikasyon riskini azaltır hem de kalıcı sonuçlar sağlar.
1. Cilt Tipine Göre Seans ve Enerji Yönetimi
-
Fitzpatrick I–II (Düşük Pigmentasyon Riski): Bu cilt tipleri, yüksek enerji ve yoğunluktaki lazer atımlarına karşı daha toleranslıdır. Genellikle "yüksek enerji – tek seans" yaklaşımı, hastanın beklentisini karşılayan dramatik iyileşmeyi sağlar.
-
Fitzpatrick III–IV (Yüksek Pigmentasyon Riski): PIH (inflamasyon sonrası hiperpigmentasyon) riski nedeniyle "hafif-orta enerji – çoklu seans" protokolü altın standarttır. Cildi yavaş ve kontrollü uyarmak, melanosit aktivitesini kontrolde tutar.
2. Anatomik Bölgeye Göre Derinlik Modülasyonu
Uygulama yapılacak bölgenin cilt kalınlığı ve iyileşme kapasitesi, cihazın penetrasyon derinliğini belirler:
-
Boyun ve Dekolte: Cilt oldukça incedir ve "ektopik" iyileşme riski (skar gelişimi) yüksektir. Hafif-orta parametreler ve yüzeysel penetrasyon tercih edilmelidir. Derin uygulamalar bu bölgede atrofik skarlara yol açabilir.
-
Vücut Bölgeleri (Kollar, Karın, Bacak): Yüz cildine kıyasla daha yavaş iyileşirler ancak derin dermisleri kolajen üretimi için daha uygundur. Burada hafif-orta parametreler ile derinlemesine (penetrasyonu yüksek) uygulamalar yapılarak doku sıkılaşması hedeflenir.
FACL uygulamalarında en sık yapılan hata, tedavi edilen bölge ile edilmeyen bölge arasında "keskin bir sınır" bırakmaktır. Bu durumu engellemek için "Blending(Sınır Yumuşatma)" stratejisi şarttır. Uygulama alanının dış çeperine doğru yaklaşıldığında, lazer enerjisi (mJ) ve yoğunluk (density) kademeli olarak %20-30 oranında azaltılmalıdır. Bu sayede, tedavi edilen alanın "maske gibi" durması engellenir; ışık ve doku geçişleri doğal bir görünüme kavuşur. Boyun ve dekolte tedavisinde "çene hattı" bir geçiş bölgesidir. Çene hattının hemen altına geçildiğinde, enerjiyi mutlaka bir önceki seviyenin altına düşürerek hastayı "estetik maske" görüntüsünden koruyun.
FACL ile hafif - orta düzeyde cilt yenileme hedeflendiğinde lazer parametreleri:
- Derin uygulamalarda:
- 10–15 mJ
- % 5–10 fraksiyonel dansite
- Yüzeysel uygulamalarda
- 60–100 mJ
- % 40 fraksiyonel dansite
- 125–200 Hz hızlarda tercih edilmekte.
FACL ile ileri düzeyde(agresif) cilt yenileme hedeflendiğinde lazer parametreleri:
- Derin uygulamalarda:
- 15–30 mJ
- % 10 -15 fraksiyonel dansite
- Yüzeysel uygulamalarda:
- 100 -150 mJ
- % 60 fraksiyonel dansite
- 200-350 Hz hızlarda tercih edilmekte.
FACL İle Kombine Edilen Tamamlayıcı Tedaviler
Fraksiyonel ablatif CO2 lazer (FACL) uygulamalarında "multimodal" yaklaşım (birden fazla tedavinin kombinasyonu), güncel estetik dermatolojide "kümülatif sonuç" (toplam etkinin artırılması) prensibiyle uygulanmaktadır. Bu yöntemle sadece cildin tekstürü değil, volümü ve elastikiyeti de eş zamanlı olarak hedeflenir.Kombinasyon protokollerinde zamanlama, hem doku iyileşmesi hem de komplikasyon riskini yönetmek açısından en kritik faktördür.
1. Enerji Bazlı Cihazlar (EBD)
-
IPL ve PDL: Vasküler komponenti (kızarıklık, kılcal damar) azaltmak için FACL öncesi 1-4 seans uygulanması önerilir. En uygun zamanlama, FACL'den 3-4 hafta öncesidir. Bu, cildi daha homojen hale getirerek lazerin pigmentasyon riskini azaltır. Eğer hasta yoğun telenjiyektazikse, FACL'in yüksek ısısı bu damarlarda "vasküler genişleme" (rebound eritem) yapabilir. Lazerden önce mutlaka IPL veya PDL ile vasküler bazın stabilize edilmesi, işlem sonrası "kalıcı kızarıklık" riskini minimize eder.
-
Radyofrekans (RF): FACL'den 1 ay önce yapılan RF uygulaması, dermiste bazal bir ısınma sağlayarak kolajen üretimi için hazırlık yapar.
2. Volumetrik ve Nöromodülatör Destekler
-
Botulinum Toksin (BTX): FACL öncesinde uygulanan BTX, dinamik çizgileri gevşeterek lazerin pürüzsüzleştirme etkisini artırır ve özellikle dikey (barkod) çizgilerde iyileşme sürecinde cildin "hareketsiz" kalmasını sağlayarak daha kaliteli bir iyileşme sunar.
-
Dermal Dolgular (HA): İdeal zamanlama, FACL'den en az 4 hafta önce veya iyileşme süreci tamamlandıktan 4 hafta sonrasıdır.
-
Biyo-stimülatörler (PLLA/CaHA): FACL'den 2-4 hafta öncesine kadar 45-90 gün aralıklarla yapılan 2-3 seanslık uygulama, derin dermis desteği sağlar. PLLA veya CaHA gibi biyo-stimülatörlerin lazerin oluşturduğu "termal sütunlarla" (MTZ) etkileşimi, kolajen yapımını sinerjik olarak artırır. Ancak lazerin bu sütunları oluştururken dolguların veya biyo-stimülatörlerin yerini kaydırmaması için zaman aralıklarına sadık kalınmalıdır. Eğer hastanın ciddi bir volüm kaybı varsa, önce FACL (yüzey ve doku) yapıp, 4 hafta sonra dolgu (volüm) uygulamak estetik olarak daha dengeli bir sonuç verir. Ancak hastanın cildi çok gevşekse, biyo-stimülatörler (PLLA/CaHA) ile "temel iskeleti" güçlendirip üzerine FACL uygulamak, "lifting" etkisini en üst düzeye çıkarır.
3. Diğer Destekleyici Yöntemler
-
Daha Az Sıklıkta Önerilenler: PRP, eksozomlar, otolog yağ transferi ve mikro-fraksiyonel pikosaniye lazerler, özellikle "yara iyileşmesi" ve "doku kalitesi"ni artırmak için tercih edilen yardımcı yöntemlerdir.
-
Oral Takviyeler: Literatürde FACL öncesi veya sonrası kolajen, hyaluronik asit veya piknogenol gibi takviyelerin rutin kullanımına dair güçlü bir veri/konsensüs bulunmamaktadır.

