- Gösterim: 133998
Gül hastalığı, diğer adıyla rozasea, genellikle yüzde uzun süreli kızarma, yanma hissi, kalıcı kızarıklık, ciltte kılcal damarların artışı (telanjiektazi), papül ve püstül şeklinde döküntüler ile birlikte, fimamatöz doku kabalaşmalarıyla karakterize edilen kronik bir inflamatuar cilt hastalığıdır. Mevcut tedavi yöntemleri, telanjiektaziler ve yüz kızarıklıkları üzerinde genellikle sınırlı veya hiç etkili olmadığından, lazer ve ışık bazlı tedaviler tercih edilmektedir. Bu tedaviler, hastaların estetik görünümüne katkıda bulunurken, günlük yaşam konforunu da önemli ölçüde artırmaktadır. Rozaseanın nedenleri çok sayıda faktörle ilişkilidir ve farklı klinik verilerle değişiklik gösterdiğinden, hastalara lazer ve ışık tedavisi uygulanırken dikkatli bir değerlendirme yapılması, uygun lazer veya ışık sisteminin seçilmesi ve doğru parametrelerle uygulama yapılması son derece önemlidir. Rozasea tedavisinde öncelikle sistemik ve topikal medikal tedaviler, güneşten korunma ve uygun cilt bakım ürünlerinin kullanımı destekleyici unsurlar olarak öne çıkmaktadır. Lazer ve ışık tedavileri, rozaseanın en yaygın klinik belirtileri olan telanjiektazilerin, ciltteki kan akışının artışının ve kalıcı eritemin (kızarıklıkların) azaltılmasında etkilidir.
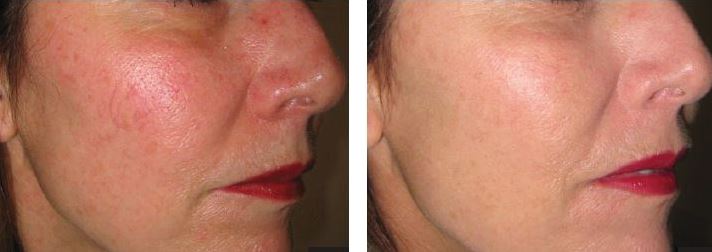
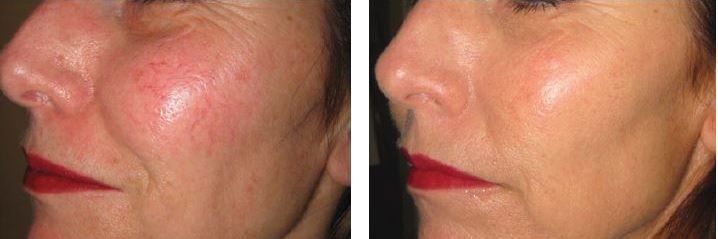
Roza kliniğinin başlangıcı ve gelişiminde anahtar role sahip olan faktörler arasında öncelikle cilt yüzeyindeki domedex parazitlerinin kolonizasyonundaki düzensizlikler, ciltte pasif damarsal genişlemeye bağlı artan kan dolaşımı, deri sıcaklığındaki yükselme ile birlikte koagülaz negatif stafilokok bakterilerinin sayısında artış dikkat çekmektedir. Bunlar rozada kırmızılık ve kılcal damarların belirgin olmasına, damar dışına geçen inflamasyon kan ürünleri ciltte papül ve püstüler döküntülerin oluşumuna ve ileri evrelerde sebase bezlerde büyüme ile ödem kaynaklı kabalaşmalara (fimamatöz) yol açmaktadır. Farklı lazer ve ışık uygulamaları, domedex parazitlerini deriden uzaklaştırmada etkili olmakta; ayrıca yüzdeki kan dolaşımını azaltarak koagülaz negatif stafilokokların sayısını düşürmekte ve deri florasını dengelemektedir. Bu özellikleri sayesinde lazer ve ışık sistemleri, roza tedavisinde yalnızca anormal yapıdaki damarsal lezyonların ortadan kaldırılması ile kalmayıp, deride dermiste disorganizasyonun düzeltilmesi ve kollajenin yeniden yapılandırılması ile rozase hastalarında var olan elastozisin azaltılması hedeflenmektedir.
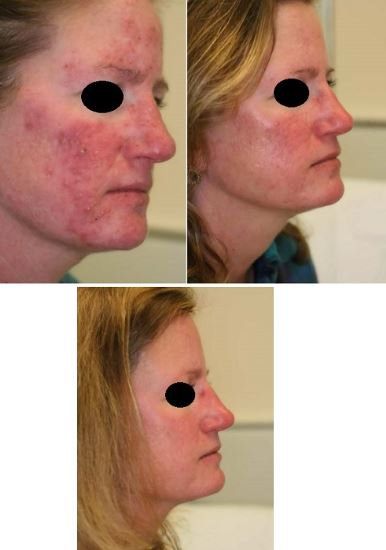
Roza hastalığının tedavisinde çeşitli lazer ve ışık sistemleri kullanılmaktadır. Bu sistemler arasında Long Pulse Nd YAG Lazer (1064 nm), PDL (585-595 nm), KTP lazer (532 nm), Flash Lamp Pumped Dye Lazer (FLPD), sarı lazer, radyofrekans, IPL ve fotodinamik tedaviler yer almaktadır. Yapılan lazer ve ışık tedavileri, roza hastalığının erken klinik evrelerinde daha yüksek başarı oranları ve daha az seans sayısı ile sonuçlanmaktadır. Tedavinin en etkili olduğu bölgeler yanak ve çene iken, burun kanatlarında başarı oranı daha düşüktür. Bunun nedeni, yüzdeki kılcal damarların genellikle toplar damarlara ait olması, burun kanadı kılcal damarlarının ise burun arterinin dallarına bağlı olmasıdır. Burun kanadı uygulamaları sonrasında telenjektazilerin hızla kaybolmaması ve sık sık tekrarlaması da bu durumu etkilemektedir.
Lazer ve ışık tedavilerinde hastaların ve tedavi süreçlerinin izlenmesinde "roza klinik şiddet skoru" kullanılmaktadır. Bu skorlama, özellikle "Eritematotelanjiyektatik Rozasea (ETR)" adı verilen, yalnızca kırmızılık ve kılcal damarların görüldüğü form için uygulanmaktadır. Skorlama sistemine göre:
- ETR-O: Görünür eritemin olmadığı veya en az eritem/telanjiyektazi bulunduğu durum.
- ETR-1: (Hafif) Yüzün merkezinde veya tamamında hafif eritem/telanjiyektazilerin mevcut olduğu durum.
- ETR-2: (Orta) Yüzün merkezinde veya tamamında belirgin eritem/telanjiyektazilerin bulunduğu durum.
- ETR-3: (Şiddetli) Yüzün merkezinde veya tamamında 'kırmızı-mor' renkli eritem/telanjiyektazilerin görüldüğü durum.
Roza Hastalığında Pulsed Dye Lazer(PDL)
PDL, cildin damarsal lezyonlarında seçici fototermoliz ilkesine dayanan ilk lazer sistemleridir. Bu lazerler, damar içindeki oksijen ve hemoglobini (oksihemoglobin) ana hedef olarak belirlemek üzere tasarlanmıştır. Lazer, oksihemoglobin tarafından emildiğinde, enerji ısıya dönüşerek fototermal hasar oluşturur. Bu durum, damarda tromboz ve damar tıkanıklığına yol açan fotokoagülasyona neden olur. 1980'lerde geliştirilen ilk PDL'ler, 418 nm (mor), 542 nm (yeşil) ve 577 nm (sarı) dalga boylarıyla özel olarak tasarlanmıştı. Bu lazerlerin darbe süresi 0.3 ile 0.4 ms arasında değişirken, cilt altındaki etki derinliği 0.5 mm'ye kadar ulaşabiliyordu, bu da daha derin damarların tedavisini kısıtlıyordu. Daha sonra 532 nm dalga boyuna sahip PDL geliştirildi. Bu dalga boyu, oksihemoglobinin yüksek oranda emdiği yeşil ışık sayesinde son derece seçici damar hasarına yol açmaktadır. 532 nm PDL, çapı 1 mm'ye kadar olan yüzeyel telanjiektazileri etkili bir şekilde yok edebilirken, daha büyük damarlar üzerinde etkisi sınırlıdır. Ancak, 532 nm PDL tedavilerinde görülen hipopigmentasyon riski nedeniyle günümüzde 585 nm ve 595 nm dalga boylarındaki atımlı boya lazerleri tercih edilmektedir. Bu dalga boyları, oksihemoglobin tarafından maksimum 1.5 mm derinliğe kadar etki edebilir ve özellikle yüzeyel ve orta boy damarlar için etkili sonuçlar sağlar. Oksihemoglobinin 940 nm dalga boyundaki emilim oranları düşüktür; bu da büyük ve derin telanjiektazilerin yok edilmesine neden olan daha yavaş ve homojen bir damar ısınmasına yol açar. Son yıllarda 940 ve 980 nm gibi daha uzun dalga boylarına sahip yeni PDL'ler geliştirilmiştir. 940 nm dalga boyu, özellikle 532 nm dalga boyuna dirençli damarlarda daha etkili klinik sonuçlar vermektedir.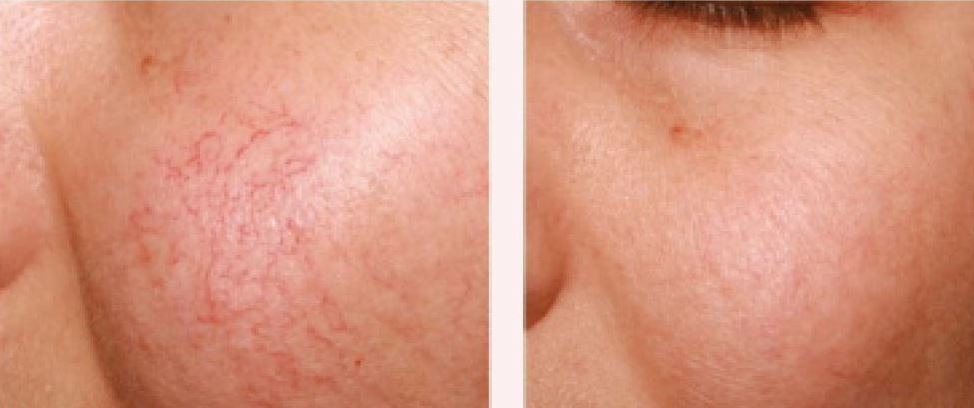
PDL'nin en büyük dezavantajı, uygulama sonrasında ortaya çıkan morarma (purpura) sorunudur. Bu morarma, lazerin hızlı atım süresinin telanjiektatik ve normal damarları etkilemesi sonucu eritrositlerin damar dışına sızmasından kaynaklanır. Morarma, üç haftaya kadar sürebilir ve ardından dört aya kadar devam eden hiperpigmentasyon ile iyileşebilir. Hedef damarların TRT'sine yakın veya eşit bir atım süresi kullanmak, daha seçici fototermoliz elde edilmesine ve morarma riskinin azaltılmasına yardımcı olabilir. Yüz telanjiektazilerinin TRT'si 10-60 ms arasında değişirken, standart PDL'nin atım süresi 450 mikro saniye ile 50 ms arasındadır. TRT ve atım süresinin yanı sıra, fluens (J/cm²) ve fluens hızı (mW/cm²) da çevre dokulara termal hasar riskini ve tedavi etkinliğini belirlemede kritik unsurlardır. Kan akışını artıran topikal ajan uygulamasının, lazerin etkisini potansiyel olarak artıracağı hipotezi üzerine çalışmalar yapılmıştır. 585 nm PDL öncesinde topikal niasin uygulanarak ciltte kan akımı sağlanmıştır. Tedavi öncesinde saç kurutma makinesi kullanımı da PDL'ye yanıtı artırmak için önerilmiştir. PDL uygulaması sırasında ağrı ve rahatsızlık hissi oluştuğu için, tedavi öncesi topikal anestezi uygulanması önerilmektedir.
PDL lazeri, rozasea uygulamalarında geçici purpura, deri kanaması, pigmentasyon ve çok nadir de olsa deride skar oluşumuna neden olabilir. Son zamanlarda, PDL'nin uzun atımları (6 ms) kullanılarak bu yan etkiler azaltılmıştır. PDL ile 6-7.5 J/cm², 5 mm spot boyutu ile 1-3 seans uygulandığında, rozaseanın papülopüstüler lezyonlarında %59 oranında başarı sağlanmakta ve ayrıca telanjiektazi ve eritem tedavi edilmektedir. Bu başarı, 1-3 seansta elde edilmektedir. Hastaların %3'ünde 1 ayı geçen pigmentasyon gözlemlenmektedir. Çapı 0.2-0.4 mm arasında olan lezyonlar için seanslar gerekebilirken, 0.4 mm'den büyük olanlar genellikle cevapsız olarak değerlendirilmektedir. Ayrıca, büyük mavi damarlar, kırmızı damarlara göre daha az yanıt vermektedir. 595 nm PDL, 7-9 J/cm² ile daha etkin bulunmuştur.
Roza Hastalığında Nd:YAG Lazer
1064 nm Nd-YAG lazerler %90 oranlarında yüz telanjiektazilerinin tamamen temizlenmesini sağlamaktadır. 1,064 nm dalga boyu sayesinde Nd-YAG lazer, 4-6 mm derinliğe kadar cilde inebilir ve özellikle deri altı dokularda yer alan damarlar için kullanılabilir. Bu dalga boyundaki hemoglobin tarafından lazer emilimi görece düşüktür, buna karşın dokuada su tarafında daha fazla absorbe olmaktadır. Bu bu nedenle kan damarlarını yok etmek için daha yüksek enerjiler gerekmektedir. Telanjiektazilerin yok edilmesi sırasında çevre dokularar yayılan seçici olmayan ısı dermal gençleşmeyide sağlamaktadır. 1,064 nm dalga boyundaki melanin emilimi oldukça düşüktür; bu da uygulama sırasında epidermal hasar veya uygulama sırasında postinflamatuar hiperpigmentasyon riskini azaltarak bu lazeri tüm cilt tipleri için kullanılabilir halşe getşirmektedir. Ancak, bu dalga boyundaki hemoglobin ile sınırlı emilim vasküler tedavilerde 300 J/cm²'ye kadar daha yüksek enerjileri ve 100 ms'ye kadar uzun darbe sürelerini gerektirmektedir. Bu yüksek enerji uygulam alanında cilt yanıkları ve iz kalma riskini artırmaktadır. 300 ila 650 µs darbe süresine sahip daha yeni mikro saniye 1064-nm Nd-YAG lazerlerinin geliştirilmesi, bu riskleri azaltmakta ve uygulama daha az acı verici hale gelmektedir.
595 nm PDL uygulamasından hemen sonra, ardışık olarak 1,064 nm Nd YAG lazer kullanılabilir. 595 nm PDL sonrası methemoglobin oluşur ve bu durum, Nd YAG lazer tarafından çok daha yüksek oranlarda emilmesine olanak tanır.
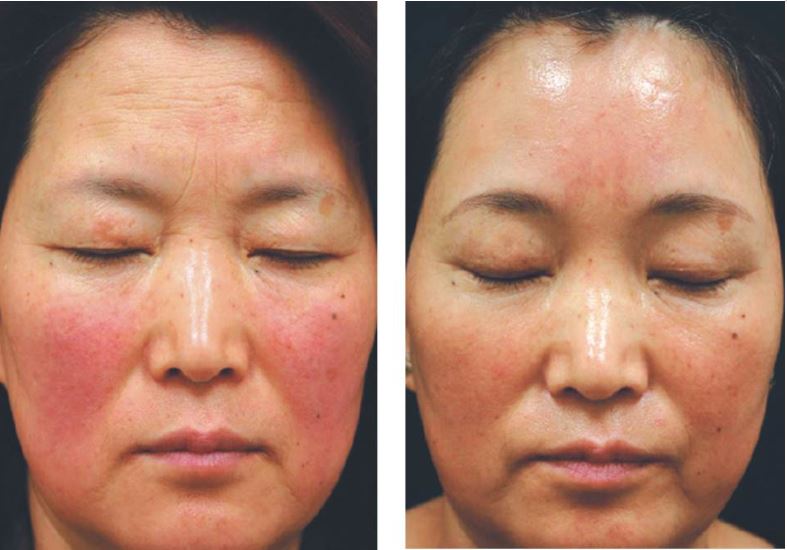
Uygulama, 2-4 seans halinde, 6 hafta aralıklarla gerçekleştirilmektedir. İşlem, 100 – 210 J/cm² enerji seviyeleri ve 10-15 ms pulsu süresi ile 2 mm'lik spot atışlarla yapılmaktadır. Anesteziye gerek yoktur; soğuk uygulama yeterli olmaktadır. Uygulama sonrasında, 2 hafta boyunca güneşten kaçınılması önerilmektedir ve güneş koruyucu kullanımı zorunludur. Nd YAG lazer, kısa pulsu uygulamalarında kullanılmaktadır. Bu amaçla, 5 mm spot alanı, 13-18 J/cm² enerji seviyeleri, 0.3 ms pulsu süreleri ve 10 Hz frekans tercih edilmektedir. Burada, el aleti deriden 2 cm uzakta tutulmakta ve boyama tekniği ile işlem yapılmaktadır. Tüm yüz uygulamalarında, her yanağa 4,000, alına ise 3,000 atış yapılmakta ve işlemler 4-6 hafta aralıklarla tekrarlanmaktadır.
Roza Hastalığında KTP Lazer
Potasyum titanyum fosfat (KTP) lazer, 532 nm ve 585 nm dalga boyları sayesinde ciltte hemoglobin ve melanin gibi iki ana kromofor tarafından yüzeysel olarak emilir. Bu lazer, küçük damarlar üzerinde yavaş ve hafif bir ısı artışı oluşturarak damarlarda koagülasyon ve tromboza yol açar. Bu nedenle, KTP lazer özellikle yüzeysel ve ince telanjiektaziler ile eritem tedavisinde etkili bir seçenektir. Ancak, cilt fototipleri 3 ve üzeri olan koyu tenli bireylerde veya daha derin damarlarda kullanılmamalıdır. Daha derin ve kalın damarlarda daha yüksek enerji dozları tercih edilmelidir; aksi takdirde ciltte yanık, skar oluşumu ve hipopigmentasyon gibi ciddi riskler ortaya çıkabilir.
Roza Hastalığında IPL
Yoğun atımlı ışık (IPL), seçici fototermoliz prensibini kullanan lazerlerden farklı olarak, 500 ile 1300 nm arasındaki dalga boylarında koherent olmayan yüksek yoğunlukta ışığın filtrelerden geçirilmesiyle uygulanır. Bu filtreler, ışığın spektrumunu düzenleyerek hedef dokularda seçici hasar oluşturur. Örneğin, daha uzun dalga boyları derin damarları hedef alırken, daha kısa dalga boyları yüzeysel damarlarla etkileşime girer. Ayrıca, belirli bir dalga boyundaki ışığın enerji, atım süresi ve atım aralıkları ayarlanarak ciltte farklı dokuların hedeflenmesi sağlanabilir. KTP lazerinde olduğu gibi, daha kısa dalga boyları melaninle etkileşime girebildiğinden, IPL'in daha koyu ciltlerde dikkatli bir şekilde kullanılması önemlidir.
IPL, PDL ile birlikte rosacea ile ilişkili sorunların tedavisinde kullanılan bir kombinasyon yöntemidir. IPL, telanjiektazi < 1 mm olan durumlarda daha iyi sonuçlar verirken, > 1 mm olan damarlar için Nd-YAG lazer daha etkili sonuçlar sunmaktadır. Ayrıca, IPL uygulaması, klinik olarak aktif roza döneminde de kullanılabilir ve papulopustüler rozada önemli ölçüde iyileşme sağlamaktadır.
Roza Hastalığında Proyelow lazer
Bu yeni cihazın ilk ön sonuçları, eritematotelanjiektatik rosacea, yüz eritemi ve yüz telanjiektazileri üzerinde olumlu etkiler göstermektedir. Ancak, yüz telanjiektazilerinin diğer belirtilere göre daha fazla fayda sağlaması için ek seanslara ihtiyaç vardır. Yan etkiler ise genel olarak önemli görünmemektedir.
Roza Hastalığında Fotodinamik Tedavi
Aminolevulinik asit-fotodinamik tedavi (ALA-PDT), non-melanom cilt kanseri ve kanser öncesi lezyonlar için yaygın olarak kullanılan bir tedavi yöntemidir. Ayrıca, akne gibi iltihabi hastalıklarda da uygulanabilmektedir. Ancak, bu tedavinin rosacea üzerindeki etkileri henüz kesin olarak belirlenmemiştir. Küçük bir çalışmanın ön bulguları, ALA-PDT'nin telanjiektazileri, eritemi ve iltihabi bileşeni üç seans sonrasında %50-74 oranında iyileştirdiğini göstermektedir. Altı seans sonrasında bu iyileşme oranı %75 veya daha yüksek seviyelere ulaşmaktadır. Bununla birlikte, rosacea tedavisinde PDT uygularken topikal ALA'yı aktive etmek amacıyla birden fazla ardışık ışık, PDL veya IPL kullanımının önemli bir fayda sağlamadığı görülmektedir.
Roza Hastalığında Radyo Frekans Tedavi
Radyo frekansı (RF), kolajeni yenilemek için ısı üreten bir yöntemdir. Genellikle invaziv olmayan estetik tedavilerde kullanılmakta ve rosacea üzerindeki etkinliği araştırılmaktadır.. Ancak, elde edilen sonuçlar şu ana kadar sınırlı görünmektedir.
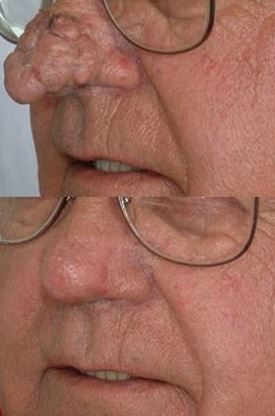
Roza kaynaklı rinofimada lazer tedavisi
Rinofima, rozaseanın ileri evrelerinde, burnun alt üçte birinde destek dokuları ve sebase yağ bezlerinin büyümesiyle ortaya çıkar. Genellikle orta yaş ve üzeri erkeklerde görülmektedir. Bu durum, hastalar için önemli bir estetik sorun ve stres kaynağıdır. Rinofima, kanser ve diğer hastalıklarla karıştırılabilir ve ciddi psikolojik sorunlara yol açabilir. Burnun şiş ve kırmızı görünümü, alkolizmle ilişkilendirilebilir; bu duruma "viski burnu" veya "rom burnu" denir. Alkolik bireylerde yüz kızarıklığı görülebilir, ancak rinofimaya benzer bir burun büyümesi genellikle gözlemlenmez. Rinofimada burun derisi kalınlaşmakta, porlar belirgin hale gelmektedir.
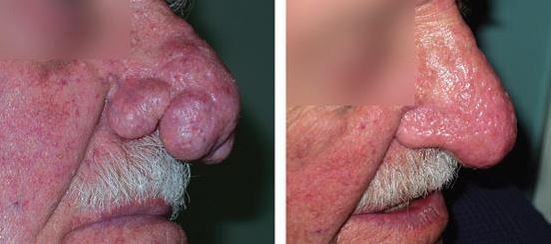
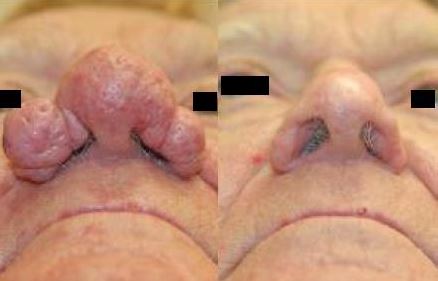
Burunda kanamanın yoğun olması nedeni ile sıklıkla klasik ablatif CO2 lazer yada radtyofrekans tercih edilmektedir. Rinofimada CO2 lazer ve radyofrekans tedavileri hakkında detaylı bilgi için...