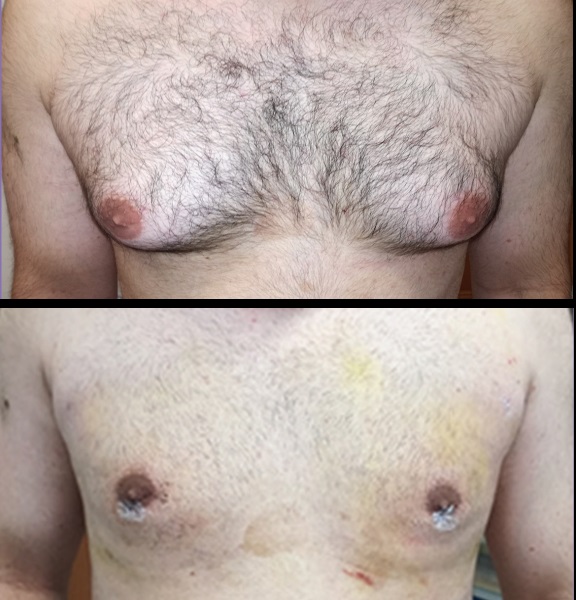
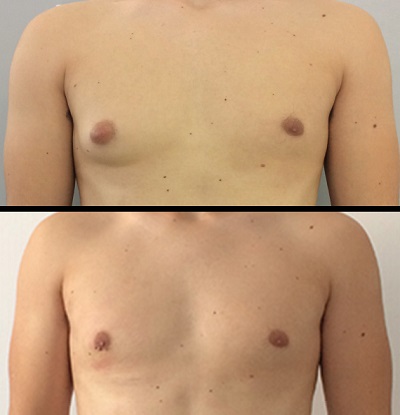
- Gösterim: 10384
Jinekomasti en basit tanımı ile erkek meme dokularının büyümesi ile kadın memesine benzer bir görünüm kazanması olarak tanımlanabilir. Fiziksel bir problem olarak görülmekle birlikte hastaların grup içi etkinliklerinin (yüzme, spor v.s.) ve/veya sosyal etkinliklerinin bozulmasına, karşı cinsle olan ilişkilerinde geri çekilmeye neden olarak ileri dönemde psikolojik sorunların ortaya çıkması soz konusu olabilmektedir.
Son çalışmalarda erkeklerin % 32-36’sında jinekomasti bulunduğu rapor edilmiştir. Bunun kliniğe yansıması göğüs ucu altında yumuşak, mobil, hassas bir kitle olarak meme dokusunun ele gelmesidir. Meme başı ve çevresi büyüyebilir ve belirgindir. Meme hassasiyeti gelişim evresinde görülebilir. Sıklıkla iki taraflı simetrik olmasına rağmen tek taraflı ve belirgin asimetrik gösterebilir. Meme dokusundaki büyüme sıklıkla iyi huyludur ancak çok nadirde olsa erkek meme kanseri olabilme riski atlanmamalıdır.
Jinekomastinin klinik olarak başlangıç ve ilerleme aşamasında çeşitli derecelerde meme bezi ve destek dokuda çoğalmalar gösteren 3 histolojik tipi vardır. Florid tipte hücresel aşırı çoğalma, hem destek dokuda hemde meme kanalarında tomurcuklanma şeklinde gözlenmektedir. Fibröz tipte ise destek dokuda fibröz bantlarda artış söz konusudur. İntermediate tip ise hem fibröz hem de florid patternleri içerir. Bu aslında klinik süre ile ilşkilidir. Florid tip sıklıkla 4 aydan kısa süredir var olan jinekomastilerde gözükürken, fibröz tip bir yıldan uzun süredir var olan jinekomastilerde gözlenir.
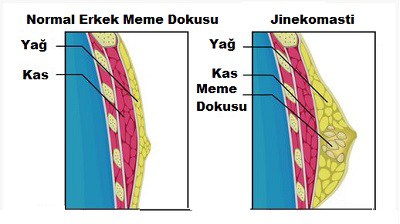
Psödojinekomasti yada yalancı jinekomasti; erkekte meme dokusu yerine çevre yağ dokusunun artışına bağlı meme büyümesidir. Şişmanlıkta seks hormonlarını bağlayan globulin(SHBG) seviyesinin azalması sonucu artan serbest östrojen konsantrasyonu jinekomasti gelişimine katkıda bulunmaktadır.
Günümüzde giderek artan şişmanlık ile birlikte daha sık görülen jinekomasti tüm yönleri ile iyi değerlendirilmeli ve erken tedavi edilmelidir.
Jinekomasti'nin Nedenleri
Jinekomastili hastaların % 25 inde neden bulunamamaktadır. Bunlara idiopatik jinekomasti denilmektedir.
Hormonsal Nedenler
Erkekte içsel yada dışarıdan alınan östrojen meme büyümesine neden olmaktadır. Jinekomastide östrojen /androjen oranın artışı tek başına östrojen artışından daha önemlidir. Erkekte androjen kaynağı testislerde yapılan testesterondur. Östrojen kaynağı yağ gibi dokularda androjenlerin östradiöl ve östrona dönüşmesidir. Bu nedenle en sık neden testis kökenli hastalıklardır. Primer testiküler yetmezlik gibi.
Hiperprolaktinemi nadiren jinekomastiye neden olabilir. Bununla birlikte östrojen /androjen oran artısı yapan hastalıklar ikincil etkilerinden bağımsız olarak hiperprolaktinemi ve jinekomastiyle sonuçlanabilir. Erkekte memeden süt gelme-galaktore ve jinekomasti varlığında hiperprolaktinemi olması daha muhtemeldir.
Primer testiküler disfonksiyonda görülen jinekomastide düsük, normal serum testeron düzeyleri, artmış serum LH ve FSH ve normal veya yüksek serum ösrojen düzeyleri görülür. Sonuç olarak östrojen/androjen oranı yükselip jinekomastiye neden olabilir.
Fizyolojik Jinekomasti
Fizyolojik jinekomastiler yenidoğan dönemde, ergenlik çağında veya yaşlılık döneminde olabilir.
Neonatal jinekomasti; anneden geçen artmış östrojen düzeyi ile ilişkilidir. Memelerde ortaya çıkan bu gelişme geçicidir ve yeni doğan çocukların 60-%90’ında görülebilir. Genellikle memeler birkaç hafta içinde normale döner.
Pubertal jinekomasti; fizyolojik jinekomastinin en sık şeklidir. 10-16 yaşlar arasındaki erkeklerde sık görülmektedir. Özellikle 13-14 yaşlarda peak yapmaktadır. Seksüel olgunlaşma sırasında görülur. Pubertal jinekomasti normalde ergenlik döneminde üçte ikisi gibi bir çoğunluğu etkileyebilir. Bu jinekomastiler olguların büyük bir kısmında iki taraflıdır. Ancak tek memede de görülebilir. Pubertal donemde görülen jinekomastinin büyük bir kısmı ilk 3 yıl içinde olguların çoğunda kendiliğinden düzelirken, %10’luk bir grupta düzelme olmamaktadır.
Yaşlılarda görülen fizyolojik jinekomasti; genellikle 50-70 yaşları arasında olur. Bu yaştaki erkeklerde testis fonksiyonları azalmıştır. Meme büyümesi başlangıçta tek taraflı olabilir ve zamanla diğer meme de olaya katılır.
Jinekomasti ve Tümörler
Jinekomasti ile ilk karşılaşıldığında başlangıçta östrojen üreten tümör düşünülmelidir. Testiküler tümörler daha sık östrojen üretimi yapan tümörlerdir. Jinekomasti tipik olarak ağrılı ve hastaların % 50’sinde jinekomasti gelişimi testiste muayene ile saptanabilecek tümör gelişiminden önce gelir. Steroid üreten organ tümörleri (testis, adrenal ) jinekomastinin sık nedeni değildir. Fakat erkek meme büyümesinde rol oynar.
Jinekomasti Yapan İlaçlar
Sıklıkla kanser ilaçları jinekomasti yapmaktadır. Vinkristin, busulfan, nitrözürea, prokarbazin, siklofosfamid, klorambusil gibi kemoterapotik ajanlar testiküler hasar olusturarak jinekomastiye neden olurlar. Kemoterapi ilişkili jinekomasti tedavi sırasında veya sonrasında olabilir ve sonra kendiliğinden gerilemektedir.
Prostat kanserinde kullanılan östrojen östrojen/androjen oranını etkileyerek jinekomastiye neden olabilir. Ayrıca dijital preparatları, doğum kontrol ilaçları, saçta kellikte kullanılan östrojen içeren kremler, marijuana kullanımı, östrojenik aktivite göstererek jinekomasti oluşturduğu bildirilmektedir.
Mantar tedavisisnde kullanılan antifungal ajanlar testesteron biosentezini baskılar ve uzun kullanımı jinekomasti yapmaktadır.
Sindirim sistemi özellikle mide için kullanlan simetidin ve daha az sıklıkla diğer H2-reseptör antagonistleri memede androjen reseptörlerini bloke eder.
Haitilerde görülen epidemik jinekomastilerde, insektisitler androjen aktivasyonunu memede bloke ederler.
Spironolakton idrar söktürücü olarak kullanılır ve androjen üretimini bloke eder. Yüksek dozlarda uzun süreli kullanımı meme büyümesi yapar.
Primer hiperaldesteronizm tedavisinde nörotransmiter agonistleri, antagonistleri, antihipertansifler, psikiyatrik bozukluklarda kullanılan trisiklik antidepresanlar, fenotiazinler henüz etki mekanizması bilinmemekle birlikte jinekomasti yapabilir.
Jinekomasti yapan nedenlerden en fazlası vücut geliştrme sporu yapan kişilerin kullandıkları steroidlerdir. Steroidler östrojen seviyesi üzerinden etkili olmaktadır.
Tansiyon yüksekliğinde kulanılan kalsiyum kanal blokörleri (diltiazem, verapamil, nifedipine gibi) jinekomasti yapabilmektedir.
Doğumsal Hastalıklar ve Jinekomasti
Klinefelter’s sendromunda, %50 hastada jinekomasti görülür.
Anorşi’ de; testis anne rahminde geliimini durudurmkatadır bunlarda jinekomasti görülebilir.
Hipogonadizm, myotonik distrofi, Orak hücreli anemide %10 jinekomasti eşlik edebilir.
Konjenital enzim defektleri nadirdir. 17-ketosteroid redüktaz eksikliğinde de jinekomasti görülebilir.
Testiküler feminizasyon, Reifenstein`s sendromunda jinekomasti olabileceği bildirilmektedir.
Sonradan Gelişen Hastalıklar ve Jinekomasti
Testise travma ve radyasyon testiküler fonksiyonun azalmasına buda jinekomastiye neden olabilir.
Erişkin dönemde kabakulak enfeksiyonu testiküler atrofi, hipogonadizm ve jinekomastiye yol açabilir.
Leptomonas enfeksiyonu doğrudan jinekomasti yapabilir.
Omurilik zedelenmesi testiküler disfonksiyona ve %10 olguda jinekomastiye neden olabilir.
Böbrek yetmezliği ve siroz yüksek östrojen üretimine ve özellikle serumda östrona dönüşümünde artışa yol açar buda jinekomasti nedenidir.
Tiroid bezinin aşırı çalışmasında;tirotoksikozda serumda yüksek östradiol düzeyiyle ilişkili jinekomasti olabilir.
Jinekomastinin Diğer Nadir Nedenleri
Tutsaklarda jinekomasti kötü diyet sonrasında görülür ve diyet düzenlenmesi ile düzelir. Bazen çok zayıf kişilerde normal kiloya dönme sırasında da jinekomasti olabilir.
Akciğer kanserlerinde tümörün beta hCG üretimine bağlı jinekomasti olabilir.
HIV enfeksiyonunda geçici jinekomasti olduğu bildirilmektedir.
Alkolik erkeklerde %20 jinekomasti olabilir.
Kallman sendromunda jinekomasti olabilir.
Paraplejide
Reifenstein sendromu (XY)’da küçük testis, infertilite ve jinekomasti görülebilir.
Jinekomasti'li Hastaya Yaklaşım
Klinik değerlendirmede hastaların detaylı anamnezi alınarak yaş, meme büyümesinin başlangıç zamanı, ağrı veya hassasiyetin varlığı, ilaç kullanım öyküsü sorgulanmalıdır. Meme muayenesi yapılarak memenin kıvamı ve içeriği hakkında bilgi edinilir. Meme dokusundaki büyüme, glandüler dokunun kıvamı ve mobilitesi ile yağ dokusundan ayırt edilmelidir. Meme dokusunun cilt sarkıklığı değerlendirilir. Gerekli hastalar için meme US istenebilir. Kan tahlilleri olarak hormon profilleri istenebilir.
Jinekomasti'nin Klinik Sınıflaması
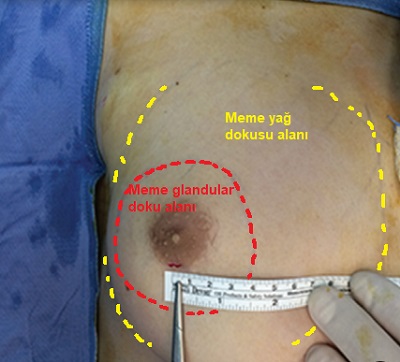
Bu amaçla kullanılan 1. yöntem aşağıdaki resimde gösterilmektedir. Meme göğüs katlantı çizgisinden yere paralel bir hat çizilir. Bu hatla göğüsün yaptığı açıya bakılmaktadır. Açı değerine göre jinekomastinin tipleri belirlenmektedir.
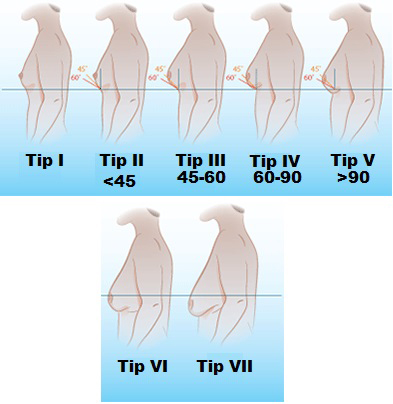
2. yöntem Simon sınıflamasıdır.
- Evre I: Memede küçük büyüme, deri fazlası yok
- Evre II:
- Memede orta büyüme, deri fazlası yok
- Memede orta büyüme, deri fazlası var
- Evre III: Belirgin büyüme, deri fazlası var.
Jinekomasti'nin Tedavisi
Jinekomastinin tedavisinde altta yatan nedenin düzeltilmesi, hormonsal dengenin sağlanması ile başlamalıdır. İlaç ve cerrahi yöntemler uygulanabilir. İlaç tedavide testosteron, antiandrojenler (klomifen, tamoksifen) ve danazol kullanılır ancak bunların başarısı sınırlıdır
Fizyolojik olmayan nedenlerle gelişmiş veya 12 aydan uzun süren jinekomastilerde ise cerrahi tedavi uygulanmalıdır.
Cerrahi tedavi olarak üç yaklaşım vardır.
- Liposakşın; Jinekomastide meme dokusunda fibröz yapıların fazlalığı klasik liposakşının yetersiz klinik cevap ve hematom gibi yan etkilerin fazla olması ile kullanımını sınırlamaktadır. Lazer lipolizis jinekomastide etkin olarak kullanılmaktadır. 1,064 nm Nd:YAG lazer toplam 1,800-2,500 J uygulanmakta. 980 nm diode laser 18/16 W toplam 7,000 J uygulanmaktadır.
- Açık ve kapalı cerrahi ile meme dokusunun çıkarılması.
- klinik olarak ileri olgularda meme dokusu ile birlikte fazla cildinde çıkarılması.
Hasta muayenesinde meme bezleri ve yağ dokusu var ise Simon 1 veya 2a jinekomastide lazer liposakşın ile tedavi edilebilir. Liposakşının başarılı olmadığı olgularda meme bezleride alınmalıdır. Simon evre 2b jinekomasti olan hastalarda başlangıç tedavisi evre 1 veya 2a’daki gibidir. Lazer lipolizis yapılır ancak deri cerrahi olarak ilk seansta çıkarılmaz. Liposakşın sonrası kompresyon yeleği önerilir ve göğüs duvarı dokusunun yerleşip kontrakte olması için zaman tanınır. 6-12 ay sonra tekrar değerlendirilir ve cilr gerekir ise cerrahi olarak alaınmaktadır. Simon 2b ve memede fibröz yapı fazla ise açık cerrahi dokus alınması yapılmaktadır. Simon evre 3 jinekomastisi olan hastalarda ise açık cerrahi ve cilt rezeksiyonu hemen her zaman gereklidir.
Tüm hastaların klinin muayenenesi ve değerlendirmesi sonrası endokrinolojik yönünde kan tahlilleri istenmekte(özellikle estradiol ve testosterone seviyeleri). Hastalara mutlaka US yapılmakta. US ile jinekomastide meme dokusundaki morfolojik tanımlar ve ayrımlar daha net yapılmakta( yağ dokusu ve meme glandular yapıların tanımı için). US de meme glandular dokusu meme başında arkadan öne kalınlığı > 1 cm ise bu gereçek jinekomasti tanısı için yeterli olmakta.
Lazer ve cerrahi öncesi hasta yatar pozisyonda iken elle muayenede(pinch testi ile; parmaklar arasında sıkılarak) meme glandular doku belirlenir, çapı ölçülür ve cerrahi kalemler ile ölçümleri yapılmakta. Sonra hasta ayağa kaldırılarak göğüsler tekrar değerlendirilerek memem dousunun sınırları işaretlenir. Bu alanda yine pinch testi ile yağ dokusu değerlendirilir.
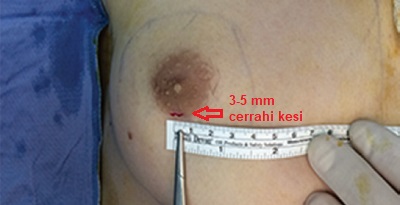
İlk olarak hasta sırt üstü yatar pozisyona göğüse yapılan lokal ve tümesent anestezi ile kapalı jinekomasti cerrahisi yapılır. Bunun için göğüs alt sınırına 3-5 mm genişliğinde cerrahi kesi yapılır.
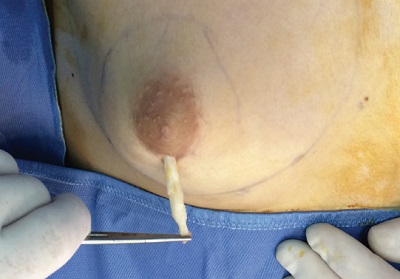
Bu kesi alanından cerrahi hook yada forseps ile deri altı doku tutularak bu kes alaınında dışarı çekilir ve doku askıya alınmakta.
Bu doku referans alınarak cerrahi makas ile meme glandular dokusu bu noktada başlanarak 360 derece çıkarılmakta. Dokunun alınması sırasında kanama kontrolü elektrokoagülasyon yada CO2 lazer koagülasyon ie sağlanmakta.
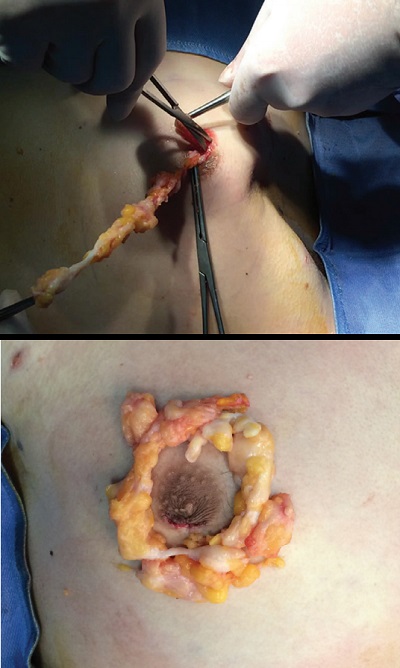
Bu uygulama sırasında elle meme dokusu üzerinde yapılacak manevralar ile meme glandular doku artıkları ve meem başında aşırı geriye çekilme olup olmadığı kontrol edilmekte. Böylece göğüste hoş olmayan bir düzlük veya içbükeyliğe neden olabilecek aşırı derecede doku çıkarılması olasılığıda azaltılmakta.
Meme glanduler doku alındıktan sonra meme yağ dokusu alanına 500 ml serum fizyolojik + 10 mL of 2% lidocaine + 1 mL 1:1,000 adrenalin içeren miks ile tümesent anestezi yapılmakta. Sonrasında klasik lğposakşın yada lazer lğolizis ile yağ dokusuda alınmakta.
meem altında yapılan kesi dikilerek, baskı oluştruan bir bandaj uygulanır.
Komplikasyonlar
Jinekomasti operasyonu sonrası görülen komplikasyonlar erken ve geç evre olmak üzere ikiye ayrılabilir. Erken evrede en sık görülen komplikasyon hematomdur.
Jinekomasti operasyonu sonrası uzun vadede en sık görülen komplikasyon ise sonucun yetersiz olmasıdır. Bu durum en çok liposuction vakalarında rezidü doku kitlesi çıkarılmadığında görülür. Meme periferinde yetersiz rezeksiyon belirgin deformiteye yol açar. Meme başı-areola kompleksinin fazla rezeksiyonu düzeltilmesi zor olan çay tabağı deformitesine neden olur. Diğer geç dönem komplikasyonlar arasında kötü skar, deri gevşekliği ve kontür düzensizlikleri yer alır ve ikinci bir cerrahi girişimi gerektirebilirler.