- Gösterim: 4037
Sedef hastalığında tırnak tutulumunun görülme sıklığı %10 ila %82 arasında değişmekte ve hastaların yaşam kalitesini önemli ölçüde etkileyebilmektedir. Tırnakta sedef hastalığının görülmesi, sedef hastalarının %50'sinde yaşamları boyunca en az bir kez görülmektedir. Hem çocuklarda hem de yetişkinlerde görülebilir. Tedavisi oldukça zor ve sürekli gelişmektedir; topikal tedaviler, enjekte edilebilir tedaviler, sistemik ilaçlar, lazer ve fototerapiler... Son yıllarda sedef hastalığında kullanılmaya başlanan biyolojik ajanlar, çoklu tırnak tutulumları gösteren sedef hastalarında, şiddetli cilt ve eklem tutulumu olan sedef hastalarında, diğer tedaviler yetersiz kaldığında uzun vadeli etkinlikleri için kullanılmaya başlanmıştır.
Sedef hastalarında tırnak tutulumu, en yaygın görülen belirtilerinden biridir. Tutulumun varlığı, sedef hastalığının klinik seyrinin daha şiddetli olabileceği ve psoriatik artrit (PsA) gibi eklem tutulumunun gelişebilme riskine dikkat çekmesi açısından son derece önemlidir.
Klinik bulgular, sedef hastalığında tırnak matrisi ve/veya tırnak yatağının etkilenmesine bağlı olarak değişiklikler gösterir; tırnak matrisi tutulumlarında tırnak yüzeyinde çukurlaşma (pitting), lökonişi, tırnak lunulasında kırmızı lekeler ve tırnakta ufalanma, dökülme ve kayıplar görülürken
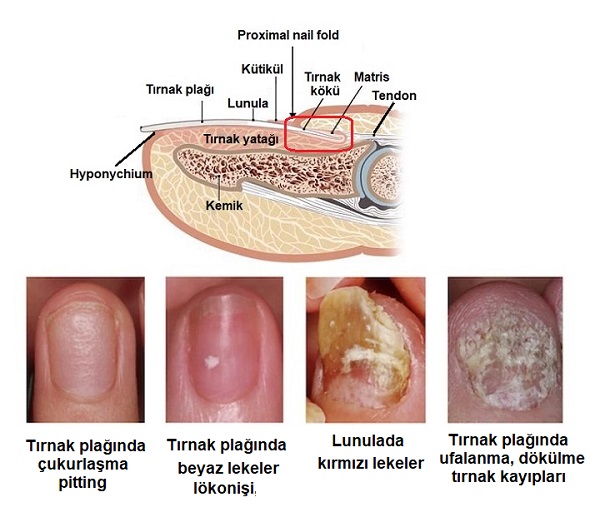
Tırnak yatağı tutulumlarında ise tırnak altında yağ damlası şeklinde renk değişiklikleri, onikolizis, tırnak yatağında hiperkeratoz ve tırnağa kıymık batması gibi çizgisel kanamalar (splinter hemorrhage) neden olmaktadır.

Tırnak Sedef Hastalığı Şiddet İndeksi (NAPSI), hastalığın klinik şiddeti için bir puanlama aracı olarak önerilmektedir. NAPSI puanlamasında, her bir tırnağı yatay ve uzunlamasına çizgilerle dört kadrana ayırılır. Her kadranda, tırnak matrisi ve tırnak yatağının etkilenme klinik bulguları değerlendirilir ve puanlandırılır. Sonra puanlar toplanarak her bir tırnak için NAPSI skoru hesaplanır. Bu skor, tedavi seçiminde ve tedavinin takibinde kullanılmaktadır.
Tırnak sedef hastalığında tedaviler
Tırnak sedef hastalığının tedavisi zordur ve radikal bir çözüm sunmadıkları için tedavi sonrası tekrarlayabilir. Tedavilerin amacı, hastanın el fonksiyonunu ve olumsuz görünümden kaynaklanan azalmış yaşam kalitesini artırmaktır. Tedavilerle klinik iyileşmenin gözlemlenmesi zaman alır ve hastaların tedavi uyumları genellikle düşüktür.
Tırnak sedefinde tırnakların bakımı
Sedef hastalığında travmalar cilt belirtilerini artırmakta (köbnerizasyon). Bu nedenle tırnak sedefinde travmalar kliniği olumsuz yönde etkilediği için tırnak bakımı, tırnak ve çevre dokuların korunması son derece önemlidir. Manikür, tırnak yeme, tırnakla oynama kesinlikle istenmemektedir. Dar ve uygun olmayan ayakkabılar ayaktaki tırnakları olumsuz etkilemektedir. İş hayatından ya da günlük hayattan kaynaklanabilecek yoğun kimyasal maddelerin tırnakla teması azaltılmalıdır. Banyo sonrası tırnaklar kurulanmalı ve tırnak ile çevre dokulara nemlendiriciler uygulanmalıdır. Tırnaklar uzun olmayacak şekilde düzenli kesilmelidir. Tırnak görsel düzensizlikleri için kapatıcı kozmetik ürünler kullanılabilir.
Topikal Tedaviler ve Tırnak Lokal Enjeksiyonlar
Topikal tedavi, tırnak sedef hastalığı için en eski tedavi yöntemlerinden birini temsil eder. Topikal tedavilerde sedef hastalığının tedavisinde tercih edilen kortikosteroid, kalsipotriol, takrolimus, antralin, 5-florourasil, tazaroten, siklosporin veya kalsipotriol/kortikosteroid kombinasyonları kullanılmaktadır. Topikal tedavide etken maddelerin tırnak plağından optimal düzeyde tırnak yatağına ulaşmasının sağlanması için merhem veya solüsyon formları tercih edilmektedir. Son yıllarda kalsipotriol/betametazon dipropionat kombinasyonundan oluşan köpük formları da kullanılmaktadır.
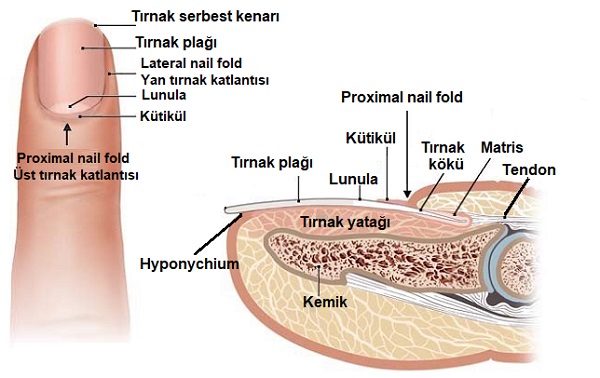
Tırnak plağının cilt ile karşılaştırıldığında sert ve kalın yapısı göz önüne alındığında, topikal ilaçların tırnak yatağında istenen konsantrasyonlara ulaşması zordur. Diğer taraftan sedef hastalığı tırnak ünitesinin farklı anatomik alanlarını etkileyebilir; tırnak matriksi, tırnak yatağı gibi. Bu nedenle, tırnak hastalığının tam anatomik tutulum yerini belirlemek, topikal ilaçların nasıl ve nereye uygulanacağını belirlemenin anahtarıdır. Tırnak matrisi etkilendiğinde, topikal ilaçlar tırnak matrisinin hemen üzerindeki proksimal tırnak kıvrımına uygulanırken, tırnak yatağı etkilenmişse, tırnak üzerine ve topikal ilaç mümkün olduğunca kısa kesilmiş tırnağın doğrudan hiponişiumuna uygulanmalıdır.
Uygulamalar tırnaklara 12 hafta boyunca günlük yapılmalıdır. Topikal tedaviler ikinci ayda değerlendirilerek klinik cevap alınmazsa lokal enjeksiyonlar düşünülmelidir.
- Tırnak sedefinde güçlü hatta en güçlü etkili kortikosteroidler tercih edilmelidir. Günde 1 ya da 2 kez uygulanır. Uzun ve kontrolsüz kullanımına bağlı olarak uygulama yerinde ciltte telenjektazi ve deride atrofiye bağlı incelme gelişmektedir. Hatta kontrolsüz ve yanlış kullanımlara bağlı olarak tırnak altında kemik dokusunda atrofiler gelişebilmektedir. Bu nedenle tedavilerde pulse denilen sadece haftanın 4 günü kortikosteroid kullanımı gibi alternatif tedaviler önerilmektedir. Klinik etkinin artırılması için akşam ilaç uygulama sonrası kapama (sterç film) tedavileri önerilmektedir. Bunların kullanımı sonrası tırnaklarda klinik düzelme 2-4 ayda ortaya çıkmaktadır. Tek başlarına ya da diğer ilaçlarla birlikte kombine kullanılabilmektedir. Örneğin, hafta sonu akşam kortikosteroidler, hafta içi akşam vitamin D3 analogları gibi. Kortikosteroid + Vitamin D3 analogları birlikte günde 1 defa 4 ay kullanılabilmektedir.
- Vitamin D3 analogları olan calcipotriol, tacalcitol ve calcitriol tırnak yatağındaki sedef belirtilerinde daha etkilidir.
- Fluorouracil %1 solüsyon formu günde 2 defa 6 ay kullanılmaktadır. Özellikle pitting ve hiperkeratoziste başarılı sonuçlar alınmaktadır. Tırnak emiliminin artırılması için üre ve propilen glikol eklenmektedir. Ancak bu topikal onikolizisi artırabilmektedir.
- Dithranol (Anthralin) %0.5–2.0 pomad formları günde bir defa uygulanır ve 30 dakika sonra yıkanmaktadır. 4-6 ay kullanımı önerilmektedir. Deri ve giysilerde boyanma yapmakta, uygulama alanında deride iritasyon yapabilmektedir.
- Tazarotene sentetik A vitaminidir. %0.1 jel formu oklüzyon ya da oklüzyonsuz 6 ay uygulanmaktadır.
- %70 topikal siklosporin 12 hafta günde bir kez kullanılmaktadır.
- Topikal calcineurin inhibitörleri; tacrolimus ve pimecrolimus kullanılmaktadır.
Tırnak lokal enjeksiyonlarında birinci basamakta enjekte edilebilir kortikosteroid olan triamsinolon asetonid, siklosporin ve metotreksat tercih edilmektedir. Enjeksiyonlar ağrılı olduğu için lokal anestezi ya da soğuk kompresler ile desteklenerek yapılmaktadır.
Triamsinolon asetonid enjeksiyonları tırnak matriksine ya da tırnak palağına her 4-8 haftada bir uygulanır. Eğer tırnak sedefi matriste ise proksimal tırnak katlantısına, tırnak yatağında ise tırnak yatağına ve kenar tırnak katlantılarına uygulama yapılmaktadır. Uygulama ayda 1 kez 5 mg/ml dozlarda 4 ay tekrarlanmakta, sonra 2 ay ara ile 2 kez yenilenmektedir. Önerilen diğer bir protokol ise 10 mg/ml dozlarda triamsinolonun her 2 ayda bir kez uygulanmasıdır.
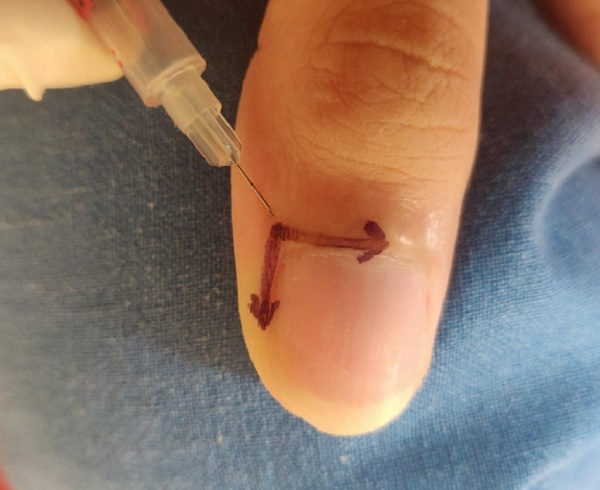
Metotreksat enjeksiyonları proksimal tırnak katlantısına ve lateral ve proksimal tırnak katlantısı birleşkesine olacak şekilde 3 toplam alana haftada 1 kez 6 hafta boyunca tekrarlanmaktadır. Ağrılı olması nedeniyle ilk olarak lokal anestezi yapılmaktadır. Sonrasında aşağıda temsili resimde olduğu gibi hastalıklı tırnağa proksimal ve lateraline 2.5 mg metotreksat enjekte edilir. Uygulama her hafta tekrarlanarak 4-6 hafta devam edilmektedir.
Sistemik Tedaviler
Tırnak sedef hastalığını tedavisinde kullanılan sistemik ajanlar sedef hastalığının tedavisnde kullanılan ilaçlardır.
- Fosfodiesteraz (PDE)-4 inhibitörleri
- Apremilast; 30 mg tablet fromları sistemik olarak günde 2 kez olacak şekilde kullanılmaktadır.
- Tümör Nekroz Faktörü Alfa İnhibitörleri
- Etanersept; 50 mg hazır enjektör fromları haftada bir kez uygulanmakta.
- İnfliksimab
- Adalimumab; her iki haftada bir 40 mg adalimumab kullanılmakta.
- Golimumab; her 8 haftada bir intravenöz (IV) 2 mg/kg golimumab kullanılmakta.
- İnterlökin-17 İnhibitörleri
- İksekizumab; 160 mg başlangıç dozu sonrası 2-4 haftada bir 80 mg ixekizumab sistemik kullanılmakta. Sıklıkla trınak ve eklem tutulumu olan hastalarda tercih edimektedir.
- Brodalumab; günlük 210 mg brodalumab kulanılır.
- Secukinumab; 5 hafta boyunca haftada bir 150 mg veya 300 mg secukinumab verilir sonra 4 haftada bire geçilmekte.
- İnterlökin-23 İnhibitörleri
- Guselkumab
- İnterlökin-12/23 İnhibitörleri
- Ustekinumab; 45-90 mg dozlarda kullanılmakta.
- Retinoik Asit Modülatörleri
- Asitretin; günde 0,2 veya 0,3 mg/kg asitretin normalden düşük dozlarda kullanılmakta.
- Antimetabolit, İnterlökin-2 İnhibitörleri
- Metotreksat; metotreksat dihidrofolat redüktazı baskılayarak tetrahidrofolik aside metabolizmasını azaltır ve bu da hücre çoğalmasında C1 ünitelerinin taşınmasında yardımcı substrat olarak önemli bir rol oynayan çeşitli folik asit türevlerinin hücre içi sentezinin baskılanmasına neden olur; bunun sonucunda purin, timin ve DNA sentezi bozulur ve epitel hiperplazisi sınırlanır.
- Siklosporin;
- Janus Kinaz-Sinyal Transdüseri ve Transkripsiyon İnhibitörleri
- Tofasitinib; günde iki kez 5-10 mg tofacitinib kullanılmış.
Lazer Terapileri
Son yıllarda 595 nm darbeli boya lazeri (PDL) tırnak sedef hastalığı için potansiyel bir tedavi olarak araştırılmış ve çeşitli sonuçlar elde edilmiştir. PDL, aylık olarak uygulanan bir monoterapi ya da topikal olarak tazarotene kullanımı ile kombine edilmektedir. Uygulama ağrılıdır, geçici peteşi, purpura ve hiperpigmentasyona neden olabilmektedir. Son çalışmalar PDL'nin topikal tedaviler kadar başarılı olmadığını göstermektedir.
Tırnak dolaşım sistemindeki hemoglobinin seçici foto hasarına dayanan 1064 nm Nd:YAG lazer, tırnak yatağının sedef tutulumlarında tatmin edici sonuçlarla kullanılmıştır. Nd:YAG lazer, epidermisteki T sitotoksik hücrelerini ve dermisteki T yardımcı hücrelerini ve CD3+ lenfositlerini azaltır; bu da epidermal proliferasyonu normalleştirir ve sedef hastalığının klinik belirtilerini iyileştirir.
Fototedaviler, fotodinamik tedaviler
- Oral PUVA; 8-methoxypsoralen haftada 2–3 kez sistemik olarak verilerek sonrasında dar bant UVB sedef tırnak tutulumlarına uygulanmaktadır.
- Topikal PUVA; %1'lik 8-methoxypsoralen topikal olarak proksimal tırnak katlantısına uygulanır, sonrasında dar bant UVB sedef tırnak tutulumlarına uygulanmaktadır.
Radyasyon Tedavisi
Yüzeysel radyoterapi ve elektron beam uygulamaları kulanımış ancak günümüzde tercih edilmemektedir. .
Tamamlayıcı Terapiler
Tırnak sedef hastalığının tedavisinde doğal özler kullanılabilmektedir.
- Yağda indigo naturalis özütü (Lindioil); tırnaklara 1-2 damla şeklinde lindioil uygulanır. Topikal kalsipotriol kadar hatta ondan daha iyi klinik cevaplar alınmaktadır.
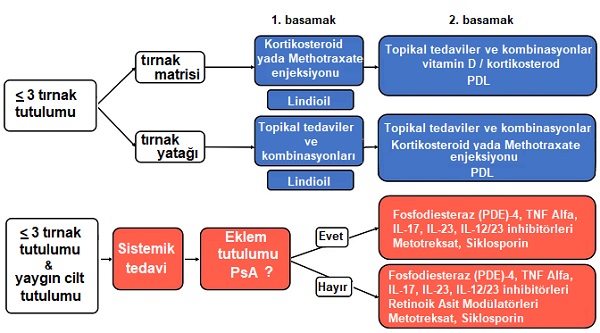
Birkaç tırnakta sedef tutulumu (≤ 3 tırnak tutulumu) için birinci basamak tedaviler arasında topikal tedaviler, intralezyonel kortikosteroid ve intralezyonel metotreksat enjeksiyonları yer alır. Sadece tırnak matrisi tutulumunda birinci basamak tedavisi olarak intralezyonel kortikosteroidler veya metotreksat enjeksiyonları düşünülürken, sadece tırnak yatağı tutulumu için ise topikal kortikosteroidler veya D vitamini/kortikosteroid kombinasyonları kullanılmalıdır. PDL gibi lazer ve fototerapiler topikal tedavilerle birleştirildiğinde tırnak sedef hastalığı için etkili olduğu gösterilmiştir. Topikal tedavilere dirençli olgularda alternatif bir tedavi olarak düşünülmelidir. Alternatif doğal tedaviler olarak indigo naturalis özütü yağı (Lindioil) kullanılabilir.
Hastalık 3'ten fazla tırnağı etkilediğinde, yaygın cilt tutulumu, eklem tutulumu olduğunda ve yaşam kalitesi üzerinde olumsuz bir etkiye sahip olduğunda, sistemik tedaviler düşünülmelidir. Özellikle sistemik ve biyolojik ajanlar son yıllarda daha fazla tercih edilmektedir (IL-17 ve IL-23 inhibitörleri klinik çalışmalarda biraz daha üstün gibi durmaktadır).