- Gösterim: 16648
Akne benzeri döküntüler, akneiform döküntüler terimi, akne vulgaris'e benzeyen çeşitli cilt rahatsızlıklarını kapsar. Klinik ortamlarda akne benzeri dermatozlar ile gerçek akne arasında ayrım yapmak zor olabilir. Ayrıca bu döküntüler akne kliniğine eşlik edebilir. Klinik olarak döküntüler, akneye benzer şekilde papüller, püstüller, nodüller ve kistler olarak kendini gösterebilir. Bununla birlikte, komedonlar nadirdir ancak belirli akne benzeri döküntü tiplerinde görülebilir. Akne benzeri döküntüler, klinik olarak ani başlangıçları, tüm yaş gruplarında ortaya çıkma eğilimleri, lezyonların monomorfik görünümü (döküntülerin aynı evrede olması, lezyonların tekdüzeliği) ve seboroik bölgelerin dışına uzanan dağılımları ile akneden ayırt edilebilir. Akne benzeri döküntülerin gelişiminde çoklu faktörlerin birlikteliğinden bahsedilmekle birlikte, hastanın yaşı, enfeksiyonlar, meslek ve alışkanlıklardan kaynaklanan fiziksel ve kimyasal temaslar, hormonal ve metabolik anormallikler, genetik bozukluklar, kozmetikler ve ilaçların kullanımı gibi çeşitli faktörler neden olabilir. Çoğu durumda tanı kliniktir; ancak şüphe varsa, herhangi bir akıntıdan biyopsi veya kültür alınabilir. Şüpheli ilacın kesilmesi, tanı koymanın başka bir yoludur. Standart akne tedavisine yanıt vermeyebilir ve tedavi stratejilerinin tanımlanan nedene yönelik uyarlanması gerekmektedir.
Akne, dünya çapında en yaygın görülen cilt rahatsızlığıdır ve küresel yaygınlığının %9,4 olduğu tahmin edilmektedir. Küresel ölçekte en çok karşılaşılan sekizinci hastalık olarak sıralanmaktadır. Aknenin varlığı nedeniyle, akne ile benzer özellikleri paylaşan diğer cilt rahatsızlıklarının yanlışlıkla akne olarak tanımlanması nadir değildir. Akne ile ilişkili olmayan bu tür dermatozlar "akneiform döküntüler" veya "akne benzeri döküntüler" olarak adlandırılır. Akne benzeri döküntüler, papüller, püstüller, nodüller veya kistler olarak kendini gösterirken, komedonların akneye kıyasla daha az sıklıkta görüldüğü birçok cilt rahatsızlığı grubudur. Enfeksiyonlar, ilaçlar, genetik bozukluklar ve hormonal ile metabolik dengesizlikler dahil olmak üzere çok çeşitli faktörlerden kaynaklanabilirler. Bu döküntüler, hastanın yaşına ve nedenlere göre kategorize edilerek, yetişkin popülasyonda akne benzeri döküntüler, akneye benzeyen bulaşıcı hastalıklar ve kimyasal/fiziksel etkenlere bağlı akne benzeri döküntüler şeklinde üç kategoride değerlendirilebilir.
Yetişkinlerde görülen akne benzeri döküntüler
Yetişkin popülasyonunda akne benzeri döküntüler, akne ile ortak özellikler paylaşan çeşitli lezyonlar olarak ortaya çıkabilir. Bunların çoğu yüksek görülme oranları gösterir. Bu nedenle, akneye benzeyen lezyonları olan hastaları değerlendirirken ayırıcı tanıya dahil edilmelidir. Bu döküntülerin karakteristik ve ayırt edici klinik özellikleri, doğru tanıyı kolaylaştırabilir.
Roza, Rosacea
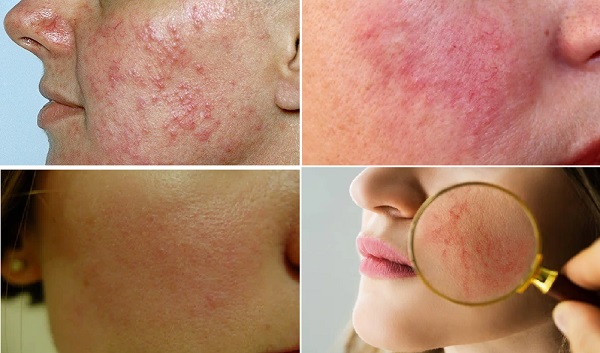
Rosacea, akne benzeri papüller, püstüller, eritem ve teleanjiektazilerle birlikte öncelikle yüzün merkezini etkileyen kronik, tekrarlayan ve yaygın bir inflamatuar durumdur. Klinik çeşitliliğine rağmen çoğunluğu 40 yaş üstü açık tenli kadın bireyleri etkiler. Nedenler tam olarak ortaya konulamamakla birlikte bireyin genetik profili, çevresel faktörler, nörojenik inflamasyon, vasküler hiperaktivite ve bağışıklık tepkisindeki değişikliklerin hepsinin bir rolü var gibi görünmektedir. Akne vulgaris'in aksine, komedon veya sebore göstermez. Cilt döküntülerine batma, yanma, ödem, kuruluk ve göz belirtileri gibi ikincil özellikler eşlik edebilir. Hastalığı ve tekrarları kontrol etmek için tetikleyicilerden kaçınma, topikal ve sistemik ilaçlar, damarsal lazerler ve ışık tedavileri kullanılmaktadır. Rosacea hakkında daha detaylı bilgi için...
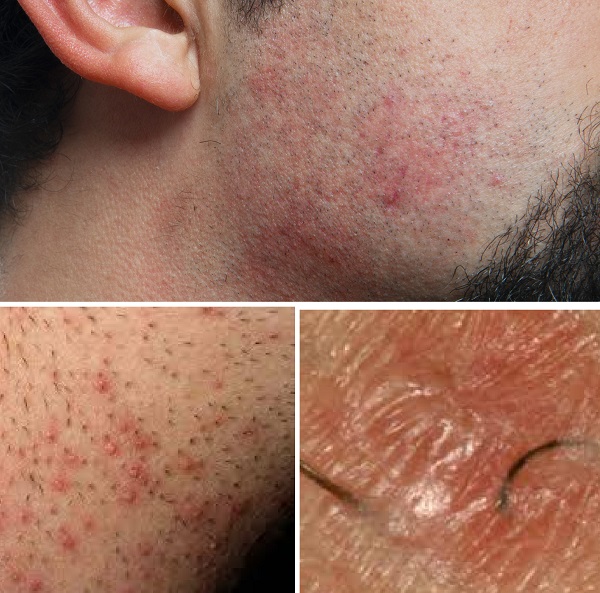
Demodekozis
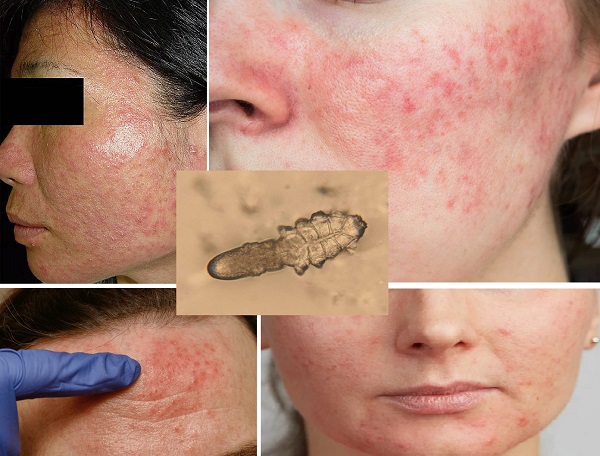
Demodex akarı, kıl folikülünün içinde veya yakınında yaşayan zorunlu bir ektoparazittir. Bu akarların ciltte sayılarının artışı, kolonizasyonu genellikle herhangi bir kliniğe yol açmasa da, önemli sayılara ulaştıklarında demodekozise neden olmaktadır. Demodex parazit akarların cilte popülasyonu son dönem böbrek hastalığı, immün yetmezlikler, obezite ve diabetes mellitus dahil olmak üzere çeşitli sistemik durumlara bağlanabilir. Ayrıca, topikal kortikosteroidlerin uzun süreli kullanımı sonrasında gelişebileceği gösterilmiştir. Demodekoz, dermatolojik çoğu durumları taklit edebildiğinden, sıklıkla yanlış teşhis edilir. Demodekoz, benzediği cilt rahatsızlığına göre farklı klinik formlar göstermektedir; rosacea tipi, perioral tip, pityriasis folliculorum ve akne tipi. Tümü klinik olarak akne vulgarisi taklit eder. Lokal pullu olmayan foliküler püstüllerle kendini gösterir. Akar yoğunluğunun belirlenmesi doğrudan mikroskobik inceleme veya standartlaştırılmış cilt yüzey biyopsisi yoluyla yapılabilir. Tedavi seçenekleri arasında topikal ve sistemik antiparaziter ilaçlar, yoğun darbeli ışık (IPL) ve ışık tedavileri uygulanmaktadır. Demodekozis hakkında daha detaylı bilgi için...
Perioral Dermatit
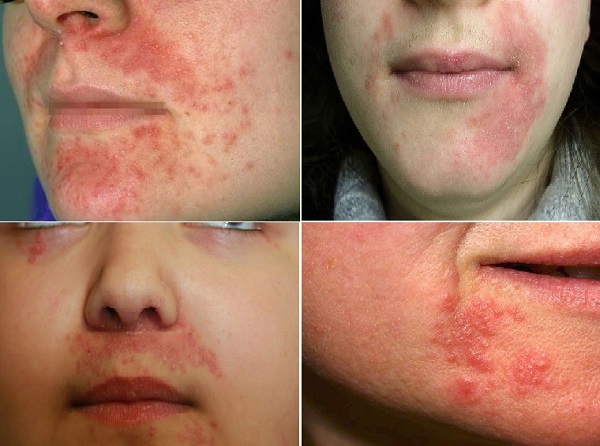
Perioral dermatit özellikle 15 ila 45 yaş arası kadınlar olmak üzere açık tenli bireyleri etkileyen yaygın bir akne benzeri dermatozdur. Ağız çevresinde, perioral bölgenin eritemi üzerinde yer alan birçok 1 ila 2 mm büyüklüğünde papül ve püstül ile ortaya çıkar. Dudaklarda vermilion sınırını çevreleyen dar bölgede genellikle klinik bulgu yoktur. Bu dermatozun nedenleri ve gelişimi henüz belirlenememiştir. Hastalığın topikal kortikosteroidler kullanımı ile ilişkisi yanı sıra, lezyonların oluşumunda hormonların, ultraviyole ışığın, cilt tahriş edici maddelerin ve mikrobiyolojik ajanların potansiyel katılımı gösterilmiştir. Cilt bariyer sistemi etkilenmiştir. Lezyonların ortaya çıkması, sekonder vitamin veya mineral eksiklikleri, güneş kremi kullanımı ve rüzgar ile ısı gibi çevresel faktörlere aşırı maruz kalma ile ilişkili olabilir. Tedavi seçimi hastalığın durumuna ve klinik şiddetine bağlıdır. Sıfır tedavi, yani rahatsız edici ajanların tamamen kesilmesi, topikal metronidazol, azelaik asit, eritromisin ve pimekrolimus veya şiddetli hastalık formlarında oral antibiyotiklerin kullanılmasını içerebilir.Perioral Dermatit hakkında daha detaylı bilgi için...
Hidradenitis Süpürativa
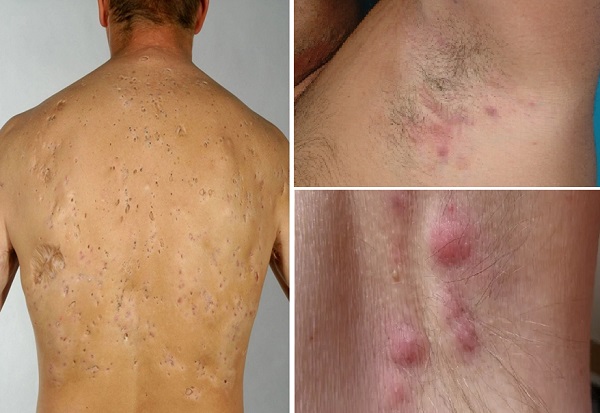
Akne inversa olarak da bilinen, vücudun apokrin bezlerinden zengin koltuk altı ve kasık gibi intertriginöz bölgelerinde pilosebase ünitelerini etkileyen kronik inflamatuar bir cilt rahatsızlığıdır. Bu alanlarda ağrılı ve hassas, derin papüler, püstüler veya nodüler lezyonlar veya abselerle kendini gösterir; abselerin boşalmasıyla sinüs yolları ve yara izleri gelişmektedir. Hastalığın başlangıcı genellikle yetişkinliğin erken evrelerinde meydana gelir ve çevresel ile genetik faktörlere bağlanabilir. Önerilen risk faktörleri arasında sigara kullanımı ve obezite yer almaktadır. Bu hastalık, inflamatuar bağırsak hastalığı, spondiloartrit ve metabolik sendrom gibi çeşitli durumlarla ve özellikle konglobat akne olmak üzere diğer foliküler oklüzyon bozukluklarıyla ilişkilendirilmiştir. Hastalar bozulmuş yaşam kalitesi bildirmektedir. Hastalık için klinik evresine göre çeşitli tedavi seçenekleri mevcuttur. Hidradenitis Süpürativa hakkında daha detaylı bilgi için...
Psödofolikülit Barbae
Psödofolikülitis barbae, kılların tıraş edildiği veya yolunduğu herhangi bir bölgede oluşabilen eritematöz papüller ve püstüllerle kendini gösteren kıl folikülünün inflamatuar bir durumudur. Lezyonlar çoğunlukla tıraş nedeniyle erkeklerin yüz ve boynunda oluşur. İlginç bir şekilde, bıyık bölgesi genellikle etkilenmez. Folliküllerden çıkan kılların cilt yüzeyinden epidermal ve dermal cilt katmanlarına tekrar batması ile oluşan lezyonlar, kıvrılmış, sert sakal yapısına sahip olan kişilerde daha sık görülür. Döküntüler akne vulgaris döküntülerine oldukça benzer, ancak komedonların yokluğu önemli ayırt edici özelliğidir. Tedavinin birincil odağı, inflamatuar yanıtın çözülmesini kolaylaştırmak için tüm kıl alma yöntemlerini durdurmaktır. Bununla birlikte, ağrılı, kaşıntılı veya daha ileri lezyonlar için spesifik tedaviler uygulanır. Topikal antibiyotikler, topikal keratolitik ajanlar ve triamsinolon enjeksiyonlarının etkili olduğu kanıtlanmıştır. Kesin tedavi yöntemi, lazer ve yoğun darbeli ışık (IPL) epilasyonları ile kıl köklerinin çıkarılmasıdır. Psödofolikülitis hakkında daha detaylı bilgi için...
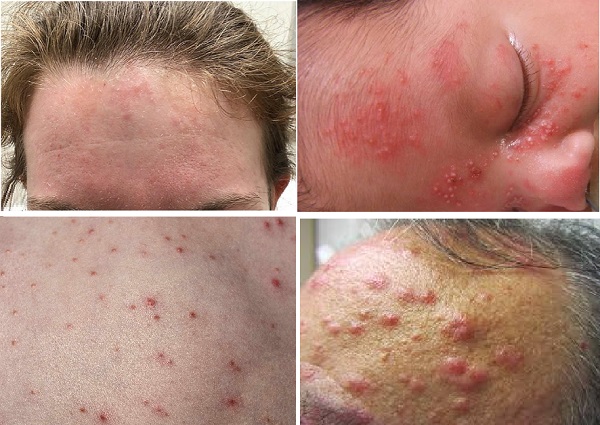
Eozinofilik Püstüler Folikülit
Eozinofilik püstüler folikülit, papülopüstüler lezyonlarla görülen nadir, enfeksiyöz olmayan inflamatuar bir dermatozdur. Ayırt edici özelliği, histolojisinde pilosebase üniteyi çevreleyen eozinofilik infiltratların varlığıdır. Hastalığın immünosupresyonla ilişkili (sıklıkla HIV), bebeklik dönemi ile ilişkili ve klasik olarak adlandırılan varyantları bulunmaktadır. Bebekler ile ilişkili varyantı, Japonya'da Ofuji tarafından belgelenmiş ve hala ağırlıklı olarak Japon bireylerde görülmeye devam etmektedir. Bu nedenle Ofuji hastalığı olarak bilinmektedir. Klinik olarak akneye benzer, seboroik bölgelerde plaklarla birleşen ve kaşıntı ile birlikte olabilen papüler ve püstüler lezyonlar vardır. HIV ile birlikte olan varyantının ayırt edici bir özelliği, lezyonlara eşlik eden aşırı ve kalıcı kaşıntıdır; sıklıkla şiddetli şekilde kaşıntıya bağlı ekskoriasyonlar gözlenir. Tekrarlayan doğası ve nedeninin bilinmemesi nedeniyle bir tedavi yaklaşımı bulmak zordur. Topikal steroidler, tüm hastalık varyantları için denenen birinci basamak tedavi olmalıdır.
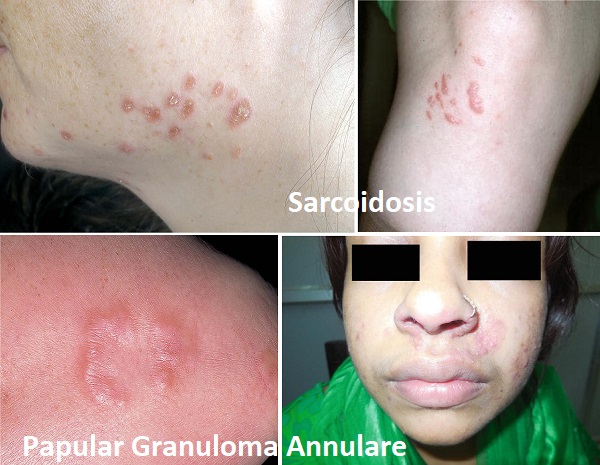
Sarkoidoz
Nedeni tam olarak bilinmeyen, çoklu organ tutulumu gösteren granülomatöz bir hastalıktır. Özellikle akciğer tutulumu ile ilgili bulgular ortaya çıkar. Bununla birlikte, cilt en sık etkilenen organlardan biridir; hastaların üçte birine kadar cilt tutulumu ile ortaya çıkabilir. Sarkoidoz ile farklı tipte cilt lezyonları görülmektedir. Belirgin sarkoidoz granülomlarının varlığına veya yokluğuna göre "spesifik" veya "spesifik olmayan" lezyonlar olarak gruplandırılır. Spesifik lezyonlar arasında makulopapüler döküntüler belirgindir. Bu monomorfik lezyonlar tipik olarak yüze yerleşir, birleşebilen küçük papüllerle ortaya çıkar ve halka şeklinde lezyonlara veya plaklara dönüşebilir. Akne vulgaris'in aksine, sarkoid lezyonlarda komedonlar ve püstüller yoktur.
Papüler Granülom Annülare
Granuloma annulare, dermal papüllerden oluşan halka şeklindeki plaklarla görülen yaygın bir inflamatuar dermatolojik bozukluktur. Lokalize varyantı en sık görülen tiptir ve çoğu zaman halka şeklinde bir lezyonla kendini gösterir. Daha az görülen papüler tipi, karakteristik halkadan yoksundur ve bu nedenle akne lezyonları olarak yanlış yorumlanabilir. Ancak cilt lezyonlarının tutulum bölgelerinin farklı olması, komedon ve püstüllerin olmaması ve akneye kıyasla lezyonların düzgün bir morfolojisi nedeniyle akneden ayrılabilir. Granuloma annulare her yaşta ortaya çıkabilir; çoğunlukla çocuklarda ve genç yetişkinlerde görülür. Kadınlarda erkeklere kıyasla iki kat daha fazla görülme sıklığı vardır. Lezyonlar genellikle kol ve bacaklarda bulunur. Belirsiz etiyolojiye rağmen viral enfeksiyonlar, maligniteler, tiroid hastalığı, hiperlipidemi, travma ve bazı ilaçlarla ilişkilendirilmiştir. Çoğu durumda, döküntü asemptomatiktir ve zamanla kendi kendini sınırlayan bir seyir gösterebilir. Ancak granuloma annulare tekrarlayan bir yapı gösterebildiğinden, topikal steroidler veya intralezyonel triamsinolon enjeksiyonları bir tedavi yöntemi olarak kullanılabilir. Granuloma annulare hakkında daha detaylı bilgi için...
Periorifisyal Granülomatöz Dermatit
Gianotti tipi perioral dermatit, çocukluk çağı granülomatöz periorifisiyel dermatit ve yüzdeki Afro-Karayip çocukluk çağı döküntüsü gibi adlarla da anılabilir. Bu durum oldukça nadirdir ve vakaların çoğu ergenlik öncesi çocuklarda görülür, ancak yetişkinlerde de vakalar tanımlanmıştır. Bu döküntünün nedeni hala belirsizdir. Yaygın bir varsayım, perioral dermatitin daha az sıklıkta görülen ve granülomatöz bir çeşidi olduğu yönündedir. Tipik olarak asemptomatik, izole monomorfik 1 ila 3 mm büyüklüğünde kubbe şeklindeki papüllerle ortaya çıkar. Lezyonların rengi pembe-kırmızıdan ten rengine ve sarı-kahverengiye kadar değişebilir. Papüller çoğunlukla ağız, burun ve göz çevresinde yerleşim gösterecek şekilde tüm yüzde çıkmaktadır. Perioral dermatitten farklı olarak dudak vermilion sınırlarını da tutması önemlidir. Dahası, püstül veya komedonların yokluğu, lezyonların belli anatomik alan yerleşimleri nedeniyle akneden farklıdır. Genellikle nispeten iyi huylu bir klinik seyir göster.
Akneye benzeyen mikrobiyal kökenli bulaşıcı hastalıklar
Staphylococcus aureus, Pseudomonas aeruginosa ve Malassezia furfur gibi enfeksiyöz ajanların ciltte aşırı çoğalması, akne benzeri lezyonların ortaya çıkmasında sıklıkla rol oynar. Bu hastalıklarda döküntülerin tanısı çoğunlukla klinik olarak konulabilir; ancak döküntülerde kültür veya mikroskobik inceleme ile doğrulama testleri yapılabilir. Tedavi, söz konusu mikroorganizmaların eliminasyonuna yöneliktir.
Bakteriyel Folikülit
Folikülit, kıl folikülünü ve çevresini (perifoliküler bölgeyi) etkileyen inflamatuar bir süreçle karakterize edilen yaygın görülen bir cilt rahatsızlığıdır. Folikülitin en yaygın formu bakteriyel folikülittir ve birincil nedensel ajan Staphylococcus aureus'tur. Birkaç faktör hastalığa yatkınlık oluşturmaktadır; burunda Staphylococcus aureus'un taşınması, kimyasallara ve yağlara maruz kalma ve cilt gözeneklerinde tıkanıklık, bakteriyel cilt kolonizasyonunun artmasına neden olabilir. Risk faktörleri arasında kılların yolunması, tıraş etme veya ağda yoluyla foliküler ünite manipülasyonu yer alırken, tropikal iklimlerde yaşamak da risk faktörleri arasında bulunmaktadır. Hastalar sıklıkla bir doktora başvurmadıkları için bakteriyel folikülitin gerçek sıklığını belirlemek zordur.
Folikülit, kıl folikülünün tutulum derecesine göre iki ayrı klinik form göstermektedir. Yüzeysel formu, bakteriyel folikülitin en sık görülen formudur. Yüzeysel bakteriyel folikülit veya Bockhart impetigo olarak bilinir. Kıl folikülünün yüzeysel kısmını etkiler ve eritemle çevrili, sonunda kabuklu papüllere dönüşen, ortasında kıl folliküllerinin görülebildiği (folikülosentrik) püstüler döküntüler şeklinde ortaya çıkar. Kaşıntı ve ağrı eşlik eden semptomlardır. Öte yandan, kıl folikülü tamamen etkilendiğinde diğer klinik türü olan derin folikülit fromu ortaya çıkar. Başlangıçta ağrılı iltihaplı nodüller olarak başlayan ve birkaç gün içinde nekrotik lezyonlara dönüşen çıbanlarla karakterizedir. Genç yetişkin erkekler, diyabet hastaları ve bağışıklık sistemi baskılanmış hastalarda çıban görülme olasılığı daha yüksektir. Bakteriyel folikülitin tedavisinde en olası neden olan bakterileri veya kültürle tespit edilen bakterileri hedeflemek gerekmektedir. Folikülit kendiliğinden birkaç ay veya yıl içinde spontan iyileşmektedir. Tedavi sıklıkla gerekli değildir, ancak süreci hızlandırmak için topikal ve oral antibiyotikler kullanılabilir.Bakteriyal folikülit hakkında daha detaylı bilgi için...
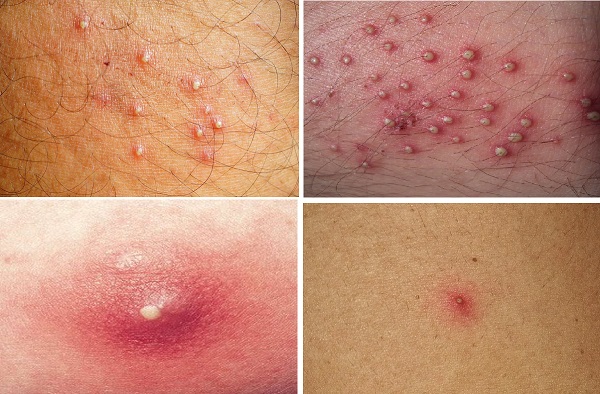
Gram-Negatif Folikülit
Gram-negatif folikülit, uzun süreli oral antibiyotik kullanımının bir komplikasyonu olarak ortaya çıkan bakteriyel folikülitlerdir. Bu antibiyotikler arasında en sık tetrasiklinler suçlanmaktadır. Antibiyotik tedavisi, normal cilt mikroflorasının bileşiminde değişikliğe yol açarak, gram-pozitif mikroorganizmaların, özellikle Staphylococcus aureus ve difteroidlerin popülasyonunda bir azalmaya neden olur. Aksine, Enterobacteriaceae gibi gram-negatif bakterilerin popülasyonunda artışa neden olur. Bu değişim sıklıkla burun mukozasında ve çevresindeki deride gözlenir. İlgili bakterilere bağlı olarak papülopüstüler ya da derin abse lezyonları gelişmektedir. Genellikle, bu lezyonlar burun içinde lokalizedir ve yanaklar ile çene bölgesine yayılma potansiyeline sahiptir. Gram-negatif folikülit sık görülmemekle birlikte mevcut akne kliniklerinin alevlenmesi olarak yanlış değerlendirilebilir. Bu nedenle aknede antibiyotik kullanırken püstüler veya kistik lezyonların kötüleştiği, antibiyotik tedavisinden sonraki 3 ila 6 ay içinde akne kliniklerinde belirgin bir iyileşme görülmediği hastalarda gram-negatif folikülit düşünülmelidir.
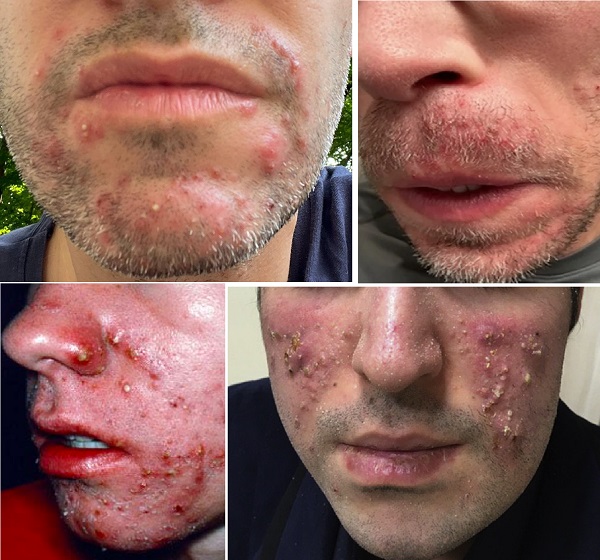
Malassezia foliküliti
Pityrosporum foliküliti olarakda tanımlanmaktadır. Genç ila orta yaşlı yetişkinlerde gövde, yüz ve kollarda papülopüstüler döküntüler ile seyreden enfeksiyöz bir folikülittir. Normalde cilt yüzey florasında olan Malassezia cinsi mayalardan kaynaklanmaktadır. Mayalar lipofiliktir, saç ve kıl köklerinin yağ açısından zengin ortamında gelişirler. İnsanların %90'nında saçlı deri, saç ve kıl folliküllerinde ve ciltte bu etkenler bulunmaktadır. Malassezia mayaları, pityriasis versicolor ve seboreik dermatit gibi diğer yaygın dermatolojik hastalıklarlada ilintilidir. Ek olarak, malassezia türleri atopik dermatitin baş ve boyun yerleşiminde klinik tabloyu varyantını kötüleştirir ve sedef hastalığına katkıda bulundukları öne sürülmüştür. Geniş spektrumlu antibiyotik alan, cilt mikroflorasında değişikliklere neden olan kişilerde, sebum üretiminin artması durumlarında, genç bireylerde ve bağışıklık sistemi zayıflamış hastalarda sık görülmektedir. Bu durumlarda mayalardan malassezia furfur aşırı büyür ve patojenik hale gelir. yaygın görülen bir klinik tablodur. Genellikle akne vulgaris ile karıştırılması önemlidir. Akne klinğinden farklı olarak lezyonlar monomorfik ve kaşıntılılıdır. Tedavide antibiyotikler yerine antifungalller kullanılmalıdır. Pityrosporum folikülitis hakında daha detaylı bilgi için...
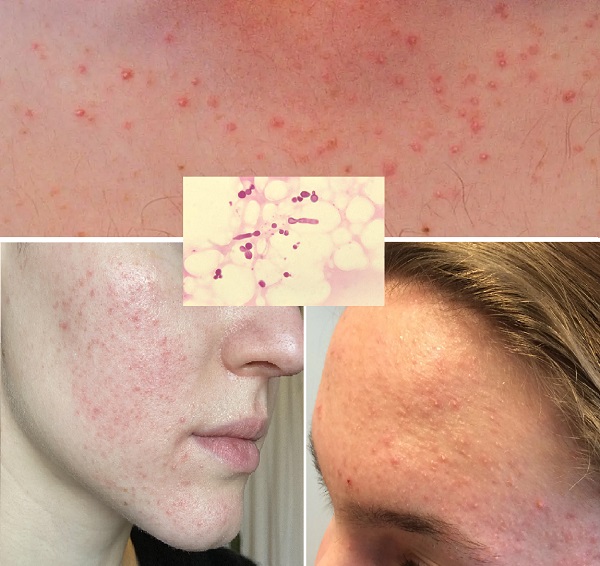
Sıcak Küvet Foliküliti, Pseudomonas foliküliti
Gram negatif fırsatçı patojen Pseudomonas aeruginosa (P. aeruginosa) tarafından oluşturulan bir bakteriyal folikülittir. Bu bakteri tatlı su ve toprakta yaygın olarak bulunur. Bunlar ile temas sonrası ciltte çatlaklar ve saç-kıl folliküler yapılarından deriye girebilir. Suyun bu patojen ile kirlenmesi suyun sıcak ve alkali olması veya yeterince klorlanmamış olması ile artar. Bakterinin ciltte teması sonrası duş ve banyo yapılması Pseudomonas folikülitini önleyememektedir. Lezyonlar çoğunlukla kirli jakuziler, sıcak küvetler veya yüzme havuzları sonrası bir ila dört gün içinde ortaya çıkar. Karakteristik kaşıntılı, başlangıçta papüller ve püstüller ilerleyen foliküler maküllerle başlamktadır. Lezyonun merkezi bölgesinde iğne ucu büyüklüğünde bir vezikül gözlenebilir. Lezyonlar sıklıkla kontamine suyun temasının daha fazla olduğu vücut bölgelerinde, intertriginöz cilt katlantı yerlerinde/koltuk, altı, kasık ve göğüs altı gibi) veya iç çamaşır, mayo altında görülür. Ateş, halsizlik, boğaz ağrısı ve kulak ağrısı gibi diğer semptomlar gelişebilir ancak sistemik enfeksiyon nadirdir. Herhangi bir tedavi olmaksızın genellikle 7 ila 14 gün içinde kendiliğinden kaybolur. Sıcak Küvet Foliküliti, Pseudomonas foliküliti hakkında daha detaylı bilgi için...
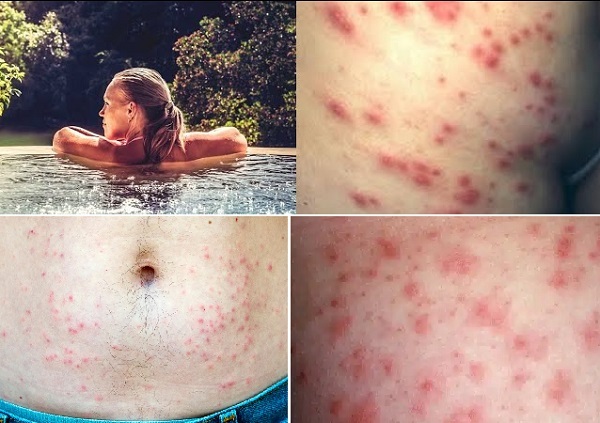
Sporotrikozis
Sporotrikoz, saprofit bir mantar olan Sporothrix schenckii'nin (S. schenckii) neden olduğu mikotik bir cilt enfeksiyonudur. Enfeksiyon öncelikle bahçıvanları ve tarım işçilerini etkiler. Genellikle kirli materyallerle temas bunların yaralanmaları nedeniyle meydana gelir. Mantar, vücuda ciltteki küçük yaralar ve sıyrıklar yoluyla girer. Vakaların çoğunda S. schenckii lenfokutanöz enfeksiyona neden olur. Bununla birlikte, potansiyel olarak bir cilt lezyonu formda da ortaya çıkabilir. Papülonodüler döküntü durumları akne ile karıştırılabilir. Doku örneklerinin kültürü tercih edilen tanı yöntemidir. Antifungal ilaçlar tedavinin temelini oluşturur.
Kutanöz Koksidioidomikoz
Koksidioidomikoz, toprak kaynaklı Coccidioides posadaii ve Coccidioides immitis mantarlarının neden olduğu mantar enfeksiyonudur. Asemptomatik vakalardan şiddetli ve yaygın formlara kadar değişen çok çeşitli klinik belirtiler gösterir. Hastalığın en yaygın klinik bulgusu akciğer tutulumu ile gelişen pulmoner koksidioidomikozdur. Cilt tutulumu ise akciğer dışı en yaygın belirtilerinden biridir. Ciltte koksidioidomikoz üç farklı şekilde ortaya çıkabilir; pulmoner koksidioidomikozla bağlantılı bir ekzantem olarak, tüm vücuda yayılmış hastalıkta ikincil cilt enfeksiyonu olarak veya nadiren doğrudan birincil kutanöz enfeksiyon olarak. Çok çeşitli klinik belirtiler göz önüne alındığında kutanöz koksidioidomikoz her klinik durum ile karışabileceği için "büyük taklitçi hastalıklar" altında kategorize edilebilir(sifiliz hastalığı gibi). Cilt lezyonları tek veya çoklu papülonodüller, püstüller, apseler, ülserler veya yara izleri olarak görünebilir. Konsidiomikozların sık görüldüğü endemik bölgelerde ayırıcı tanıda dikkatli olunmalıdır. Tanının doğrulanması genellikle histolojik muayeneye veya mantar izolasyonuna dayanır. Tedavi için sistemik antifungal ilaçlar kullanılır.
Sekonder sifiliz, Frengi hastalığının ikinci dönemi
Sekonder sifiliz, frengi hastalığına neden olan Treponema pallidum'un kan yolu ile vücuda yayılımı sonrası gelişen sistemik bir durumdur. Genellikle frenginin bulaşma sonrası birincil döneminde gelişen şankrın ortaya çıkmasından sonraki 2-8 hafta arasında ortaya çıkar. Sekonder sifilizin çeşitli cilt belirtileri tanımlanmıştır. Bunlar arasında akne benzeri döküntüler de görülebilir. Klinik olarak gövde, kol ile bacaklar ve yüzde yer alan nodüller ve kabuklu papüller ve püstülleri gözlenir. Lezyonlara genellikle ateş, lenfadenopati ve genel halsizlik gibi eş zamanlı sistemik semptomlar eşlik eder. Sifilizin "büyük taklitçi" olarak tanımlanması göz önüne alındığında, yaygın herhangi bir cilt döküntüsünü değerlendirirken ayırıcı tanıda bunu dikkate almak önemlidir. Tanı, kan serolojik testleri ve cilt lezyonlarında karanlık alan mikroskobu ile spiroketlerin görüntülenmesiyle konur. Penisilin tercih edilen tedavi seçeneğidir.
Kimyasal ve Fiziksel Etkenlere Maruz Kalmaktan Kaynaklanan Akne Benzeri Döküntüler
Kimyasal ve fiziksel dış etkenler akne vulgarise çok benzeyen döküntülerin oluşumuna yol açabilir. Bunlar klinik olarak akneye benzer olsa da, vücudun herhangi bir yerinde çıkabilir. Döküntüler genellikle söz konusu kimyasal veya fiziksel etkenle temas olan cilt bölgelerinde görülür. Tedavi nedenin ortadan kaldırılmasını hedefler ve döküntüleri arttıran faktörlerin ortadan kaldırılmasıyla iyileşmeyi sağlamaktadır.
Akne Aestivalis
Akne aestivalis, Mallorca aknesi olarak da bilinir. Güneş ışığına maruz kalmanın ardından gelişen mevsimsel ve cilt lezyonlarının aynı formda olduğu,monomorfik bir cilt döküntüsüdür. "Mallorca aknesi" terimi ilk olarak 1970'lerde Akdeniz'de Mallorca'da tatil yapan İskandinav'larda bu tür lezyonların görülmesiyle ortaya çıkmıştır. Kış mevsiminde sonra, yüksek yoğunluklu ultraviyole (UV) radyasyonuyla karşılaşma bu döküntüyü tetiklemektedir. UV radyasyonunun, özellikle ultraviyole A'nın (UVA) Mallorca aknesinin gelişiminde önemi bilinmektedir. Bu döküntüler ilkbaharda ortaya çıkıp yazın zirveye ulaştığı ve sonbaharda azaldığı için polimorfik ışık döküntüleri (PLE) hastalıklarında sınıflandırılırlar. Lezyonlar, tekdüze, küçük keratotik nodüllerle karakterizedir ve komedonlardan yoksundur. Sırt, üst kollar, göğüs ve boyuna dağılmışlardır. Yüzde çıkmayabilir. Ayrıca, PUVA gibi UVA fototedavisinin nadir bir yan etkisi olarak akne aestivalis'e benzeyen döküntüler ortaya çıkabilir. Fazla güneşe maruz kalmaktan ve yağlı güneş kremlerinin uygulanmasından kaçınılması önerilir. Semptomatik rahatlama için oral antihistaminikler kullanılabilir ve şiddetli vakalarda benzoil peroksit ve adapalen gibi aknede kulanılan eksfoliyatif ilaçlar kullanılabilir. Spontan iyileşme genellikle birkaç ay içinde görülür. Bununla birlikte hastalar UV radyasyonuna tekrar maruz kaldıklarında tekrarlayabilmektedir. Önleyici bir tedbir olarak, cildi kademeli olarak UV radyasyonuna maruz bırakmak, jel bazlı güneş kremleri kullanmak ve ilkbahar ve yaz aylarında güneşten korunmak, gölgeli alanlarda kalmaya öncelik vermek çok önemlidir. Klinik olarak problemli hastalarda kışın UV adaptasyonu fototedavileri düşünülebilir. Bu, cildin çok düşük seviyelerden başlayarak ve kademeli olarak artırılarak kontrollü dozlarda UV ışığına maruz bırakılmasını içerir.
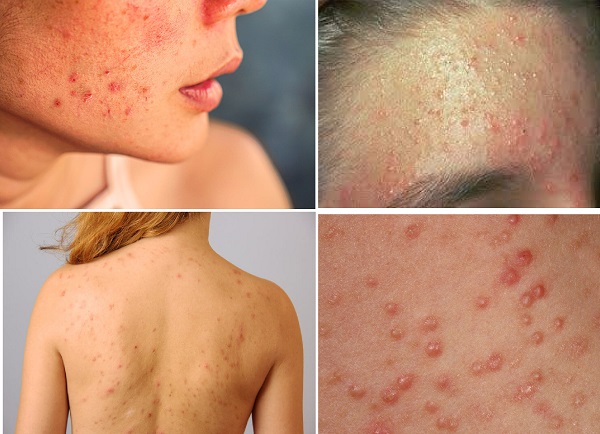
Mekanik Akne, Akne mekanika
Mekanik kuvvetler nedeniyle ciltte iltihaplı papül ve püstüllerin ortaya çıkmasını ifade eder. Cilde uygulanan tekrarlayan sürtünme ile cilt gözeneklerinde tıkanıklık, ısı ve cilt üzerindeki basınçla birleşerek pilosebase ünitin kronik tahrişi nedeniyle ortaya çıkar. Akne mekanika ve akne vulgaris benzer klinik özellikler ile ortaya çıksa da, hastanın klinik öyksü ve yaşam tarzı hastalıklar arasında ayrım yapmaya yardımcı olabilir. Mekanik akne farklı aktivitelerde ve ortamlarda gözlemlenebilir; kask, askılar, omuzluk, yakalar ve çene kayışı takan sporcularda görüldüğü için "futbol aknesi" ve "spor kaynaklı akne" olarak adlandırılmıştır. Ayrıca, çene kayışı takan binicilerde ve müzik enstrümanlarının çene dayanaklarının cilte ile temas yüzeylerinde mekanik akne gözlemlenmiştir( kemancı boynu klinik bir tablosunu oluşturan kemancı aknesi; bir kemanın yerleştirilmesiyle oluşan tekrarlayan travma sonucu gelişen, likenifiye olmuş ve komedonlarla belirgin, hiperpigmente bir plak ile karakterize edilen kemancı boynudur.). Ortopedik faktörlerden kaynaklanan akne mekanika, koltuk değneklerinin kullanımı ile koltuk altında oluşabilir. Yada ortopedik protezlerden kaynaklanan sürtünme nedeniyle ampute güdüklerde gelişebilir. Covid 19 salgını sırasında kullanılan yüz maskelerinin neden olduğu maskakne mekanik akneye güzel bir örnektir. Bununla birlikte fiziksel temasların alerjik kontakt dermatit gelişimine neden olabileceği dikkate alınmalıdır. Tedavi, nedensel faktörleri belirlemeye ve ortadan kaldırmaya odaklanır. Ancak, gerekli durumlarda akne topikalleri kullanılabilir. Maskne hakkında daha detaylı bilgi için...

Akne Kozmetik
Kozmetik kullanımıyla çoklu komedonlardan oluşan akne benzeri döküntüleri tanımlayan bir terimdir. Günümüzde nadir görülse de, komedojenik bileşenlerin kozmetik ürünlerde yaygın olarak kullanıldığı 1970'ler ve 1980'lerde kozmetik akne yaygındı. Kullanılan kozmetik ürünlerin cildin gözeneklerini tıkayıcı yapısı, ciltte papüller ve püstüllerle birlikte görülen komedonların gelişmesine yol açabilmektedir. Günümüzde, cilt bakım ürünü bileşenleri kapsamlı testlerden geçiyor ve çoğu madde "komedojenik olmayan" olarak etiketleniyor. Bununla birlikte, akne kozmetikanının bir alt klinik tanımı olan pomad aknesi (akne venenata) özellikle saçları için sıcak pomad veya kokulu merhem kullanan kişiler arasında hala yaygındır. Bu pomadların kullanıldığı kafa derisinde, şakaklar ve alında akne lezyonları gelişmektedir. Kozmetik akne hakkında daha detaylı bilgi için...
Tropikal Akne
Tropikal akne, aşırı yüksek sıcaklıklara uzun süre maruz kalmanın neden olduğu akneiform bir foliküler döküntüdür. Bu, tropikal bölgelerde veya fırın işçileri gibi aşırı sıcak ortamlarda çalışmaktan dolayı ortaya çıkabilir. Tropikal aknede belirtileri genellikle nodülokistik akne şeklinde gövde ve pelvis tutulumu gösteren iltihaplanmalardır. Sıklıkla sekonder stafilokok enfeksiyonu yaygın bir komplikasyondur.
Burun kıvrımının psödoaknesi
Transvers nazal kıvrım, burun alt kısmında bulunan yatay bir çizgidir ve alar kıkırdak ile üçgen kıkırdak arasındaki sınırı belirler. Milia, kistler ve komedonlar bu kıvrım boyunca bir sıra halinde bulunabilir. Bu akne benzeri lezyonlar veya psödoakne, hormonlardan etkilenmez ve ergenlik başlamadan kısa bir süre önce çocuklukta gelişir.
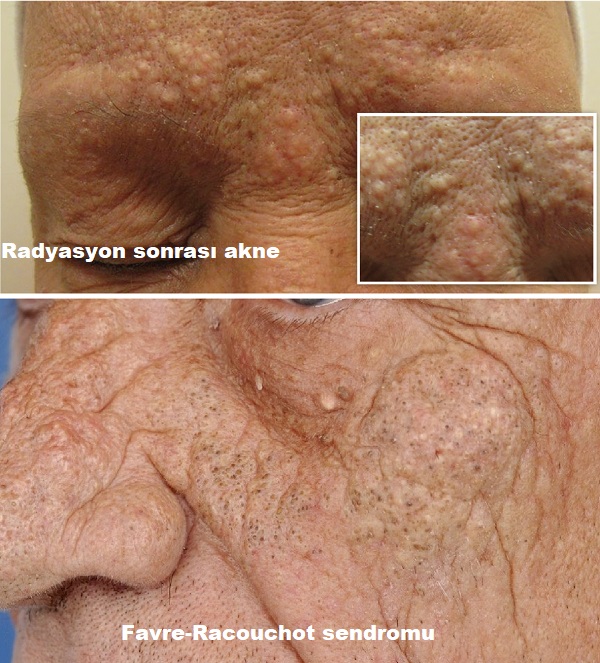
Radyasyon Aknesi
Radyasyon sonrası akne benzeri döküntüler ortaya çıkabilir. Komedon benzeri papüller, radyasyon alan cilt bölgelerinde, maruziyetten sonraki iki hafta ila altı ay içinde ortaya çıkabilir. Radyasyon kaynaklı dermatit, radyoterapinin önemli ölçüde daha yaygın bir yan etkisidir. Radyasyon sonrası hastaların küçük bir kısmında dermatitin geçmesi ile birlikte akne benzeri lezyonlar gelişebilir. Altında yatan kesin mekanizma henüz tam olarak anlaşılmamıştır. İyonlaştırıcı radyasyonun sebumun bileşimini değiştirebileceği, üretimini azaltabileceği ve pilosebase kanallarda hiperproliferasyonu uyarabileceği varsayılmaktadır. Aşırı ve kornik olarak UV radyasyonuna maruz kalma, Favre-Racouchot sendromu (FRS) adı verilen bir bozukluğun gelişmesine yol açabilir. Ultraviyole radyasyon, tütün kullanımı ve daha önce radyoterapi görmüş olmak, oluşumu için en önemli risk faktörleridir. Bu sendrom tipik olarak orta yaşlı açık tenli erkeklerde göz çevresi ve yanaklarda görülmektedir( 50 yaş üstü yetişkinlerin yaklaşık %6'sını etkilemekte). Lezyonların klinik ve histolojik görünümü nedeniyle, duruma "kist ve komedonlu nodüler elastoz" da denir.
Klorakne
Polihalojenli aromatik hidrokarbonlara yani brom, iyot ve klor gibi reaktif halojen elementlere maruz kalma halojenoderma olarak tanımlanan ciddi bir cilt rahatsızlığına neden olabilir. Halojenodermanın arkasındaki mekanizmanın gecikmiş tipte bir aşırı duyarlılık reaksiyonunu içerdiğine inanılmaktadır ve döküntüler sıklıkla benzer klinik özelliklere sahiptir. Klorakne durumu kloraknejenler olarak da bilinen klor reaktif halojenler ile kirli ortamlarda bulunma yada bunların endüstriyel kollarında çalışan meslek ruplarında görülmektedir. Bu maddeler endüstriyel atık materyallerinde ve yiyeceklerde potansiyel olarak bulunması nedeniyle, solunum, yutma ve ciltten emilim yoluyla insan vücuduna girebilirler. Tarihin en yıkıcı çevre felaketlerinden biriyle bağlantılıdır. İtalya'nın Seveso kasabası yakınlarındaki kötü şöhretli kimyasal fabrika patlaması, genel nüfusu yüksek seviyelerde dioksine maruz bıraktı ve ciddi sağlık sonuçlarına yol açtı. Japonya'da, dünyadaki en büyük gıda zehirlenmelerinden birine yol açan başka bir önemli poliklorlu hidrokarbon maruziyeti yaşandı. Yusho olayı olarak bilinen bu olay, pirinç kepeği yağının poliklorlu hidrokarbonlarla kitlesel kirlenmesinden kaynaklandı.
Böcek öldürücüler, mantar öldürücüler, herbisitler, elektrik iletkenleri ve yalıtkanları, poliklorlu naftalinler ve bifeniller, tetrakloroazobenzen ve tetrakloroazoksibenzenin... kloraknede suçlanmıştır.
Kloraknejenlerin zararlı etkileri, bağışıklık baskılanması, kanserojenlik ve endokrin bozulmasıyla ortaya çıkar. Daha ileri vakalarda göz, nörolojik ve karaciğer disfonksiyonu gelişebilir. Cilt değişiklikleri açısından, dioksin maruziyetinin en belirgin özelliği akne benzeri bir reaksiyonun gelişmesidir. Klorakne, diğer halojenodermalardan ve akne vulgarislerden farklılıklar gösterir. Özellikle komedonlar, bu lezyonların ayırt edici özelliği olarak görülür ve tüm folikülleri etkileyerek geniş döküntülere neden olabilir. Bu lezyonlar, yanakta, kulak arkasında, kasık ile koltuk altında ve diğer yüz bölgelerinde ortaya çıkma eğilimindedir. Ancak burun genellikle etkilenmez( bu özellik, Tindall tarafından 1985'te "lezyon denizindeki bir ada" olarak adlandırılmıştır). Akne vulgarisin aksine, klorakne nadiren iltihaplanma belirtileri gösterir, sebum üretimi azalır. Klorakneye ek olarak, diğer cilt belirtiler arasında gri cilt rengi değişikliği, tırnakların kahverengi renk değişikliği ve hipertrikoz yer alabilir. Klorakne, tedavisi oldukça zor bir durumdur ve tedavi sonuçları genellikle tatmin edici değildir. Ne yazık ki, maruziyetin kesilmesi kloraknenin çözülmesiyle sonuçlanmaz ve 15-30 yıla kadar devam edebilir.
Klorakne için güzel olmayan bir örnek Ukranya lideri Viktor Yushchenko'nun 2004 yılında sistemik dioxin zehirlenmesinin sonuçlarıdır.

Mineral yağ akne
Mesleki akne türleri arasında en yaygın olanı mineral yağ aknesidir. Çözücülerde ve greslerde önemli miktarlarda bulunabilen mineral yağlara maruz kalma nedeniyle oluşur. Deniz mühendisliği, otomotiv endüstrisi ve makine işletmeciliği gibi mesleklerde çalışan kişiler, iş kıyafetlerini sık sık bulaşan mineral yağlara maruz kaldıkları için yağ aknesine karşı özellikle savunmasız olabilirler. Bu maruziyet, pilosebase bezlerinin mekanik olarak tıkanmasına, komedonların ve tipik olarak ellerin, ön kolların ve uylukların arka yüzeyinde görülen iltihaplı akne benzeri döküntülerin oluşmasına neden olabilir. Bu durumu önlemek için mineral yağlarla temastan kaçınmak, düzenli olarak kıyafet değiştirmek ve iyi kişisel hijyen sağlamak önemlidir.
Kömür Katranı Aknesi
Kömür katranı, kömürün damıtma işleminin bir yan ürünü olarak elde edilen viskoz, koyu renkli bir sıvıdır. Bu katran tıbbi olarak uygulanmakla birlikte endüstriyel kullanımı çok daha büyük öneme sahiptir. Genellikle alüminyum ve çelik üretimi, çatı ve yol yapımında asfalt olarak kullanılır. Kömür katranına maruz kalmanın bir sonucu olan kömür katranı aknesi, buna maruz kalan işçilerin yaklaşık %25'inde tespit edilmiştir. Ciltte kömür katranı sıvısının keratin ürünleriyle birlikte birikmesi, sebase bezlerini tıkayabilir ve yanaklarda açık komedonlarla karakterize kömür katranı aknesinin gelişmesine neden olabilir. Bu akne türünde püstüller, papüller görülmez. Kömür katranı aknesinin görülme sıklığını azaltmak için, endüstri çalışanları önlemler almalı, önleyici tedbirleri takip etmeli ve potansiyel olarak tehlikeli kömür katranı seviyelerinden kaçınmalıdır.
İlaç Kaynaklı Akne Benzeri Döküntüler
İilaçların tetiklediği akne benzeri döküntüler akne medikamentoza olarak tanımlanır. Bazı ilaçların kullanımı akne benzeri lezyonlar oluşturabilir veya önceden var olan akneyi kötüleştirebilir. Mevcut lezyonlar kist ve komedonlardan yoksundur. Cilt döküntüleri ilacın kullanımı ile uyumludur ve ilaç kesildikten sonra kendiliğinden kaybolmaktadır.
Kortikosteroidler, antikonvülzanlar (örn. fenitoin), antidepresanlar, antipsikotikler (örn. olanzapin ve lityum), antitüberküloz ilaçları (örn. INH, tiyoüre, tiyoasil, disülfiram ve kortikotropin), antifungal ilaçlar (örn. nistatin ve itrakonazol), hidroksiklorokin, naproksen, cıva, aminptin ve kemoterapi dahil olmak üzere çeşitli ilaçların kullanımı ile akne benzeri döküntüler ortaya çıkabilir. Akneiform döküntüler en sık epidermal büyüme faktörü reseptör inhibitörleri ve mitojenle aktive olan protein kinaz inhibitörleri ile tedavi gören kişilerde bildirilmektedir. Antibiyotikler (örn. penisilinler ve makrolidler) komedonsuz akut jeneralize püstüler döküntülere neden olur ve hastalar genellikle lökositozla birlikte ateşlidir. Diğer antibiyotik nedenleri arasında ko-trimoksazol, doksisiklin, ofloksasin ve kloramfenikol bulunur. Akneiform döküntüler yakın zamanda onaylanan 3 kistik fibroz transmembran iletkenlik modülatörü (yani, elexacaftor, tezacaftor ve ivacaftor) ile ilişkili olduğu bulunmuştur. Diğer kanser tedavileriyle karşılaştırıldığında, akneiform döküntüler CTLA-4 inhibitörleri ile daha az sıklıkla gözlenir. Literatürde B12 vitamininin neden olduğu akneiform salgınlarla ilgili birkaç rapor bulunmaktadır ve kadınlarda erkeklerden daha fazla vaka bildirilmiştir. Birçok ilaç ve akne benzeri döküntüler arasında ilişki bildirilsede burada en sık görülenler özetlenecektir.
Steroid Aknesi
Patogenezinin tam olarak anlaşılamamış olmasına rağmen, kortikosteroidlerin bir sonucu olarak aknenin gelişimi 70 yıldan uzun süredir rapor edilmektedir. Steroid aknesi genellikle yüksek dozda inhale, topikal veya sistemik kortikosteroidlerin uygulanmasını takiben görülür. Steroid aknesi, çoğunlukla gövde ve ekstremitelerde bulunan, daha az yüz tutulumu olan monomorf papülopüstüller olarak görülür. Topikal kortikosteroidler topikal preparatın uygulandığı cilt üzerinde, inhale steroidler durumunda burun veya ağız çevresinde akneiform döküntüye neden olabilir. Genellikle gövdeyi ve yüzü etkiler ve omuz bölgesine kadar uzanabilirler. Bu lezyonlar tipik olarak ciltten monomorfik papüller ve püstüller ile kendini gösterir. Hastaların kortikosteroid kaynaklı akne yaşama olasılığı genellikle ilacın süresine, dozuna ve her hastanın bireysel özelliklerine bağlıdır. Altta yatan neden steroidlerin epitel dejenerasyonu ve inflamasyon üzerindeki doğrudan etkilerine veya cilt lipitlerindeki serbest yağ asitlerindeki artışa ve bunun sonucunda artan bakteri seviyelerine bağlanmaktadır. Bu döküntülerin ortaya çıkması ilaç uygulamasından hemen sonra yada aylar sonrasına kadar değişebilir. Sonuç olarak, lezyonlar kortikosteroid kesildikten sonra çözülür; ancak, geri çekildikten sonra "steroid bağımlılığı" nedeniyle uzun süreli ve şiddetli alevlenmeler meydana gelebilir. Sporcular ve vücut geliştiriciler anabolik steroid kullanımıyla ilgili olarak sorgulanmalıdır.
EGRF inhibitörleri kullanıman bağlı gelişen akne benzeri döküntüler
Epidermal büyüme faktörü reseptörü (EGFR), normalde hücresel farklılaşma ve çoğalma için sinyal yollarına karşı koyan bir tirozin kinaz reseptörüdür. EGFR mutasyonları, kolorektal, akciğer ve baş-boyun kanserleri gibi farklı kanserlerde gözlemlenmiştir. Bu nedenle epidermal büyüme faktörü reseptör inhibitörleri (EGFRI) antikanser tedavisi olarak kullanılır. Bu tedaviler, EGFR'nin hücre dışı reseptörlerini hedef alan monoklonal antikorları (panitumumab ve cetuximab gibi) ve EGFR'nin hücre içi alanlarını hedef alan tirozin kinaz inhibitörlerini (gefitinib ve erlotinib gibi) içerir. Akne benzeri döküntüler, bu ilaçları kullanan hastalarda %53-100 arasında görülmektedir (doza bağlı olarak). Cilt lezyonları kaşıntılı papülopüstüllerdir. Bu akne benzeri reaksiyon komedonlardan yoksundur ve seboreik bölgelerde görülür. Ara sıra kol ve bacaklarda, karın veya alt sırt tutulumu olabilir. Döküntü, EGFR monoklonal antikor ilaçlarıyla daha sık bildirilir. En yüksek görülen sıklık, tedavinin üç ila dört haftası arasında ulaşır. Tedavi, EGFRI kaynaklı lezyonların şiddetine bağlıdır. Güneşten korunma ve nazik sabunlar ile hafif yumuşatıcıların kullanımı gibi genel önlemler önerilmektedir. Herhangi bir derecedeki kaşıntının varlığı, oral antihistaminiklerle kontrol edilebilir.
Akne, kolayca tanımlanabilir özelliklere sahip bir cilt rahatsızlığı olarak algılansa da, akne benzeri döküntülerden ayırt edilmesi zorluk yaratabilir. Akne vulgaris'e benzeyen ve yukarda tanımlanan dermatoz grubu, şiddet ve yaygınlık açısından önemli ölçüde değişen çok sayıda dermatolojik rahatsızlığı kapsar. Akne benzeri döküntülerin lezyonları papül, püstül, nodül veya kist olarak ortaya çıkabilir. Aknenin aksine, bu lezyonlar mutlaka seboreik bölgelerle sınırlı değildir ve her yaş grubunu etkileyebilir. Aniden ortaya çıkabilir ve monomorfik bir görünüme sahip olabilirler. Ayrıca, komedonların varlığı genellikle nadirdir, ancak belirli akne benzeri döküntü tiplerinde ortaya çıkabilirler. Bu nedenle, bu lezyonları değerlendirirken, tam bir tıbbi öykü almak, eşlik eden hastalıklar, reçeteli ilaçların kullanımı, fiziksel ve kimyasal maddelere maruz kalma hakkında bilgi almak ve ayrıntılı bir klinik muayene yapmak önemlidir.

