- Gösterim: 10047
Kaşıntı hissi “deriyi ovalama, çizme veya kaşınma isteğini doğuran subjektif klinik belirti olarak tanımlanmış. Bu his kaşıma eylemi ile birlikte deride bir klinik bulguya dönüşür. Kaşıntının ortaya çıkışında bir deri bazen sistemik bir hastalık veya psikolojik bir bozukluğun dışa yansımasının olabileceği görülmekte. Kaşıntı vücudun küçük bir bölgesinde lokal yada tüm vücutta genel görülmekte. Deri dışında ağız içi ve genital alan gibi mukozal yüzeylerde, solunum yoları ve göz konjuktivasında kaşıntı hissi algılanabildiğini görmekteyiz.
Kaşıntı hissi yanma, batma ve karıncalanma hisleri ile birliktedir ve sıklıkla tek başına nadir ortaya çıkmakta. Ağrı hissi ile birlikteliği çok iyi bilinmekte, bazen birbirlerinin yerine geçebilmekte.
Kaşıntının nedenlerinin ortaya çıkartılması amacıyla yapılan araştırmalarda kaşıntıda rol oyanayan medyatörlerin çeşitliliği kaşıntı nedenlerini tek bir mekanizma ile açıklanmasının mümkün olmadığını göstermekte.
Kaşıntı-kaşıma döngüsünü düşündüğümüzde kaşıntıyı periferal (dermal veya nöronlar) ya da merkezi (nöropatik, nörojenik veya psikojenik) kaşıtı olarak tanılayabiliriz. Ayrıca kaşıntı süresine bakıldığında 6 haftada kısa ise akut uzun ise kronik kaşıntı olarak tanımlayabiliriz. Kaşınıtı ile ilgili kısa birkaç tanım; allodini: ağrı ve laşıntı uyaranı olmaksızın ağrı ve kaşıntı hissinin olması, alloknesis: normalde kaşıntı hissi uyarmayacak bir uyaranın kaşıntıyı tetiklemesi, atmoknesis: derinin atmosferik uyaranlar ile kaşınması, merkezi sensitizasyon; aşırı duyarlanma ile birlikte kronik ağrı veya kaşıntı, disestezi; derinin herhangi bir yerinde olabilen ancak sıklıkla saçlı deride gözlenen anormal yanma, kaşıntı, ağrı, karıncalanma ve dokunmanın hassas olması duyusu, nörojenik kaşıntı; özellikle P maddesinin salınmasıyla veya kalsitonin geniyle ilişkili peptit ile gelişen kaşıntı, hassas cilt; spesifik tanımlama olmaksızın deride nedeni bilinmeyen kaşıntı, yanma, batma hissi veya disestezilerin ortaya çıkması.
Kaşıntı hissi şiddeti ile ilişkili olarak kaşınma derideki lezyonları arttırdıkça kişi kendisini daha yanlız, dışlanmaış ve fiziksel olarak da çirkin hissetmektedir. Gündüz ve gece sürekli kaşınma bireyde fiziksel ve zihinsel yorgunluğa, yılgınlığa, uykusuzluğa, kronik yorgunluğa, sosyal izolasyona, öfke anksiyete-depresyona ve benlik saygısı, öz bakım gücü ve yaşam kalitesinde azalmaya neden olabilir. Kaşıntının şiddeti ve psikososyal etkisi arasında güçlü bir ilişki olduğu bildirilmektedir. Hastalarda depresyon, intihar ve ölüm isteği artmaktadır. Buna bağlı olarak bireylerde alkol tüketimi, sigara, uyku ilaçları ve antidepresanların kullanımında da artış olduğu belirtilmektedir.
Ortaya çıkmasında termal, mekanik, immunolojik ve kimyasal mediyatörler gibi birçok faktörün rol oynadığı kaşıntı hissi deride serbest sinir uçları ile hissedilir. Kaşıntıya neden olan etken deride duysal sinir liflerini uyarmakta(pruriceptors), oluşan uyarıların merkezi sinir sistemine afferent iletimi ve bu iletilerin merkezde değerlendirilmesi ve değerlendirilen iletilere bağlı olarak kaşınma işleminin yapılmasını kapsamaktadır. Kaşıntı reseptörleri nosiseptör denen ve dermoepidermal bileşke ve civarında yerleşim gösteren miyelinsiz, yavaş ileti hızına sahip serbest C sinir uçları şeklindedir. Bu nosiseptörler kaşıntı, ağrı, sıcak ve soğuk hissinide tanımlamaktadır. Derideki C liflerinin %20’sini oluşturan bu nöronlar, sadece deri, mukoza ve korneada bulunduğu için diğer dokularda kaşıntı hissedilmemektedir. Son zamanlarda epidermisi oluşturan keratinositlerin kendilerinin de kaşıntı reseptörü olduğu gösterilmiştir. Pozitron emisyon tekniği ile yapılan çalışmalarda, kaşıntının beyinde merkezinin sol alt primer duyusal korteks olduğu gösterilmiştir. Kaşıntı uyarısı deride başlatılabildiği gibi beyinde merkezi olarak da oluşturulabilmektedir.
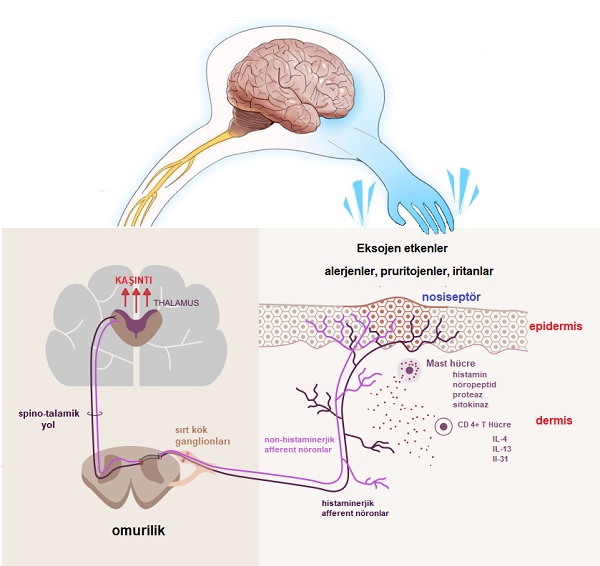
Kaşıntının oluşmasında en başta histamin, prostaglandinler, serotonin, asetilkolin, bradikinin, lökotrienler, interlökin, Toll-like reseptör, proteazlar, endovanilloidler, kannabinoidler, opioidler, nörotrofinler, sitokinler, endotelin ve substance P gibi çok sayıda mediatörler sorumlu. Son yıllarda bunlar arasına yeni reseptör sistemleri; vanilloid reseptör kanalları, proteaz aktive edici reseptörler (PAR), kannabioid, opioid ve H4rR gibi eklendi. Ve artık derinin strese cevap verebilen nöroendokrin bir organ gibi davranabildiğini biliyoruz.
Tüm branşlarda doktora başvuran hastaların en fazla ifade edilen şikayetlere bakıldığında ilk 5 sırada kaşıntının olduğunu görmekteyiz. 6 haftadan daha uzun süren kaşıntılar kronik kaşıntı-chronic prurigo-CP olarak tanımlanmakta. Her 5 kişiden birisinde yaşamları boyunca böyle bir klinik tablonun gelişebilme riski kronik kaşıntının önemini göstermekte. Kronik kaşıntı ağrı gibi kişinin yaşam kalitesini önemli ölçüde etkilemekte. Gece uyku kalitesi, duygu durumu, sosyal ilişkiller ... gibi. CP klinik olarak görülme sıklığı yaş ilerledikçe artmakta(hastaların % 60' ı 65 yaş üstü hastalar). İleri yaşlarda daha sık görülmesinde yaşlanma ile birlikte kserozis-cilt kuruluğu, nöropati, sistemik ve psikiyatrik hastalıklar riskinin artışı gibi nedenler akla gelmekte. Derinin kuruluğu ile birlikte bariyer fonksiyonunun azaması en önemli nedenler arasında yer almakta. İleri yaşlarda tansiyon ve kalp hastalıkları için kullanılan kalsiyum kanal blokerleri ve hidroklortiazidler deride kaşıntılı inflamatuar hastalıklardan sorumlu.
Kronik kaşıntıda kadın erkek oranlarının eşit olduğunu görmekteyiz. Ancak kronik kaşıntı kadınlarda psikosomatik faktörler, nöropatik semptomlar ile daha fazla artmakta ve klinik olarak kaşımaya bağlı ikincil deri lezyonları daha fazladır. Erkekelerde kornik kaşıntı ve ileri yaş birlikteliğinde sistemik hastalıklar ile birlikteliği daha fazla. Kadınların doğurganlığı düşünüldüğünde gebelik-kronik akşıntı birlikteli nedeni ile yaşamları boyunca daha fazla kronik kaşıntı yaşayabilecekleri söylenebilir.
CP genel olarak bakıldığında kaşıntıdan sorumlu iki hedef organ/sistemler olabilir derimiz ve iç organlarımızın oluşturduğu sistemler. Ancak nedeni bulmak o kadar da kolay değil. CP hastalarının % 20 sinde nedeni bulamıyoruz. Mevcut deri hastalığı kaşıntıyı bazen açıklamaya yetmeyebilir. Örneğin atopik dermatitis ve ürtikerde kaşıntı mutlaka var iken psoriasiste kaşıntı ancak hastaların % 80 inde var. Bazı sistermik hastalıklarda örneğn sirozda % 80-100 oranında kaşıntı gözlenir iken kronik böbrek yetmezliklerinde kaşıntı %25-70 düşmekte. Ancak gece CP olan genç bir hastada sistemik birliktelik şüphesi ile istenen laboratuvar çalışmasında Hodgkin tanısının konulması çok çok önemli.
Derinin inflamatura, tümoral, genetik, paraziter-enfeksiyon ve otoimmun hastalıklarının % 50 sinden kaşıntı mutlaka olmakta. Kronik kaşıntıların % 25 deri hastalıklarına bağlı gelişmekte. Cilt hastalıkları ile kronik kaşıntının bu birlikteliği nedeni ile kronik kaşıntı nedenleri eğer sınıflandırılacak ise deri lezyonlarının varlığına göre bir sınıflamanın yapılması daha doğru olacaktır.
Kronik kaşıntıda uygun bir sınıflama konunun daha iyi anlaşılmasını kolaylaştırmakta.
Deri Lezyonlarının Eşlik Etmediği Kaşıntı Durumları
Deri lezyonunun eşlik etmediği kaşıntıların sebebi genellikle görünmez deri problemleri ya da sistemik hastalıklardır. Bunların dışında bazı ilaçlar, nörojenik ve psikojenik nedenler de deri döküntüsü yapmadan kaşıntıya neden olabilir. Hastalarda deri problemleri yapmadan kaşıntıya en sık neden olan durum kserozis deri kuruluğudur. Deri hastalıklarının klinik dönemlerinde; kutanöz T hücreli lenfoma (Mikozis Fungoides), dermatitis herpetiformis, ürtiker, liken planus, fiberglass dermatiti, böcek ısırıkları, skabiyez ve nadiren büllöz pemfigoid gibi, spesifik deri belritilerinin olmadığı dönemde kaşıntı şikayeti yaşayabilmektedir.
İlaçalara Bağlı kaşıntı
Deri lezyonlarının eşlik etmediği kaşıntı ile görülebildiği gibi deri lezyonları ile karakterize ilaç reaksiyonları (kutanöz ilaç yan etkileri, ilaç erüpsiyonları) olarak da görülebilir.Deri lezyonunun eşlik etmediği ilaca bağlı kaşıntı klorokin ve opioid kullanımında olduğu gibi akut (6 haftadan kısa süren) ya da glimeprid (sülfonilüre grubu oral antidiyabetik) ve hidroksietil nişasta kullanımı sonrasındaki gibi kronik (6 haftadan uzun süren) olabilir. Ayrıca ilaçlara bağlı kaşıntı ilacın kullanımında hemen sonra ya da uzun süre sonra başlayabilir. İlaca bağlı kaşıntılar sorumlu ilacın kesilmesinden aylar sonra da devam edebilmektedir. Sadece ilaçların etken maddesi değil farmakolok formlarının hazırlanmasında kullanılan koruyucu, tadlandırıcı vb katkı maddeleride kaşıntıya neden olabilmekte.
Deri lezyonunun eşlik ettiği kaşıntılı ilaç reaksiyonları;
- makülopapüler ilaç reaksşiyonlarına bağlı deri döküntüleri
- ürtiker, ve anjionörotik ödemden
- fiksilaç erüpsiyonu
- püstüler ya da büllöz deri döküntüleri ve
- toksik epidermal nekroliz (TEN) gibi geniş birspektrumu içermektedir.
Bazı ilaçlar hepatobiliyer hastalık ve/veya kolestaza neden olarak bazıları böbrek fonksiyon bozukluğu oluşturarak, anjiotensin dönüştürücü enzim inhibitörleri (ACE-I) gibi ilaçlar ise bradikinin salınımına neden olarak kaşıntı oluşturabilmektedir. Bunların dışında bazı ilaçlar deri kuruluğu oluşturma, deride metabolik ürünlerin depolanması, fototoksisite ya da nörolojik etki mekanizması ile de kaşıntı oluşturabilir. Yine de birçok ilacın kaşıntı oluşturma mekanizması bilinmemektedir. İlaçlara bazo örnekler;
- Ağrı kesici olarak kullanılan opiatlar da histamin salınımına ya da santral sistemi aracılı mekanizma ile kaşıntıya neden olmaktadır. 4
- Klorokin de ilacın kendisi ya da metabolitlerinin mast hücrelerinden histamin ve benzer madde salınımını tetiklemesiyle deri lezyonunun eşlik etmediği akut kaşıntılara neden olabilmektedir.
- Özellikle kardiyak cerrahide sıvı replasmanı için kullanılan hidroksietil nişastanın derideki sinir hücrlerinde depolanarak uygulamadan ortalama 3-6 hafta sonra başlayıp 12-24 aya kadar sürebilen inatçı kaşıntılara neden olabildiği bildirilmiştir.
- Verapamil gibi kalsiyum kanal blokörleri deri döküntüsünün eşlik etmediği kaşıntılara neden olabilirken ilacın kullanımından aylar sonra bile başlayabilen egzematöz lezyonların eşlik ettiği kaşıntılara neden olabildiği bildirilmiştir.
- Fenitoin, topiramat ve karbamazepin gibi antiepileptikler sıklıkla deri döküntüsünün eşlik ettiği reaksiyonlara neden olsa da deri lezyonun eşlik etmediği kaşıntılara da neden olabilirler.
- Sıklıkla kaşıntı tedavisinde kullanılmasına rağmen selektif serotonin geri-alım inhibitörleri (SSRI)’nin periferik serotonin seviyesini artırarak kaşıntıya neden olabileceği bildirilmiştir.
- Tamoxifen deri kuruluğuna ya da kolestaza bağlı kaşıntı şikayetlerine neden olabilmektedir.
İlaca bağlı kaşıntıların asıl tedavisi sorumlu ilacın bırakılmasıdır ancak şüphelenilen ilacın kaşıntıya neden olup olmadığının ispatlanması için ilaca 6 hafta ara verilmesini önerilmektedir. 4
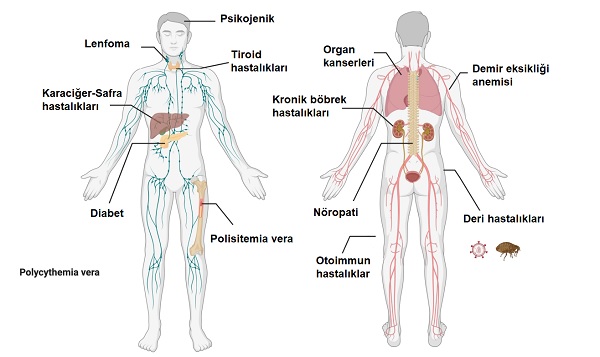
Sistemik Hastalıklara Bağlı Kaşıntılar
Sistemik hastalıklar sıklıkla kaşıntı eşiğini düşürmektedir. Özellikle kaşıntının tüm vücutta ve 6 haftadan uzun süredüğü durumlarda akla getirilmelidir. Hepatik hastalıklar, renal yetmezlik, diyabet, tiroid hastalıkları ve bazı hematolojik hastalıklar kaşıntıya neden olabilen sistemik hastalıklardandır. Ayrıca Sjögren Sendromu (SS) ve dermatomiyozit gibi romatolojik hastalıklarında jeneralize kaşıntılara neden olabileceği bildirilmiştir.
Karaciğer-Hepatik / Safra-Kolestaza Bağlı Kaşıntılar
Hepatik kaynaklı kaşıntılar özellikle safra yollarının tıkanması-kolestaz buna bağlı olarak safra tuzlarının birikimesinden kaynaklanmakta ve bu sistem hastalıklarında daha sık görülmektedir.
- primer biliyer siroz, gebeliğin intrahepatik kolestazı, kronik hepatit B ve C, ailevi intraheptik kolestaz ve Alagille Sendromu gibi karaciğer kaynaklı kolestazlar kronik kaşıntı nedenleri arasında
- primer sklerozan kolanjit ya da pankreas başı tümörü gibi karaciğer dışı hastalıklar da kronik kaşıntı nedenleri arasında yer almakta.
- kronik HCV hastalarında kaşıntıya sık rastlanmaktadır. Kronik HCV hastalarında jeneralize kaşıntı dışında kaşıntının eşlik ettiği papüllerle karakterize prurigo nodülaris tablosunun da görülebileceği unutulmamalıdır.
- birçok ilaç karaciğer hasarı olsun ya da olmasın kolestaza neden olarak kaşıntıya yol açabilmektedir.
- kolestatik kaşıntının açıkması komplekstir. Safra tuzları, lizofosfatidik asit, bilirubin, μ-opioid reseptör aktivitesinde artış gibi birliktelikler suçlanmakta. Son yılarda özellikle bilirubin artşının duyu sinirlerinde MRGPRX4 reseptörlerinin arttırdığı gösterilmiş.
- Bu tür kaşıntılarda karetlteristik kaşıntı sıklıkla el ve ayaklar ile başlaması ve sonra tüm cücutta genel olmasıdır.
Kronik Böbrek Hastalığı-BöbrekYetmezliğine Bağlı Kaşıntılar
Böbrek yetmezliklerinde hastalığa spesifik olmayan ve spesifik olan çok çeşitli deri bulguları tanımlanmış. Son dönem böbrek yetmezliği hastalarında kaşıntı şikayeti oldukça sık, diyaliz hastalarında kaşıntı % 50-90 oranında bildirilmiştir. Bu hastalarda kaşıntının mekanizması tam olarak bilinmemekle beraber deri kuruluğu (kserozis), kalsiyum-fosfor metabolizması bozuklukları (sekonder hiperparatiroidizme bağlı), dermal mast hücre sayısında ve histamin salınımında artış, alerjik reaksiyonlar, demir eksikliği anemisi, nöropati ve sinir iletimindeki bozukluklar gibi nörolojik değişiklikler, IL-2 ve 6 gibi proinflamatuar sitokin üretiminde artış, serum C-reaktif proteinde ve γ aminobutirik asit seviyesindeki artış, hipermagnezemi ve A hipervitaminozu gibi çeşitli nedenler öne sürülmüştür. Bu hastalarda sürekli yada ataklar halinde kaşıntı sıklıkla gövdede, kollar, saçlı deri ve karın bölgesinde görülmektedir.
Romotolojik hastalıklar
Romotolojik hastalıların büyük bir kımsında kaşıntı görülmekte. Örneğin dermatomyositis hastalarının % 50.8 sinde deri tutulumu ile paralel kaşıntı görülmekte.Diğer romotolojik durumlarar örnek olarak Sjögren sendromu ve sistemik lupus eritematozis verilebilir.
HIV Enfeksiyonu ile İlişkili Kaşıntı
Kaşıntı HIV enfeksiyonu taşıyan hastalarda oldukça sık rastlanmakta. HIV hastalarında kaşıntı bu hastalarda görülebilen deri kuruluğu, seboreik dermatit, eozinofilik follikülit, enfestasyonlar, prurigo nodülaris gibi deri problemlerinden kaynaklanabildiği gibi sistemik hastalıklardan, immünolojik bozukluklardan (T-helper 2 cevabının artmış olması), enfeksiyonlardan ya da kullanılan ilaçlardan da kaynaklanabilir. Deri döküntüsü bazen hastalığın ilk belirtisi olabilmekte. Pruritik papüler döküntü denilen bu durum özellikle immünsüpresyonun ilerlediği dönemlerde sık görülen kol-bacak, yüz ve gövdede kaşıntılı papüllerle karakterizedir.
Diyabet ile İlişki Kaşıntı
Diyabetik hastalarda %14.6-26.3 sıklıkla görülebilen kaşıntı tüm vücutta olabildiği gibi saçlı deri, genital bölge ya da perianal bölgeye lokalize olabilmektedir. Özellikle nedeni bilinmeyen gövde kaşıntısının diyabetli hastalarda daha sık olduğu bildirilmiştir. 65 yaş üstü bireylerde kronik kaşıntı etyolojisinin araştırıldığı bir çalışmada Tip 2 diyabet, demir eksikliğinden sonra altta yatan ikinci neden olarak bildirilmiştir. Diyabetik hastalarda görülen kaşıntının nedeni tam olarak bilinmese de deri kuruluğu, nöropatik değişiklikler, eşlik eden kandidiyazis, renal yetmezlik ve kullanılan ilaçlar gibi faktörler suçlanmaktadır. Diyabetli hastalarda saçlı deri kaşıntısı diyabeti olmayan hastalara göre anlamlı derecede daha sık olup bunun nöropatik kaynaklı olabileceği düşünülmektedir. Ayrıca diyabetik hastalarda yüzeysel mantasr enfeksiyonların sıklığının yüksek olması, nöropatiler kaşntılının ikincil gelişmesini kolaylaştırmakta.
Tiroid Hastalıklarına Bağlı Kaşıntı
Tiroid hastalıklarında hipertiroidizm ve hipotiroidizmde kaşıntı gelişebilmekte. Hipertiroidizmde deri sıcaklığının vazodilatasyona bağlı artmış olmasının kaşıntı eşiğini düşürdüğü düşünülmekte. Bunun dışında hipertiroidizmde kolestaza bağlı kaşıntı da görülebilmektedir. Hipotirodizmde ter ve sebase bez aktivitesinin azalmış olması ve epidermisde sterol sentezinin düşük olması nedeni ile görülen deri kuruluğunun kaşıntıya neden olduğu düşünülmekte. Ayrıca tiroid hastalıklarında görülen kaşıntılar otoimmün tiroid hastalıkları ile ilişkili kronik ürtikere bağlı olarak da görülebilir.
Paratiroid Hastalıklarına Bağlı Kaşıntı
primer hiperparatiroidizm nadiren kaşıntı sebebi olabilmekte, renal yetmezliğe bağlı sekonder hiperparatiroidizm üremik kaşıntıya katkıda bulunmakta.
Hematolojik Hastalıklara Bağlı Kaşıntı
Birçok hematolojik hastalık kaşıntıya neden olabilmekte.
- Polisitemia verada (PV); kaşıntı spontan olarak görülebildiği gibi çoğunlukla herhangi bir ısıdaki suya temasla ya da banyo sonrası görülebilmektedir. Akuajenik pruritus (AP) denilen bu durum PV’nin gelişmesinden yıllar önce de başlayabilmektedir. Kaşıntı özellikle gövde ve kol-bacak üst kısımlarında görülmekte. Bazı hastalar kaşınıt ile birlikte yanma, batma tarzında şikayetler de hissedebilmekte. PV’de kaşıntının platelet aktivasyonu ve salınan PGE2 ve serotonin gibi mediatörler, histamin salınımı, sinir uçlarında artmış asetilkolinesteraz aktivitesi, mast hücre degranülasyonu ve dermal mononükleer hücre ve eozinofil infiltrasyonu, demir eksikliği ve biojenik aminlerin rolü gibi faktörler ile gelişitği düdşünülmekte.
- Kaşıntı hematolojik malignensilerde sık görülen bir semptomdur. Hematolojik malignensilere bağlı kaşıntılar hastalığın tanısından yıllar önce başlayabildiği gibi hastalığın seyri sırasında da görülebilir. Bu hastalıklarda kaşıntı primer bir deri lezyonunun eşlik etmediği kaşıntıya sekonder ekskoriyasyonlar, likenifikasyon ve pigmentasyon değişiklikleri ile seyredebildiği gibi yeni başlangıçlı egzema lezyonları ya da iktiyoziform deri değişiklikleri şeklinde ortaya çıkabilir. Hodgkin Hastalığında kaşıntı sıklığı çeşitli çalışmalarda %19-20 arasında bildirilmiş olup şiddetli seyreden kaşıntı kötü prognostik gösterge olarak belirtilmektedir. Non-Hodgkin lenfoma, lösemi, multipl miyelom, paraproteinemi, Waldenström makroglobülinemi ve mastositoz gibi daha bir çok hematolojik malignensi kronik kaşıntılara neden olabilmektedir. Hematolojik malignensilerde görülen kaşıntının nedeni tam olarak bilinmemekle birlikte mast hücreleri ve histamin, lökotrien, IL-31 ve bradikinin gibi mediatörler suçlanmaktadır.
- Kaşıntı kutanöz T hücreli lenfomanın (Mikozis fungoides) sık rastlanan bir semptomu olup çok şiddetli seyredebilmektedir. Genellikle kaşıntıya deri lezyonları eşlik etmekte ve hastalığın erken döneminde sadece hafif skuamlı yamalar mevcutken ileri evrelerde lezyonlar plak ve tümör halini almaktadır. Ancak herhangi bir deri lezyonunun eşlik etmediği haftalar ya da yıllar süren jeneralize kaşıntıları olup biyopsi sonucunda mikozis fungoides tanısı alan geriatrik vakalar da bildirilmiştir.
Demir Eksikliğine Bağlı Kaşıntı
Demir eksikliği anemisi kronik kaşıntının sık nedenlerinden biri olarak bilinmektedir. Hatta bazı çalışmalar tüm vücut kaşıntılarında en sık nedeni demir eksikliği olarak tanımlamakta.
Maling Kanserlere Bağlı Kaşıntı
Nadir bir durum olsa da iyi bilinmektedir. Kronik kaşıntısı olan hastalarda malignensi oranı %2-11 arasında bulunmuştur. Yine kronik kaşıntı şikayeti olan hastaların 1 yıl içinde kansere yakalanma riski 1.63% olarak bulunmuştur. Özellikle sindriim sistemi ve hematolojik malignensilerde daha sık kaşıntı tespit edilmiştir.
- Karsinoid sendromda kaşıntıya flushing eşlik edebilmekte ancak bazı hastalarda flushing olmadan jeneralize kaşıntı görülmektedir.
- Meme kanseri ile ilişkili daha çok lokalize kaşıntılar bildirilmiş olup bunlar paraneoplastik nöropati, kutanöz metastaz ya da bilinmeyen diğer mekanizmalara bağlanmış ya da meme kanserine eşlik eden yaralara bağlı kaşıntılar şeklindedir.
- Metastatik yumuşak doku sarkomu ve metastatik meme kanserine bağlı jeneralize kaşıntı da görülebilmekte.
Maligniteler direk deriye ya da safra yollarına invaze olabilir, uzak metastazlar, tümörden salınan hormon ya da inflammatuar özellikli mediatörler, özgün paraneoplastik dermatoz sendromları, paraneoplastik bir fenomen olarak kaşıntı gelişebilir. Malignensiye bağlı kaşıntılarda serotoninin mediyatör olabileceği bildirilmiştir. Bunların dışında malignensi hastalarında radyoterapi ve kemoterapinin de kaşıntıya neden olabildiği iyi bilinmektedir. Kronik kaşıntının altta yatan olası malignensiyle ilişkisi hasta ve doktorda KAYGI uyandırmakla birlikte gereksiz yere ayrıntılı tetkikler yapılmamalıdır.
Nörojenik/Nöropatik Kaşıntı
Nörojenik kaşıntıya çoğunlukla deri lezyonu eşlik etmemekte Diyabetik polinöropati, vitamin B 12 eksikliği ve post-herpetik nevraljide olduğu gibi periferik sinir hasarına bağlı olabilirken multipl skleroz, beyin tümörleri, serebrovasküler hastalık (SVH) gibi santral sinir sistemik hastalıklara bağlı da görülebilmektedir. SVH sonrası oluşan kaşıntılar sıklıkla beyin hasarının kontralateral tarafında görülmektedir.
Beyin tümörlerine bağlı kaşıntılar karakteristik olarak burun deliklerine lokalize olup şiddetli kaşıntının ilerlemiş hastalığın göstergesi olabileceği bildirilmiştir.
Ayrıca ileri yaşlarda dejeneratif omurga hastalıkları nörojenik kaşıntı nedeni olabilir. Bu hastalarda kaşınmaya bağlı sekonder lezyonların dışında disestezi denilen yanma, batma, uyuşukluk gibi şikayetlere de rastlanabilmektedir.
Brakioradiyal pruritus; nöropatik kaşıntıya neden olabilen radikülopatilerdir. Kaşıntı en sık kolların üst dış kısımlarında olmakla beraber omuzlar, sırt, göğüs önyüzü ve boyun da tutulabilir. Kaşıntının yanında yanma, batma ve karıncalanma gibi şikayetler de olabilir. Çoğunlukla bilateral olmasına rağmen tek taraflı tutulum da görülebilir. Bu tablonun gelişiminde ultraviyole ışınları ve servikal omurga patolojileri suçlanmış olup nedeni tam olarak kesinleşmemiştir. Çoğunlukla orta yaşlı bayanlarda görülmektedir. Bu hastaların çoğunluğunda özellikle dejeneratif eklem hastalığı olmak üzere servikal omurga patolojileri saptansa da bu hastalarda kaşıntı çoğunlukla nöropatiyle ilişkilendirilmemektedir.
Notaljia parestetika; sık görülen bir hastalık olmasına rağmen tanısı gözden kaçabilmektedir. Özellikle omuzlar arasında olmak üzere sırt orta hatta tek taraflı kaşıntı ve zaman zaman kaşıntıya eşlik eden hiperpigmente yama ya da maküler amiloidoz bulguları ile karakterizedir. Kaşıntının yanında ağrı, parestezi ve dokunma duyusunda değişiklik gibi şikayetler eşlik edebilmektedir. Nedeni tam olarak bilinmemekte olup spinal sinir basısına ya da periferik sinir hasarına bağlı olduğu düşünülmektedir. Omurganın dejeneratif hastalıklarına bağlı bası ya da paraspinal kasların spazmı sonucunda spinal sinirlerin posterior bölümlerinin kutanöz dallarının hasarına ile oluştuğu görüşü kuvvet kazanmıştır. Notaljia parestetikalı hastalarda antikonvülzanların en etkili tedavi olduğunu belirtilmiştir.
Trigeminal trofik sendrom nadir bir nöropatik kaşıntı nedeni olup yüzde trigeminal sinirin periferik (postherpetik) ya da santral kaynaklı bir hasarı sonucu oluşur. Sıklıkla tek taraflı burun kenarlarında kaşıntıya bağlı ülserasyon, anestezi ve parestezi ile karakterizedir. Bu hastalar altta yatan nedenin belirlenmesi tedavi edilmesi açından nöroloğa konsülte edilmelidir.
Psikojenik Kaşıntı
Demans, şizofreni, kişilik ve anksiyete bozuklukları, parazit delüzyonu gibi psikiyatrik hastalıklar psikojenik kaşıntılara neden olabilmektedir. Bunun dışında psikiyatrik bir hastalık eşlik etmese de kişinin duygu durumunun ve stres derecesinin kaşıntının şiddetini etkilediği unutulmamalıdır. Kaşıntının psikojenik olup olmadığının değerlendirilmesi için Fransız Psikodermatoloji Grubu tarafından bazı kriterler belirlenmiştir. Buna göre 3 zorunlu kriter; deri lezyonunun eşlik etmediği lokal yada genel kaşıntının bulunması, altta yatan sistemik bir hastalığın olmaması, 6 haftadan uzun süren (kronik) kaşıntı olması olarak belirlenmiş olup bunlara ek olarak; psikolojik etkisi olabilecek bir olayla kronolojik bağlantısının olması, kaşıntının şiddetinde stresle ilişkili değişiklik olması, semptomların gece değişmesi, istirahat ve inaktif dönemlerde kaşıntının artması, kaşıntı ile ilişkili psikiyatrik bir hastalık bulunması, psikotropik ilaçlar ya da psikoterapi ile kaşıntının düzelmesi gibi 7 nedenden en 3 tanesinin varlığı gibi.
Psikolojik bozukluklar kaşıntılı ve kendine özgü deri lezyonları ile karakterize olan psikolojik faktörlerle tetiklenen bazı cilt problemlerinede neden olmakta. Liken simpleks kronikus ve prurigo nodülaris gibi .
Parazit delüzyon kişinin tıbbi olarak teşhis edilememesine rağmen yanlış ve ısrarcı şekilde parazit ya da küçük organizmalar tarafından enfekte olduğu inancıyla karakterize psikiyatrik bir hastalıktır. Özellikle demansın eşlik ettiği ya da vasküler ensefalopati veya kortikal atrofiye bağlı beyin hasarı bulunan yaşlı bireylerde görülebilmektedir. Psikiyatrist ve dermatologların işbirliği ile tedavi edilmelidir.
Deri Lezyonlarının Eşlik Ettiği Kaşıntı Durumları
Kronik kaşıntı şikayetlerine çoğunlukla deri lezyonları eşlik etmektedir. Ancak özel bir deri hastalığının bulunmadığı durumlarda da kronik kaşıntılı hastalarda sürtünme ve kaşımaya bağlı sekonder lezyonlara rastlandığı unutulmamalıdır. Dolayısıyla hastaları değerlendirirken kaşımaya sekonder bulguları primer deri lezyonlarından ayırt etmek gerekmektedir.

Atopik dermatit, nümmüler dermatit, fotodermatit, psoriasis, kontakt dermatit, ürtiker, ilaç erüpsiyonları, büllöz pemfigoid ve dermatitis herpetiformis gibi birçok deri hastalığında en sık semptom kaşıntıdır. Bunun dışında seboreik dermatit, venöz yetmezliğe bağlı staz dermatiti, Grover hastalığı, skabiyez, kandidiyazis, tinea, herpes simpleks ve herpes zoster, rubella, kızamık, impetigo gibi enfeksiyon hastalıkları, kutanöz T hücreli lenfoma, bazal hücreli karsinom, palmoplantar püstülozis, liken planus, pitriazis rubra pilaris, Darier hastalığı, Hailey-Hailey hastalığı, polimorfik ışık erüpsiyonu, dishidrotik egzema, akkiz epidermolizis büllöza, pemfigus vulgaris, dermatomiyozit, sistemik skleroz, sjögren sendromu, pedikülozis, sinek ısırıkları, rozase, mastositoz gibi hastalıklar da deri lezyonlarının gözlendiği kaşıntı şikayetlerine neden olmaktadır.
Kaşınıtya eşlik eden birden fazla çeşit lezyon da görülebilir.
Kronik kaşıntı yaşlılarda, gebelerde ve çocuklarda özellikleri, tanısdal süreci ve tedavi yaklaşımı ile ayrı değerlendirilmelidir.
Kaşınıtlı Hastaya Tanısal Yaklaşım
Tüm hastalıklarda olduğu gibi hastanın anlattıkları ve amaçlı sorularımız kronik kaşıntının tanısı, nedenlerin ve tedavinin belirlenmesinde son derece önemlidir(anamnez...). Kaşınıtının süresi, vücuttaki yerleişim yeri-yerleri, gün içerisinde kaşıntının zamanlaması, kaşıntıyı arttıran faktörler, kaşınıtının yaşamı üzerindeki etkileri, deri yüzeyinde kaşıntılı ile ilişkili yada ilişkisin döküntülerin varlığı, geçmişte bu şekilde kaşıntıların varlığı, hastanın kişisel özellikleri(meslek, sosyal konum, genel sağlık durumu, hastalıklar, ilaçlar...gibi), ailesel öykü...
- kaşıntı süresinin 6. hafta sınırı bizi kaşıntının akut ve kronik ayrımını yapmamızı sağlamakta.
- genellememekle birlikte; kaşıntının vücudun belli bir deri bölgesinde-lokal yada tüm vücut derisinde olması-genel önemlidir. Lokal yada genel kaşıntının vücuttaki dağılımı simetriside aynı oranda önemlidir. Simetrik lokal kaşıntılar sıklıkla aynı lokasyonda inflmasyonlu bir cilt hastalığı ile birlikte olmakta. asimetrik lokal kaşıntılarda ise nörolojik/pskiyatrik nedeler düşünülmelidir. Kaşıntı genel ise daha sistemik nedenler akla getirilmeli.
- kaşıntı alanında deride inflamasyonun varlığı
- Genel kaşıntının lokasyonu bazı sistemik nedenler için ip uçları taşıyabiir. Örneğin böbrek yetmezliklerinde sırt kalça ve bacaklarda kaşıntı olurken kaeraciğer-safra problemlerinde el ve ayaklarda kaşıntı olmakta. Dış genital alan kaşıntısı kadınlarda sıklıkla demir eksikliği kaynaklı olabilir gibi.
- genel kaşıntının gün çerisinde sürekli yada aralıklı olması özelliğide son derece önemlidir. Bu kaşınıtlar intermitant kaşıntılar olarak tanımlanmakta. Sıklıkla ürtikerde görülmekte. Sürekli kaşıntlar ise sistemik kaynaklıdır; böbrek ve karaciğer hastalıkları ve malinniteler gibi.
- kaşınıtının maksimum ve minumum zamanları önemli; akşamları artan kronik kaşıntıya terleme, ateş, kilo kaybı eklenmeiş i,se akla lenfomalar getiliebilir. Kaşınıtının mevsimler ile ilişkisi önemli. Kışın artan kaşıntılarda kiş deri egzamaları akla getirilebilir.
- kaşıntıyı tetikleyen arttıran nedenler iyi sorgulanmalıdır. çevresel koşullar, sıcak-soğuk, su teması, egzersiz vb
- ailesel ve sosyal çevresinde kaşıntının varlığı ve klinik özellikleri mutlaka sorgulanmalıdır.
- hasta bayan ise gebelik mutlaka sorgulanmalı
- hastada B semptomları olarak tanımlanan ateş, gece terlemesi ve son 6 ayda istemsiz kilonon % 10 nundan fazlasının kaybı sorgulanmalıdır.
- kaşınıtı alanında yanma, ağrı, duyu azalması-kaybı ve sıcak intoleransı sorgulanmalı.
- hastanın sosyal alışkanlıkları, sosyal kimlik iyi sorghulanmalı; HIV ve HBC enfeksiyon bulaşma riski, meslek, ilaç/madde kullanımı ...vb
- hastadan geçmiş sağlık problemlerine ve ilaç kullanımına dönük iyi sorgu alınmalıdır. Atopi öyküsü, sırt ve bel ağrısı ... vb
- seyahat sıklığı ve seyahat yerleri sorgulanmalı.
Kronik Kaşıntıda Tedavi
Tedaviyi planlarken hastanın bilişsel ve fiziksel fonksiyon kapasitesi iyi değerlendirilmeli, eşlik eden sistemik hastalıklar gözönünde bulundurulmalı ve hastaların kullandığı diğer ilaçlar etkileşimleri ve verilecek olan tedavilerin yan etkileri önceden değerlendirilmelidir.
Öncelikle hasta eğitimi son derece önemli, kaşıma hareketinin deride inflamasyon cevabına buda kaşıntıya neden olduğu ve bu kısır döngüyü yenmek için mümkün oldukça kaşıma hareketinden kaçınmaları gerektiği anlatılmalıdır.
Kronik kaşıntının önemli bir kısmında altta yatan neden kserozistir. Kserozis bulguları muayene sırasında farkedilemese bile hastada deri kuruluğuna yönelik önlemler alınmalıdır. Kserozis önlemleri ve derinin nemlendirilmesi deri bariyer sisteminin güçlenmesi ile egzematöz deri şikayetlerine bağlı kaşıntılı durumlarıda azaltabilmekte. Bu nedenle özellikle çocuk ve yaşlıllarda kronik kaşıntıda tedavinin en önemli basamaklarından biri nemlendiriciler ve bariyer onarıcı kremlerdir. Bu amaçla kullanılan tüm nemlendirici ürünler deriden su kaybını azaltarak ve deriye irritan maddelerin geçişini engelleyerek kaşıntıyı yatıştırmaktadır. Düzenli olarak ve özellikle banyo sonrası, tercihen düşük ph’ ya sahip nemlendiriciler ve bariyer onarıcılar kullanılmalıdır. Düşük ph’ya sahip krem ve nemlendiricilerin derideki asiditeyi idame ettirmelerinin dışında proteaz aktvitesini baskılayarak kaşıntı semptomlarını azalttıkları düşünülmektedir.
Tırnaklar kaşıntıya sekonder komplikasyonları azaltmak için kısa tutulmalı, kışın ortam nemlendiriciler yazın ise klima kullanılmalı, banyo süresi kısa tutulmalı ve deri kuruluğunu önlemek için sıcak su yerine ılık su hatta soğuk duşlar tercih edilmeli, alkol ve yüksek ph içerikli temizleyiciler ve topikal ajanlardan kaçınılmalıdır. Soğuk ve sıcak ortamın kaşıntı hissini artırdığı unutulmamalı. Ayrıca ince bol giysiler giymek ve tahriş edici kumaşlardan yapılmış kıyafetlerden uzak durmak kaşıntı hissini azaltmaktadır.
Atopik dermtatitiste kullanılan yulaf ezmesi içeren ılık su ve küvet banyolarının hastayı kaşıntı konusunda rahatlattıcı olduğunu biliyoruz.
Kronik kaşıntıda sık tekrarladığımız bir bilgi nemlendirici kullanımı. % 5-10 üre, % 20 gliserol, % 20 propilen glikol, % 1.5-5 laktik asit içeren nemlendiriciler derinin bariyer fonksiyonunun tekrar sağlanması, deri su kaybının önlenmesi, deri kuruluğunun azaltılması ve en önemlisi kaşınırının baskılanması için kulanılabilir. Ayrıca propilen glikol ve laktik asitin antibakteriyal özellikleri kaşıntı sonrası sekonder enfeksiyonlara karşı koruyucu olacaktır. Bu amaçla banyo suyunda düşük konsantrasyonlarda potasyum permanganat kullanılabilir.
Kronik kaşınıtıda diğer önemli bir adım kaşıntıya neden olduğu düşünülen hastalıkların yani altta yatan nedenin düzeltilmesidir. Ancak kronik kaşıntıda her zaman altta yatan nedenin bulunması düşünüldüğü kadar kolay ommakta bazen hastalara semptomatik tedavi verilmesi gerekebilmektedir.
Genel bir bakış açısıyla kaşıntıda tedavi; topikal tedaviler, oral antihistaminikler ve fototerapi gibi yardımcı yöntemler olarak düşünülmeli. Nörojenik/nöropatik kaşıntılarda antiepileptikler, opioid reseptör antagonistleri ve antidepresanlar düşünülebilir.
Topikal Tedaviler
Kortikosteroidler
Kortikosteroidlerin kaşıntıyı direkt önleyici/baskılayıcı bir etkinliklerinin olmamasına karşın özellikle yüksek potentli kortikosteroid toikaller antiinflamatuar etkileri ile kaşıntıda kullanılmakta. Ancak yüksek potent steroidler ve uzub süreli kullanımları ile deride atrofi, telenjiektazi gibi lokal yan etkileri ve sistemikemilim ile ciddi riskleri olabileceği unutulmamalıdır.
İmmünmodülatuarlar
Takrolimus ve pimekrolimus kaşıntılı hastalıklarda kullanılan topikal kalsinörin inhibitörleridir. T hücrelerinden proinflamatuar sitokin salınımını engelleyerek anti-inflamatuar etki gösterirler. Bunun dışında duyusal sinir uçlarından nöropeptid salınımına ve mast hücre degranülasyonuna neden olurlar. Son yıllarda antipruritik özelliklerinin miyelinsiz sinir uçlarına direkt etkileri ile de ortaya çıkabileceği düşünülmektedir. Sinir uçlarındaki reseptörlere bağlanma sonrası desenstizasyon gelişmekte ve duyusal sinir uyarısı inhibe olmaktadır. Bu gözlemlerin ilk zamanlarda yaşanan yanma ve batma hissi ardından gelişen antipruritik etkiyi açıkladığı savunulmaktadır. Topikal kalsinörin inhibitörleri kortikosteroidlerde olan yan etki risklerinin olmaması nedeni ile iyi bir tedavi seçeneği olarak düşünülebilir.
Mentol
Mentol bitkisel kaynaklı bir siklik terpen alkolü olup %1-3 konsantrasyonda topikal antipruritik olarak kullanılmaktadır. TRPM8 reseptörü aracılığı ile deride serinleme hissine ve kaşıntının azalmasına yardımcı olmaktadır. Mentolün antipruritik etki mekanizması tam olarak bilinmese de A-delta sinir uçlarını ve k-opioid reseptörlerini aktive ettiği düşünülmektedir. Yan etki profili düşük olduğundan güvenle kullanılabilecek bir seçenektir.
Lokal Anestetikler
Hazır yada majestiral lidokain/prilokain içeren lokal anestetik karışımların kaşıntıda etkili olduğu ve dirençli kaşıntılarda kullanılabileceği öne sürülmüştür. %1’ lik pramokain loak anesetzik olarak tek başına yada fenilefrin ile kaşıntıda kullanılmakta.
% 3 polidokanol %5 üre içeren karışımlar atopik dermatit, kontakt egzema ve sedef hastalarında kaşıntıyı anlamlı derecede azalttığı gösterilmiş olup hastaların az bir kısmında acıma, kaşıntı ve irritasyon gibi yan etkiler tespit edilmiştir.
Topikal Kapsaisin; ağrı ve kaşıntı uyarısının iletiminde önemli rolü olan TRPV1 reseptörünü aktive ettiği gösterilmiştir. Özellikle geriatrik bireylerde sık görülen postherpetik nevralji, brakioradial pruritus ya da notaljia parestetika gibi nöropatik kaşıntılarda etkili bulunmuştur. Ancak halen daha dataylı çalışmalar ihtiyaç duyulmakta. Topikal kapsaisinin uygulama bölgesinde şiddetli geçici bir yanma hissi uyandırması uygulamasında uyum sorunu yaratabilmektedir.
Topikal kannabinoidler
Deride duyusal sinir uçlarındaki CB1 ve CB2 reseptörlerine bağlanarak antipruritik etki göstermektedirler. Çeşitli çalışmalarda N-palmitol-etanolamin (PEA)’ nin hemodiyaliz, atopik dermatit ve diğer nedenlerle oluşan kronik kaşıntıda etkili olduğu bildirilmiştir.
Topikal Antihistaminikler
Yaygın kullanılmakla birlikte doksepin hariç difenhidramin gibi topikal histaminiklerin kaşıntıyı gidermedeki etkinliği ile ilgili yeterli kanıt olmadığı belirtilmiştir. Bunların allerjik ya da fotoallerjik kontakt dermatite neden olabildiği bilindiğinden atopik dermatit gibi hastalıklardaki kaşıntılarda ve yaşlılarda görülen idiyopatik kaşıntılarda kullanılması önerilmemektedir.
Doksepin
bir trisiklik antidepresan ve potent H1 ve H2 reseptör antagonisti olan doksepinin topikal formu atopik dermatit, liken simpleks kronikus, kontakt dermatit ve nümmüler dermatite bağlı kaşıntıların giderilmesinde anlamlı derecede etkili bulunmuştur. Topikal doksepin kullanımının lokalize yanma, kontakt dermatit ve uyuşukluk gibi yan etkilere neden olabildiği bildirilmiştir. Bu nedenle yaşlı ve çocuklarda dikkatli kullanılması gerekmektedir.
Topikal Salisilik Asit
siklooksijenaz inhibitörü olan topikal salisilik asidin liken simpleks kronikusa bağlı kaşıntının tedavisinde etkili olduğu bildirilmiştir. İnsanlarda serotonin aracılı kaşıntıda da etkili olabileceği öne sürülmüştür. Topikal salisilatların antipruritik etkilerinin prostaniodler üzerindeki inhibitör etkilerine bağlı olduğu düşünülmekte. Ayrıca salisilik asit keratolitik özelliğinden dolayı kaşımaya sekonder deri kalınlaşmasını da azaltmaktadır.
Topikal Strontium
%4 topikal strontium kaşıntı tedavisinde etkili olduğu bildirilmiştir.
Sistemik Tedaviler
Sistemik Antihistaminikler
Histamin mast hücrelerinden ve bazofillerden salınan ve özellikle H1 reseptörlerine (H1R) bağlanarak kaşıntı uyarısını oluşturan bir mediatördür. Kaşıntı uyarısının oluşmasında H2R’lerinin rolü minimal iken son yıllarda H4R’lerinin kaşıntı uyarısını oluşturmada önemli rolü olduğu gösterilmiştir. Bu bulguların kaşıntının neden H1R antagonisti antihistaminiklerle etkin şekilde baskılanamadığını kısmi olarak açıkladığı düşünülmektedir. Ayrıca son yıllarda kaşıntıyı oluşturan histamin dışında bir çok mediatör ve histamine bağlı olmayan birçok kaşıntı yolağı tarif edilmiştir. Bu durum kaşıntı = antihistamin anlamına gelmemesi gerektiğini göstermekte.
Kronik kaşıntılarda yüksek doz sistemik antihistaminiklerin etkili olduğu gösterilmiştir. Bununla beraber sistemik antihistaminiklerin topikal antiinflamatuar ve deri bariyerini onarmaya yönelik tedaviler ile kombine kullanılmalıdır.
Sistemik antihistaminikleri yüksek doz kullanırken oluşabilecek yan etkilere dikkat etmek gerekmekte. Difenhidramin ve klorfeniramin gibi birinci jenerasyon sistemik antihistaminikler kan beyin bariyerini geçebildiğinden bu ilaçların konfüzyon, sedasyon ve bilişsel fonksiyonlarda azalma gibi yan etkileri bulunmakta. Ayrıca muskarinik, α-adrenerjik ve serotoinin reseptörlerinde de blokaj yaptıklarından taşikardi, aritmi, ağız ve göz kuruluğu, idrar retansiyonu, postüral hipotansiyon, midriazis ve konstipasyon gibi yan etkilere yol açabilirler. Bu medemle yaşlı ve sistemik hastalıkları olan ilaç kulanan kişilerde dikkatli kullanılmalıdır.
Setirizin, ebastin, levosetirizin, desloratadin ve loratadin gibi ikinci jenerasyon antihistaminiklerin santral sinir sistemi ve kardiyak yan etki profilleri açısından daha güvenilir ilaçlardır. Sedasyon riski feksofenadinde en düşük olup setirizinde biraz daha belirgindir.
Kronik kaşıntı tedavisinde sabah nonsedatif sistemik antihistaminikler başlayıp kaşıntıda cevaba göre doz artırılabilir ve ikinci aşama olarak günün ilerleyen saatlerinde sedatif antihistaminikler.
Doksepin bir trisiklik antidepresan olup antihistaminik, antiadrenerjik ve antiserotoninerjik etkileri bulunmaktadır. Kronik kaşıntıda 10 mg gece dozu olarak başlanıp tedaviye cevaba ve sedasyon yan etkilerinin takibine göre üç gecede bir 10 mg doz artırılarak kullanılmaktadır.
Antidepresanlar; kaşıntı tedavisindeki mekanizmaları tam olarak bilinmemekle birlikte serotonin ve norepi nefrin gibi nörotransmiterlerin geri alımının inhibe edilmesinin merkezi sinir sisteminde kaşıntı algısını azalttığı düşünülmektedir.
Selektif Serotonin Geri-alım İnhibitörleri (SSRI); son yıllarda yapılan çalışmalar SSRI’ ların kaşıntı tedavisinde etkin şekilde kullanılabileceğine işaret etmektedir.
Serotonin-Norepinefrin (Noradrenealin) Geri-alım İnhibitörleri (SNRI); Hodgkin hastalığı, kolestaz, kronik renal yetmezlik, kutanöz T hücreli lenfoma, intratekal morfin uygulaması ve kutanöz metastazlara bağlı kaşıntılar dışında kronik gece kaşıntısında kullanılabilmektedir.
Trisiklik Antidepresanlar; amitriptilin, doksepin ve trimipramin gibi trisiklik antidepresanların kaşıntıyı gidermedeki mekanizması tam olarak bilinmese de santral kaşıntı iletimini etkiledikleri ve noradrenalin ve serotonin gibi nörotransmiterlerin geri-alımını inhibe ederek kaşıntı hissini azalttıkları düşünülmektedir.
Serotonin-Reseptor Antagonistleri; bunlar serotonin ve histamin seviyesini azaltmaktadır. Bu mekanizma kaşıntı tedavisinde kullanılmakta olan SSRI, SNRI ve trisiklik antidepresanlar gibi ilaçların etkisi ile çakışmakla birlikte serotonin reseptör antagonistlerinin de kaşıntı tedavisinde yeri bilinmektedir. Kanıta dayalı veriler olmamakla birlikte kolestaz ve üremiye bağlı kaşıntıda kullanılmaktadır.
Opioid Agonistler ve Antagonistleri, santral sinir sisteminde μ-(mü) opiod reseptörlerinin aktive edilmesi kaşıntıya neden olmakta buna karşın κ- (kappa) reseptörlerinin aktive edilmesi kaşıntıyı engellemektedir. Bu bulgulardan yola çıkarak kaşıntı tedavisinde μ-antagonistleri ve κ- agonistlerinin kullanılabileceği düşünülmüştür.
Nöroleptikler; gabapentin ve pregabalin bir nörotransmiter olan gamma-amino bütirik asitin (GABA) yapısal analogları olup santral kaşıntı yolağında nöronal iletimi inhibe ederek kaşıntı semptomlarını azalttıkları düşünülmektedir. Nöroleptikler brakioradiyal kaşıntı, postherpetik nevralji ve notaljia parestetika gibi nöropatik kaşıntılarda da kullanılmaktadır.
Talidomid; immünmodülatuar etkili bir ilaç olup antipruritik etkisinin TNF-α inhibisyonuna ya da santral veya periferik sinirlerdeki depresan etkisine bağlı olduğu düşünülmektedir.
Selektif Nörokinin 1 Reseptör Antagonisti; bulantılarda kullanılan aprepitantın substance P’nin derideki nörokinin-1 (NK-1) reseptörüne bağlanarak kaşıntı oluşturmasını engellediği ve dirençli kaşıntılarda etkili olduğu keşfedilmiştir.
Fototerapi
Psoralen-ultraviyole A (PUVA) ve darbant-UVB (dbUVB) gibi fototerapiler senelerdir dermatolojik hastalıkların tedavisinde etkili bir şekilde kullanılmakta olup çeşitli mekanizmalarla kaşıntıyı azalttıkları düşünülmektedir. UVB fototerapisi deriyi infiltre etmiş mast hücrelerinde apoptozu indüklemekte ve hem T helper1 (Th1) aracılı hem de Th-2 aracılı immün reaksiyonları baskılamaktadır. UVB kornik kaşıntıda bu amaçlar aile kullanılmakta. Fototerapi ilaç etkileşiminin ve tedaviye uyum probleminin olmaması nedeniyle sistemik hastalıkları olan, sistemik iaslç kulanan kişilerde uygulanabilecek bir yöntemdir. Uzun dönemde özellikle açık tenlilerde deri kanseri riski unutulmamalıdır.
Psikoterapi
Psikoterapi kronik kaşıntıdaki yeri için geniş çalışmalara ihtiyaç olmakla birlikte ilaç tedavisini destekleyebilmektedir. Ayrıca hasta eğitimi yanısıra davranışcı bilişsel tedaviler kaşıntı sıklığını azaltabilmektedir. Davranışçı tedaviler psikojenik kaşıntılarda da etkili olabilmektedir. Kronik kaşıntısı olup eşlik eden depresyonu ya da diğer psikiyatrik hastalıkları bulunan hastaların psikoterapiden fayda görebileceği düşünülmektedir. Bunların dışında psikolojik tedaviler atopik dermatite bağlı ve HIV ile ilişkili kaşıntılarda etkili olabilmektedir.




