- Gösterim: 38457
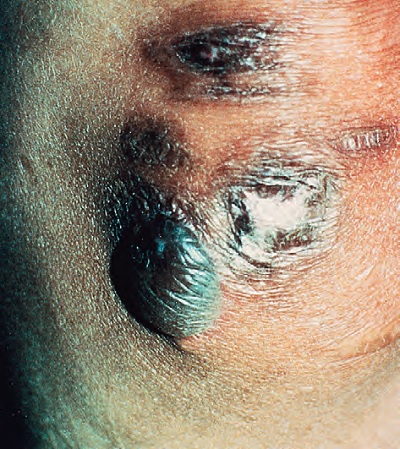
Lepra, başlıca deri, sinir sistemi, göz ve testisleri tutabilen, uzun klinik seyirli bir hastalıktır.
Hastalığın etkeni, M. leprae ve M. lepromatozis'ten oluşan Mycobacterium leprae kompleksinin aside dirençli basillerinden (ARB) kaynaklanır.
Bakteriler:
-
Yavaş çoğalırlar.
-
İdeal olarak ila arasındaki sıcaklıklarda büyürler.
-
Zorunlu hücre içi organizmalardır ve kültür ortamında çoğaltılamazlar.
Mikroorganizma vücuda girdikten sonra belirtiler hemen ortaya çıkmaz. Kuluçka süresi:
-
Az basilli olgularda ortalama 5 yıl.
-
Çok basilli olgularda ise 10 yıldır (genel ortalama 2-20 yıl).
Kuluçka süresinin değişken ve uzun olması tanı koymayı güçleştirmektedir.
Bulaşma Yolları ve Rezervuarlar
Hastalık, tedavi edilmemiş çok basilli hastalarla (çok basilli klinik formlar az basilli formlara göre daha bulaştırıcıdır) uzun süreli ve yakın temasta bulunulmasıyla bulaşır. Bulaşma, damlacık veya deriden temas yoluyla gerçekleşir. Bunun dışında dövme gibi deri bütünlüğünün bozulması koşullarıyla da bulaşabildiği bildirilmiştir.
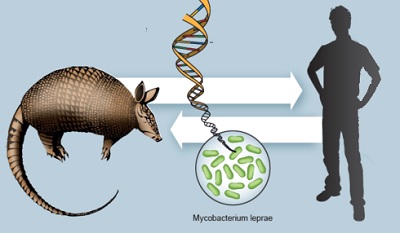
İnsanlar dışında iki hayvan türünün de rolü vardır:
-
Güney Amerika'da yaşayan Armadillo'ya bulaşmakta ve bu hayvanda hastalık oluşturmadan insanlara bulaşmasına neden olmaktadır.
-
M. lepromatozis, İskoçya ve Britanya Adaları'ndaki kızıl sincaplarda tanımlanmıştır.
Bulaşma mekanizması, konağın bulaşıcılığına ve temasın yakınlığına, sıklığına ve süresine bağlıdır. Üst solunum yolu salgıları, bulaşmanın en yaygın yoludur. Ayrıca cilt kontaminasyonu yoluyla dikey bulaşma da olmaktadır.
Lepra hastalığının görülme sıklığı günümüzde azalmış olmakla beraber, bazı ülkelerde halen önemli bir bir halk sağlığı sorunudur. Dünya Sağlık Örgütü (WHO) verilerine göre, halen tüm dünyada 11 milyona yakın lepra olgusu bulunmakta olup, bunların çoğunluğu Güney ve Güneydoğu Asya, Afrika ve Latin Amerika'dadır.
Etkin ilaçların kullanımı ile yıllık yeni hastaların görülme sıklığı %85 kadar azalmış ve lepra 98 ülkede elimine edilmiştir. Ancak, yılda – civarında olduğu tahmin edilen yeni olguların sayısı halen devam etmektedir.
Türkiye'deki Durum
Ülkemizde lepra önemli bir sağlık sorunu olmamakla birlikte tarih boyunca hep var olmuştur. Ülkemizde en büyüğü Elazığ'da, diğerleri İstanbul ve Ankara'da olmak üzere yataklı üç merkez hizmet vermektedir. Ülkemizde yılı itibarıyla 'si kadın olmak üzere hasta olduğu bilinmektedir ().
Demografik Özellikler ve Risk Faktörleri
-
Cinsiyet: Erkeklerde kadınlardan kat fazla görülmektedir. Kadınlarda gebelik sırasında ve sonrasında hastalığın aktif hale geçebildiği gösterilmiştir.
-
Yaş: Hastalığın daha sık görüldüğü ülkelerde görülme sıklığı yaştan önce olabilmektedir. Tüm yaş gruplarında görülür.
Bir kişinin cüzzam hastalığına yakalanma riski değişkendir ve çoklu faktörler ile ilişkilidir. Bunlar arasında:
-
Yakın zamanda lepra teşhisi konulmuş bir hastayla yakın temas (özellikle lepromatöz lepra/multibasiller lepra tanısı alan).
-
Armadillolara maruz kalma.
-
ila yaş döneminde basillere maruz kalma.
-
İmmün baskılama ve immün yetmezlik.
-
Genetik yatkınlık.
Lepra'nın (Cüzzam) Tanısı
Lepra şüphesi olan hastalarda tanı için deri ve burun sıvılarından örnekler alınır; deri yayması ve deri biyopsisi yapılır.
Örnekleme ve Basil Tespiti
-
M. leprae etkeni derecede daha rahat çoğalabildiği için vücutta daha soğuk alanları tercih eder. Bu nedenle lepra tanısı için doku örnekleri alınırken çoğunlukla kulak memesi, diz ve dirsekteki lezyonlar tercih edilmektedir.
-
Deri örneklerinde basilin gözlenmesi lepranın çok basilli lepra (multibasiller) formu olduğu anlamına gelir.
-
En az 5 alandan alınan deri örneklerinde basilin gözlenmemesi ise az basilli lepra (pawsibasiller) formu olduğu anlamına gelmektedir.
Laboratuvar Yöntemleri
-
PCR (Polimeraz Zincir Reaksiyonu) testi ile M. lepra basilleri hastalıklı deri bölgesi ve burun sıvılarında saptanabilmektedir.
-
Lepra tanısında, M. lepra antijenlerine (PGL-1 gibi) karşı gelişen antikorların kanda saptanması ve hastalıklı dokularda PCR çalışmaları yapılmaktadır.
-
Lepra hastalığında eskiden kullanılan lepromin deri testi artık kullanılmamaktadır.
-
M. lepra'ya karşı yapılan T lenfosit interferon (IFN)- yapımının ölçülmesi ise, özellikle az basilli lepra'nın tanısında kullanılmaktadır.
Klinik Şüphe ve Belirtiler
Lepra teşhisindeki en büyük zorluklardan biri, özellikle lepranın son derece nadir olduğu gelişmiş ülkelerde bu hastalığın ayırt edici tanıya dahil edilmemesidir. Bu nedenle, cüzzamın görüldüğü bir ülkeye seyahat öyküsü veya kapsamlı bir anamnez (öykü) almak son derece önemlidir.
Aşağıdaki ana belirtilerden herhangi 1'i ortaya çıktığında cüzzamdan güçlü bir şekilde şüphelenilmelidir:
-
Soluk (hipopigmente) veya kırmızımsı bir deri parçasında kesin bir duyu hissi kaybı.
-
Çevre kasların zayıflığı ile birlikte kalınlaşmış veya genişlemiş bir periferik sinir.
-
Lezyon deri testinde basil varlığı.
Lepra Hastalığının Sınıflandırması ve Klinik Formları
Leprada klinik tablo geniş ölçüde değişkenlik gösterir; bu durum, kişinin enfeksiyona karşı verdiği immünolojik cevaba bağlıdır. Başlıca deri, periferik sinir sistemi ve retiküloendotelyal sistem tutulur. Ancak üst solunum yolu, kemikler ve eklemler, gözler, testisler ve adrenal bezler gibi sistemler de etkilenebilir.
M. leprae ile karşılaşıldığında, bireylerin büyük bir çoğunluğunda kendiliğinden iyileşme olmaktadır.
Başlangıç Evresi: İndeterminate Lepra
Eğer basil ile temas sonrası hastalık gelişecek ise, klinik olarak başlangıç lezyonu hipopigmente yama tarzında bir döküntüdür. Bu lezyonda hafif duyma hissi azalması gözlenir. Bu evreye "İndeterminate Lepra" denilmektedir. Bu lezyonlar sıklıkla hemen sonrasında i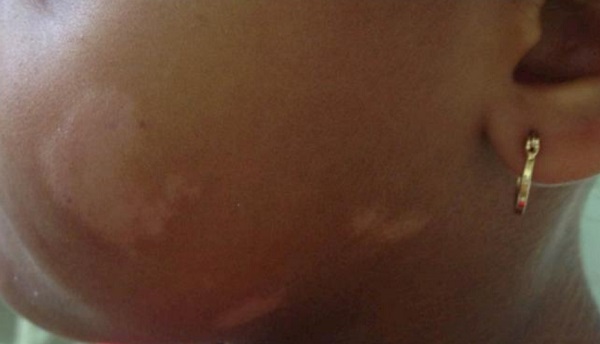 yileşir ya da lepranın diğer formlarına dönüşür.
yileşir ya da lepranın diğer formlarına dönüşür.
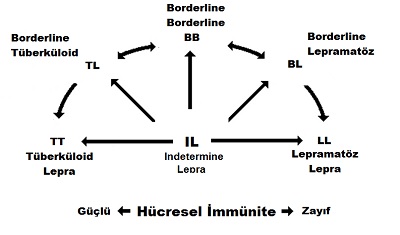
İki Ana Form ve Spektrum (Grubun İki Ucu)
Lepranın aslında iki ana formu vardır: Tüberküloid (TT) ve Lepramatöz (LL) formları.
Önemli Not: Geleneksel olarak hastada gelişen lepra formu ileride kesinlikle değişmez ve hangi formda başladı ise öyle devam eder şeklinde düşünülse de, güncel bilimsel literatür bu iki uç arasında bir spektrum olduğunu ve bazen formlar arasında geçişin olabileceğini göstermektedir. Ancak metninize sadık kalarak, hastalığı iki uçlu bir spektrum olarak ele alabiliriz:
-
Tüberküloid Form (TT):
-
Hastanın savunma sistemi ve bunun hücresel savunma bölümü basillere karşı oldukça güçlüdür.
-
Bu nedenle TT'de 5'ten daha az, hatta sıklıkla sadece bir lezyon görülür.
-
Lezyonlarda basil sayısı çok azdır.
-
TT'li hastalar genellikle birkaç yıl içerisinde kendiliğinden iyileşir.
-
-
Lepramatöz Form (LL):
-
Hastanın savunma sistemi ve bunun hücresel savunma bölümü daha sınırlıdır (basillere karşı yetersizdir).
-
Bu nedenle LL'de lezyon sayısı daha fazladır ve lezyonlarda daha fazla basil görülmektedir.
-
Aradaki Formlar (Borderline Spektrumu)
TT ve LL arasında diğer klinik formlar yer almaktadır:
-
Borderline Tüberküloid (BT): Hastanın hücresel savunma sisteminin basillere karşı direnci TT'ye yakındır.
-
Borderline Lepramatöz (BL): Hastanın hücresel savunma sisteminin basillere karşı direnci azdır ve LL'ye yakındır.
-
Borderline Borderline (BB): TT ile LL'nin tam ortasında yer alır. BB kliniği zamanla TT ya da LL formuna kayabilir.
Nöral Lepra (Sinir Tutulumu)
Lepra, cilt belirtileri vermeden sadece sinirleri etkileyebilir. Bu nöral lepra formu, başlangıç, tüberküloid ya da lepramatöz olarak sınıflandırılmaktadır. Özellikle Nepal ve Hindistan'da bu klinik form sıklıkla görülür.
Bu hastalarda en erken belirtiler duyu hissinin kaybıdır. El ve ayaklarda hafif dokunma duyusu ve ısı duyusu azalması gözlenir.
-
Lepranın kliniği sırasında sinir dokularının tutulması ile sinirlerde kalınlaşma olmakta ve bu tutulum alanında deride duysal his azalmaktadır.
-
Sinirlerde kalınlaşma, çok basilli leprada %90, az basilli leprada ise %75-85 oranında gözlenmektedir.
-
%70 oranında sinir tutulumu ile deride duysal his azalmakta, hatta kaybolmaktadır.
Erken Dönem ve Başlangıç Lepra
Lepra hastalığı, sinsi başlayan bir hastalıktır. Başlangıç belirtileri hastalığa spesifik değildir. Bu nedenle, hastalığın yaygın olduğu yerler dışında şüphelenilmesi oldukça zordur.
Başlangıç Belirtileri
-
Genellikle hastalık başlangıç belirtisi, hastaların %90'ında daha deri belirtileri ortaya çıkmadan bu alanlarda hissedilen uyuşukluktur. Deri belirtileri gelişene kadar yıllar geçebilmektedir.
-
Hastalık alanındaki erken duyu problemleri, ısı ve dokunma hissinin azalmasıdır. Bu, sıklıkla el ve ayaklarda görülmektedir.
İlk Deri Lezyonu
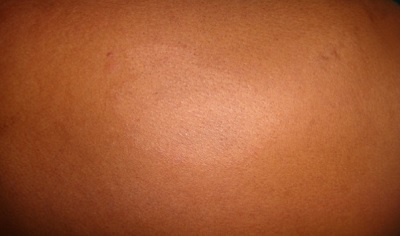
-
İlk çıkan deri lezyonu sıklıkla bir tane, sınırları belirgin hipopigmente (soluk) maküler lezyon şeklindedir.
-
Daha az sıklıkla bu makül hafif kırmızı (eritemli) olabilir.
-
Bunlar sıklıkla yanakta, kolların üst kısmında, bacakların üst kısmında ve kalçada görülmektedir.
Klinik Gidişat
-
Bu lezyonun muayenesinde sinirsel duyu belirtileri normal ya da hafif değişmiş olabilir.
-
Periferik sinirler kalınlaşmıştır.
-
Bu dönemde lezyonda basil az sayıda ya da yoktur.
Bu dönem sonrasında klinik tablo; Tüberküloid (TT), Lepramatöz (LL) ya da Borderline Borderline (BB) forma dönebilmekte ya da diğer formlara dönüşmeden kendiliğinden iyileşebilmektedir.
Tüberküloid Lepra (TT)
Tüberküloid lepra, hastanın bağışıklık sisteminin basillere karşı güçlü bir hücresel yanıt verdiği lepra formudur.
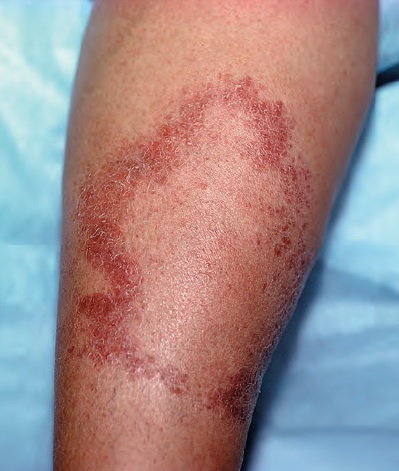
Klinik ve Lezyon Özellikleri
-
Bu klinik formda lezyonlar tek ya da 5'ten az sayıdadır ve vücutta asimetrik yerleşim gösterir.
-
Lezyonlar hipopigmente (soluk) ya da eritemli (kırmızı) olabilir, sulantılı değildir ve hafif kepekli bir yüzeye sahiptir.
-
Lezyonların üzerinde kıl dökülmesi (alopesi) gözlenir.
-
Muayene edildiğinde lezyonda hafif bir sertlik (endürasyon) ve nörolojik belirtiler de gözlenmektedir.
Yerleşim ve Duyu Kaybı
-
Lezyonlar sıklıkla yüz, kollar ve gövdede görülür.
-
Saçlı deri, koltuk altı, kasık ve kalçada görülmez.
-
TT lezyonlarında his kaybı ya da nadiren duyu hissi artışı (hiperestezi), ve terleme yokluğu (anhidroz) gözlenmektedir.
Sinir Tutulumu ve Motor Etkiler
-
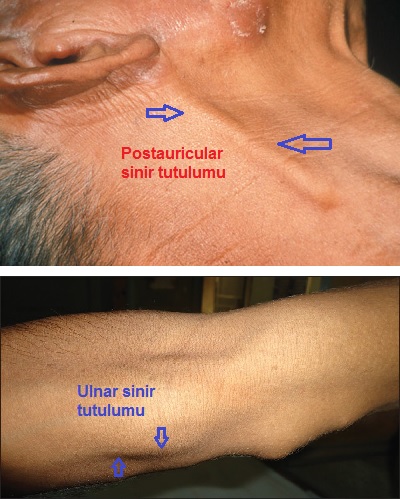
Lezyonun üst kısmında sinirler kalınlaşmış ve gergindir.
-
Sinir tutulumu, TT formunda erken ve belirgin olarak gözlenmektedir.
-
Özellikle kulak arkasında seyreden "büyük kulak siniri" (greater auricular nerve) ve dizin dış kısmında seyreden "peroneal sinir" (peroneal nerve) belirgin olarak kalınlaşmıştır.
-
Bu sinirlerin erken etkilenmesi, TT'de kas kayıplarının daha erken ortaya çıkmasına neden olmaktadır.
Sinir hasarının yol açtığı motor kayıplar şunlardır:
-
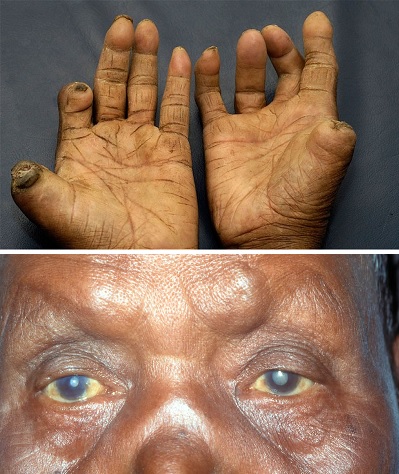
Özellikle el kaslarının zayıflaması ve atrofiye gitmesi.
-
Elin tenar ve hipotenar yüzeylerinin belirginleşmesi.
-
Parmaklarda kontraktürler.
-
Yüz kaslarında paraliziler (felçler).
-
Ayak düşmesi (foot drop).
-
Yüz sinirinin etkilenmesi, özellikle dramatik olarak görme problemlerine hatta görmenin tam kaybına neden olmaktadır.
Prognoz
Bu süreçlerin gelişimi oldukça yavaş ve yıllar almaktadır. Sonrasında lezyonlar 3 yıl içerisinde kendiliğinden ya da tedavi ile yerlerinde hiperpigmentasyon bırakarak iyileşmektedir.
Lepra'nın Borderline Formları
Lepra'nın bu formları, Tüberküloid (TT) ve Lepramatöz (LL) formları arasındaki immün yanıt spektrumunda yer alır ve klinik özellikleri bu iki ucun özelliklerini taşır.
Borderline Tüberküloid Lepra (BT)
-
Bu klinik formdaki lezyonlar aslında Tüberküloid lepraya (TT) benzemekle birlikte, lezyon boyutları ve sayısı TT'ye göre daha fazladır.
-
Ana lezyonun çevresinde daha küçük lezyonların varlığı (uydu lezyonlar) tipiktir.
-
Lezyonlarda basil sayısı azdır.
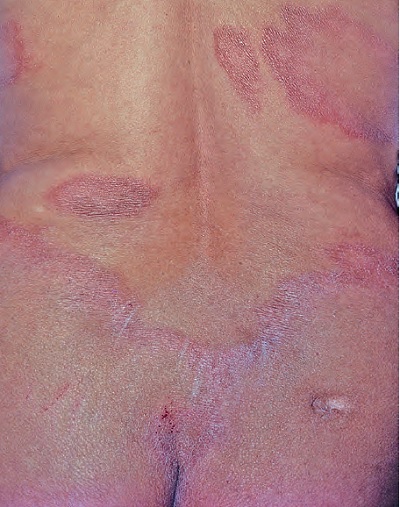
Borderline Borderline Lepra (BB)
-
Bu lepra formunda lezyonlar sayılabilecek kadar fazladır.
-
Bunlar kırmızı, düzensiz kenarlı plaklar şeklindedir.
-
Küçük lezyonlar ana plakların çevresinde görülmektedir.
-
Sıklıkla asimetrik yerleşmektedir.
-
Lezyonların sınırları TT kadar keskin sınırlı değildir.
-
Sinirlerde kalınlaşmalar ve gerginlik vardır ancak duysal his kayıpları daha hafiftir.
Borderline Lepramatöz Lepra (BL)
-
Bu leprada lezyonlar simetrik ve sayılabilecek kadar çoktur.
-
Lezyonlar makül, papül ve plaklar şeklindedir.
-
Sinir tutulumu daha sonra gelişmektedir.
-
Sinirler kalınlaşmakta ve gergindir.
-
Lezyonlarda duyu hissi ve terleme normaldir.
-
Bu aşamada henüz Lepramatöz leprada görülen tipik yüz görünümü (leonine facies) yoktur.
-
Lezyonlarda basil sayısı fazladır.
Lepramatöz Lepra (LL)
Lepramatöz Lepra (LL), lepranın başlangıç formundan ya da borderline lepradan başlayabilen, immün sistem yanıtının en zayıf olduğu klinik tipidir.
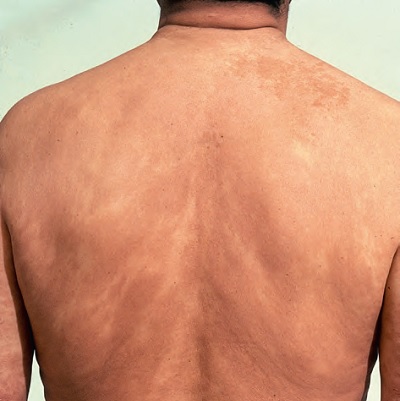
Klinik Sınıflandırma ve Genel Özellikler
LL'de deri lezyonları genellikle soluk maküller ya da deride yaygın infiltrasyonlar şeklindedir. Tedavi uygulanmadığında lezyonlar genişlemektedir.
Lepramatöz lepra, klinik özelliklerine göre Polar Lepramatöz Lepra () ve Subpolar Lepramatöz Lepra () olmak üzere ikiye ayrılmaktadır.
-
Yaygınlık ve Simetri: LL'de maküller tüm vücutta yaygın ve simetrik yerleşmektedir. Tüberküloid leprada ise maküller daha az sayıda ve sınırlı dağılım gösterir.
-
Lezyon Yapısı: LL'de maküller iyi sınırlıdır ve deride yapısal değişiklikler gözlenmez.
-
Duyu ve Terleme: Lezyonlarda duysal histe azalma yoktur ya da minimaldir. Lezyonlarda terleme değişmemiştir.
-
Sinir Kalınlaşması: Başlangıçta sinir kalınlaşmaları gözlenmez.
Cilt ve Yüz Tutulumu
-
Saç Dökülmesi (Madarozis): Yüzde, kaşların dış kısmında yavaş gelişen ve ilerleyen bir dökülme (madarozis) gelişmektedir. Bu dökülme daha sonra kirpiklerde de ortaya çıkar. Ancak saçlarda dökülme gözlenmez.
-
İnfiltrasyonlar: LL'de deri infiltrasyonları yaygın olup, plak ve nodül olarak tiplere ayrılır.
-
Yaygın İnfiltrasyonlar: Özellikle alında görülür, deriyi gergin ve parlak bir görünüme sokarak yüzü deforme eder (Aslan Yüzü - Leonine Facies).
-
Nodüller (Lepromlar): İnfiltrasyonların nodül tiplerine leprom denilmektedir. Bunlar sıklıkla kulak, kaş, burun, çene, eller ve dizlerde görülmektedir.
-
-
Lucio'nun Diffüz Leprası: İnfiltrasyonun özel bir formu olup, deride sadece diffüz infiltrasyonlar vardır.
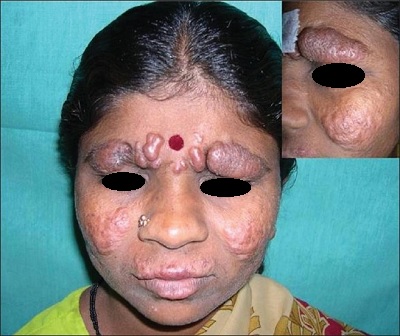
Sinir Tutulumu
Sinir tutulumu LL'de çok yavaş gelişmektedir ve deri lezyonları gibi simetrik yerleşmektedir. Sıklıkla eldiven-çorap alanlarında el ve ayaklarda duyu hissi kayıpları ile seyreder.
Histoid Lepra
Histoid Lepra, lepranın nadir görülen, çok basilli (multibasiller) bir formudur.
Klinik Özellikler
-
Lezyonlar; kırmızı-sarı, büyük papüller ve nodüller ile karakterizedir.
-
Bu lezyonlar genellikle çaplarında olup, normal deri üzerinde gelişmektedir.
-
Sıklıkla kalçada, sırtın alt kısmında ve yüzde, özellikle kemik çıkıntıların üzerinde yerleşmektedir.
-
Histolojik olarak, bu lezyonlar uzun, mekik şeklinde (spindle-shaped) histiyositlerin (makrofajların bir türü) ve yüksek miktarda basilin bulunduğu yoğun bir infiltrasyon ile karakterizedir.
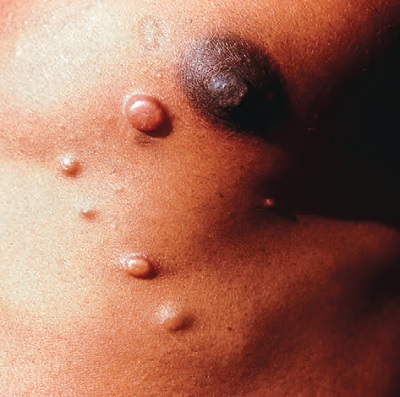
Lepra'da Sinir Tutulumu
M. leprae etkenleri sinir dokusuna özel bir ilgi duymaktadır. Sinir dokusunun etkilenmesi, Lepra'nın en yıkıcı özelliğidir.

Erken ve İlerleyen Klinik Bulgular
Sinir dokusu tutulumunun erken klinik bulguları şunlardır:
-
Az Basilli Formlarda (İndeterminate, TT, BT): Etkilenen deri alanında duyu hissi azalmaları görülür.
-
Çok Basilli Formlarda (LL, BL): Eldiven-çorap alanı olarak bilinen el ve ayaklarda simetrik duyu kayıpları ile seyreder.
Zamanla klinik tutulumun artmasıyla sinir hasarının yol açtığı kalıcı sekeller gelişir:
-
Deride ağrısız çatlaklar ve iyileşmeyen yaralar.
-
Elde pençe eli (claw hand) deformitesi.
-
Parmaklarda kalıcı hareket kısıtlamaları ve kısalma.
-
Gözde körlük gelişimi.
Bu durumlar, kişinin günlük fiziksel aktivitesini ve yeteneklerini kısıtlamakta, hatta sosyal ilişkilerinde daha çekinik davranmasına neden olmaktadır.
Sinir Tutulumu Sıklığı ve Patoloji
Sinir tutulumuna bağlı patolojiler ilerleyicidir. Sinirlerin büyümesi, kalınlaşması ve gergin olması sık gözlenir.
-
Az Basilli Lepra'da sinir tutulumu %1.3–3.5 oranında gözlenirken, kalınlaşma genellikle asimetrik ve deri lezyonlarının çevresindedir.

-
Çok Basilli Lepra'da sinir tutulumu %7.5–24 oranında gözlenir; kalınlaşma ise genellikle simetrik olmakta ve deri lezyonlarından bağımsız görülmektedir.
Sinirde şişme, sinir boyunca tespih tanesi gibi nodül yapısında (nödüler) olabilmektedir.
Mekanizma ve Sonuç
M. leprae basilleri sinir dokusuna çevre dokulardan ya da dolaşım yoluyla ulaşır.
Lepra ile sinir dokularında büyüme, bu sinirler ile ilişkili kas fonksiyonlarında zayıflama ve sinir alanındaki deride değişiklikler olur. Lepra, bireyi zayıf ve kuvvetsiz bırakan, kronik bir hastalıktır.
Lepra'da Göz Tutulumu
Göz tutulumu ve gelişen komplikasyonlar, hastaların kendi bakımlarını yapmasını daha da zorlaştırabilir. Günümüzde tanı ve tedaviler bu komplikasyonun daha az görülmesini sağlamaktadır.
Klinik çalışmalar, oküler tutulumun cüzzamlı hastaların %70 ila %75'inde meydana geldiğini ve hastaların %5'inde körlüğe neden olduğunu tahmin etmektedir.
Leprada en ciddi göz komplikasyonları şunlardır:
-
Oküler sinirlere (oftalmik ve yüz sinirleri) doğrudan hasar.
-
Ön göz odasının basiller istilası.
Bunlar önemli oküler komplikasyonlara yol açabilir. En yaygın olanlar:
-
Azalmış kapak kapanması (lagoftalmi).
-
Keratit.
-
Bozulmuş kornea duyusu.
-
Korneal ülserasyon.
-
Katarakt ve iris atrofisi.
Göz muayenesinde korneal opasiteler ve avasküler keratitler gelişmektedir. Ayrıca deride görülen lepromlar korneada da gözlenmektedir. Korneal opasiteler büyümekte ve zamanla korneanın bembeyaz inci tanesi gibi görünmesine neden olmaktadır. Lepramatöz leprada göz komplikasyonları diğer klinik formlara göre daha yüksektir.
Mukozal ve Organ Tutulumları
Mukozal Tutulum
Leprada mukozal yapılar da etkilenmektedir. Özellikle burun, ağız ve larinks etkilenir.
-
En fazla ve en erken etkilenen yapı burun mukozasıdır.
-
En erken şikayetler burunun doluluk hissi ve burundan sürekli akıntı olmasıdır.
-
Zamanla nodüller gelişmekte, burun septumunda delinme görülmektedir.
-
Burun kökü çökmekte, böylece "Saddle-nose" (semer burun) deformitesi gelişmekte ve zamanla üst ön kesici dişler dökülmektedir.
Yaygın Organ Tutulumu
Lepramatöz Lepra'da (LL) basiller, kan dolaşımı ile tüm vücut organlarına dağılmaktadır. Sindirim sistemi, akciğer ve beyine yayılma görülmez. Bunun dışındaki tüm lenf nodları, kemik iliği, karaciğer, dalak ve erkeklerde testislerde basiller görülebilmektedir.
-
Zamanla testislerin etkilenmesi erkek hastalarda jinekomasti ve erken osteoporoza neden olmaktadır.
-
Böbreklerin etkilenmesi ile sekonder amiloidozis gelişmektedir.
Cüzzam ve Gebelik
Leprada önemli noktalardan biri, lepralı kadının gebe kalması durumudur.
-
Öncelikli olarak, gebelik kadında mevcut lepra kliniğinin ağırlaşmasına hatta lepranın ortaya çıkmasına neden olabilmektedir. Özellikle gebelikte ve doğum sonrasında kadınlarda lepra kliniği ortaya çıkabilmektedir.
Lepra, iki ana form ile karakterizedir ve bu formların gebelikteki davranışı önemlidir:
-
Tüberküloid Form (TT - Az Basilli):
-
Klinik seyir daha hafiftir; hastalar kuvvetli hücresel immüniteye sahiptir.
-
Bulaşıcılığı düşüktür.
-
Ciltte hipopigmente maküller ile karakterizedir.
-
Tam his kaybı ile birlikte periferik sinir harabiyeti ve sinirlerde kalınlaşma görülebilir.
-
Lepromin testine karşı reaktivite gösterebilir.
-
-
Lepramatöz Form (LL - Çok Basilli):
-
Hastalar kuvvetli antikor yanıtına sahiptirler ancak M. leprae antijenlerine karşı oluşan hücresel bağışıklık yanıtında belirgin bir bozukluk vardır.
-
Lepranın en bulaşıcı formu budur.
-
Şekilsiz cilt lezyonları, nodüller, plaklar, kalınlaşmış dermis ve burun mukozasının tutulması ile karakterizedir.
-
Birçok eritematöz makül, papül veya nodüller, yaygın doku harabiyeti (burun kıkırdağı, kemik, kulak vb.) ve bölgesel his kaybı ile birlikte yaygın sinir tutulumu vardır.
-
Sinir kalınlaşması yoktur.
-
Lepra ve Tedavi Reaksiyonları
Leprada görülen bu reaksiyonlar, sıklıkla tedavi sırasında gelişmekle birlikte, başka amaçla kullanılan antibiyotikler, diğer enfeksiyonlar, aşılar, gebelik, A vitamini, iyot ve bromid kullanımı gibi faktörler de bu reaksiyonlara neden olabilmektedir.
Bu reaksiyonlar oldukça şiddetli olabilir ve özellikle borderline lepralı hastalarda ağır sinir hasarlarına yol açabilmektedir.
Leprada görülen başlıca iki reaksiyon tipi vardır:
-
Tip 1 Reaksiyonlar: Hücresel immüniteden kaynaklanır. Sıklıkla BT, BB ve BL formlarında görülür.
-
Tip 2 Reaksiyonlar: İmmün kompleks kökenlidir. BL ve LL formlarında görülür.
Tip I Reaksiyonlar
Tip I reaksiyonlar, M. leprae'ya karşı hücresel immünitenin artışına bağlı olarak gelişmektedir. Sıklıkla lepra tedavilerinin başlangıcında görülür.
-
Eğer antibiyotiklere bağlı olarak gelişti ise buna "ters reaksiyonlar" denilir.
-
Borderline leprayı lepramatöz lepraya klinik olarak geriletmekte ise buna "klinik evreyi bozan reaksiyonlar" denilmektedir.
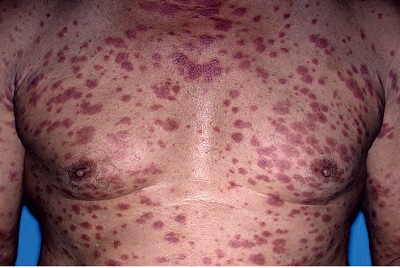
Klinik Bulgular:
-
Mevcut deri lezyonlarında inflamasyon artışı gözlenir.
-
Sistemik bir belirti (örneğin ateş, eklem ağrısı) bulunmaz.
-
Eski lezyonlarda şişme, eritemli hale gelme ve hatta bazılarında gerginlik oluşarak lezyonlar sellülite benzeyebilir.
-
Daha şiddetli reaksiyonlarda ülserasyonlar gelişmektedir.
Sinir Hasarı (Acil Durum): Bu reaksiyonun en olumsuz sonucu sinir hasarlarının gelişmesidir. M. leprae basiline karşı hücresel immünitenin artışı, basillerin tuttuğu organlarda reaksiyon artışına neden olur. Basil en fazla sinir dokuları etkilediği için, en fazla sinir dokuları ile ilgili problemler gözlenir. Sinir dokusunun etkilenmesine göre geçici belirtilerden alıcı (kalıcı) sinir hasarına kadar belirtiler değişmektedir. Sinirlerde aniden büyüme ve gerginlik gelişmesi bu durumun acil belirtisidir.
Tip 2 Reaksiyonlar (Eritema Nodozum Leprozum - ENL)
Tip II reaksiyonlar, BL ve LL formlarında, genellikle gebelik ya da antibiyotik kullanımına bağlı olarak %90 oranında gözlenmektedir.
-
Tip I'den farklı olarak, burada ateş, eklem ve kas ağrısı ve iştahsızlık gibi genel sistem belirtileri de ortaya çıkar.
-
Deri lezyonları deri altı ya da dermal nodüllerdir. Bunlar daha önce deri lezyonlarının olduğu alanlarda olmak zorunda değildir.
-
Ancak sıklıkla kolların dış kısmında ve uyluğun iç kısmında gözlenmektedir.
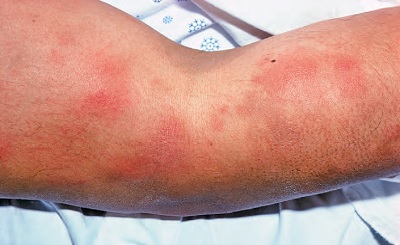
Sistemik Tutulum: ENL'de konjonktivit, nörit, iritis, sinovit, nefrit, karaciğer-dalak büyümesi, orşit ve lenf bezlerinde büyüme de gözlenmektedir. Bu reaksiyon birkaç günden yıllara kadar uzun sürebilmektedir.
Lucio Fenomeni
Lucio Fenomeni, nadir görülmektedir ve sıklıkla diffüz LL formunda, özellikle Batı Meksika'da bildirilmiştir. Bu fenomene "la bonita" (güzel) tipi de denilmektedir.
-
ENL'ye benzer ancak sistemik belirtiler ve nötrofili yoktur. Ayrıca ENL'nin aksine antibiyotik alımı söz konusu değildir.
-
Purpura (kanamalı maküller) hatta büllöz lezyonlar görülür; bunlar hızla ülserleşmektedir. Sıklıkla diz ve dirseklerdeki lezyonlar ülserleşir.
-
Bu lezyonlar ağrılı olabilmekle birlikte asemptomatik de olabilir.
-
Ateş, dalak büyümesi, lenf bezlerinde büyüme, böbreklerde glomerülonefrit ve kalsiyum düşüklüğü ile birlikte olabilmektedir.
Lepra (Cüzzam) Tedavisi
1982 yılına kadar sadece Dapson kullanılmıştır. Daha sonra çoklu ilaç tedavileri (MDT) daha kabul görmeye başlamıştır. Çoklu tedavi genellikle rifampisin, dapson ve klofazimin kullanımını içerir.
Tedavi Süreleri ve Rejimler
-
Özellikle deri lezyon sayısı 5'ten fazla ve çok basilli leprada, hastalığın tedaviye rağmen tekrarlayabilmesi ve reaksiyonlar açısından dikkatli olunmalı ve ömür boyu ilaç kullanımının gerekli olduğu unutulmamalıdır.
Az Basilli Lepra (Pawsibasiller)
Deri lezyonu olan, deri simir veya biyopsilerinde basil olmadığı gösterilmiş formlar (Başlangıç dönemi ve TT):
-
Standart Rejim: 6 ay boyunca ve kullanılır.
-
Alternatif (ROM) Tedavisi: Tek bir deri lezyonu var ve az basilli ise, , ve aynı anda tek dozda verilir (etkinliği aylık tedaviden daha azdır).
Çok Basilli Lepra (Multibasiller)
Deri lezyonu olan formlar (BT, BB, BL ve LL):
-
Standart Rejim:
-
İlk ay: , ve verilir.
-
Daha sonra ay boyunca: ve ile devam edilir.
-
-
Alternatif Rejim: ay boyunca , ve kullanılır. Rifampin ve dapsona ek olarak , ya da tercih edilebilir.
-
yıllık tedavi bitiminde fare ayak tabanı duyarlılık testlerine bağlı olarak ömür boyu dapson veya klofazimin idame dozu verilmektedir.
Nörolojik Belirtilerde Destek Tedavisi
-
Nörolojik belirtilere yönelik destek tedavileri (özel ayakkabı kullanımı, düzenli göz muayenesi gibi) mutlaka uygulanmalıdır.
Gebelikte Cüzzam Tedavisi
Gebelik, immün sistem ve ilaç kullanımı nedeniyle önemlidir.
-
Gebelikte immün sistemin zayıflaması; hastalığa yakalanma, hastalığın yayılması ve cüzzam reaksiyonlarının gelişmesi riskini artırmaktadır.
-
Tip 1 reaksiyonlar doğum sonrası dönemde daha sık görülürken, Tip 2 reaksiyonlar (ENL) hamilelik sırasında daha sık görülür.
-
Kalıcı sinir hasarı ve sekel riski nedeniyle hamile kadınlara etkin tedaviler uygulanmalıdır.
-
Kullanılan ilaçlar hamilelik sırasında güvenlidir ve hamilelik sırasında lepra reaksiyonlarının tedavisi hamile olmayan kadınlardaki tedaviye benzerdir.
-
Dapson emzirme döneminde önerilmemektedir.
Reaksiyonların Tedavisi
Reaksiyonların doğru tanımlanması önemlidir. Eğer reaksiyon ilaçlardan kaynaklanıyorsa, ilaçlar kesilmelidir.
-
Hafif reaksiyonlar dahil olmak üzere yatak istirahati, aspirin ve non-steroid anti-inflamatuar ilaçlar (NSAI) verilmelidir.
Tip I Reaksiyon Tedavisi
-
Sistemik kortizonlar kullanılır.
-
Tedaviye Klofazimin eklenebilir.
-
Eğer kortizon yetersiz kalırsa siklosporinler eklenebilir.
Tip 2 Reaksiyon (ENL) Tedavisi
-
Talidomid (Thalidomide), ENL'nin en seçkin tedavi ajanıdır. üzeri hastalarda dozlarda kullanılmaktadır.
-
Sistemik kortizon kullanılmaktadır.
-
ENL'de Klofazimin üzerindeki dozlarda etkilidir.
-
Pentoksifilin ( günde kez), klofazimin ile birlikte ENL'de kullanılabilmektedir.
Lucio Fenomeni Tedavisi
-
Lucio Fenomeni'nde sistemik kortizon tedavisi ve talidomid yetersizdir.
Lepradan Korunma
-
Normalde verem hastalığında koruyucu amaçlı yapılan aşı olan BCG aşısı, lepraya karşı da %34–80 oranında koruyucudur. Bu aşı, özellikle evde lepralı hasta olan ailelerde çocukların korunması amacı ile tercih edilebilmektedir.
-
Lepralı, özellikle çok basilli hastalar ile temas sonrası antibiyotik kullanımının ilk yıl içerisinde lepra gelişimini %50 oranında azalttığı gösterilmiştir.
-
yaş üzerindeki çocuklarda lepralı hasta ile yakın temas sonrası ay boyunca dozlarda günlük rifampin kullanımı önerilmektedir.