- Gösterim: 5448
Saç kıran hastalığı (alopesi areata)'nda hastalığın klinik seyrini ve prognozunu tahmin etmek zordur. Klinik olarak, yaygın veya şiddetli alopesi areata tedavisi büyük bir zorluk içermektedir. Tedavide kullanımı önerilen birkaç ilacın tedavi sonuçları oldukça değişkendir.
Topikal duyarlandırıcılar olarak tanımlanan topikal immünoterapi tedavilerinin hastalıkta yüksek etkinlikleri gösterilmiştir. Bu amaçla dinitroklorobenzen, skuarik asit dibutilester ve difenilsiklopropenon etkili olduğu gösterilmiş kimyasal duyarlandırıcılardır. Yaygın olarak kullanılmalarına rağmen etki mekanizmaları ve klinik kullanım standartları üzerine araştırmalar devam etmektedir.
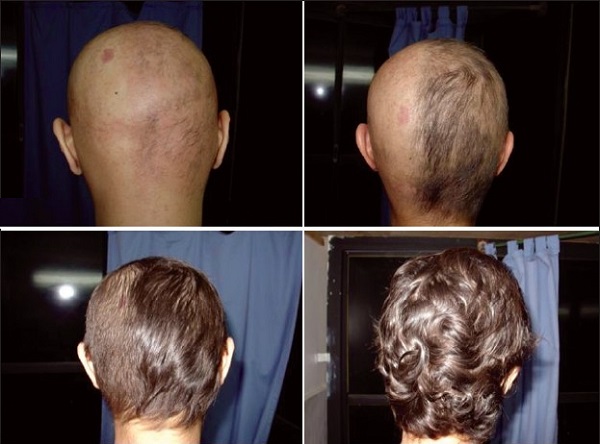
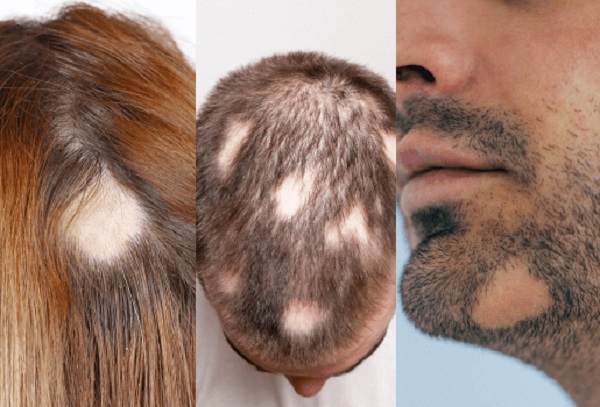
Alopesi areata, %0,1-0,2'lik bir görülme oranına sahip, saçlı deri başta olmak üzere vücudun herhangi bir bölgesinde bir veya birden fazla saç/kıl dökülmesi şeklinde plaklar ile kendini gösteren, seyrekleşme ya da tam saç/kıl kaybı ile karakterizedir. Dökülmenin olduğu yerde cilt normal olduğu için skarizyal olmayan alopesi sınıfında tanımlanmaktadır. Saç kıran hastalığı, genetik yatkınlık ile birlikte saç köklerine özgü bir otoimmün hastalık olarak kabul edilmiştir.
Hastalığın doğası gereği tedavisiz iyileşebileceği gibi, %25 oranında tüm tedavilere direnç göstermektedir. Hastalığın tekrarlama oranı %13,5-33 kadar yüksektir. Alopesi areata için onaylanmış radikal bir tedavi olmamakla birlikte, hastalar üzerinde neden olduğu yüksek psikososyal olumsuzluklar nedeniyle uygun tedaviler mutlaka kullanılmalıdır. Günümüze kadar değişken ve öngörülemez yanıtları ile çeşitli tedavi yöntemleri incelenmiştir. Bazıları yüksek öneri destekleri bulurken, bazılarının kullanımı koşullara bağlanmıştır. Günümüzde, topikal immünoterapi, alopesi areatada uzun vadeli tedavi açısından en iyi etkinliği ve güvenliği sunmaktadır.
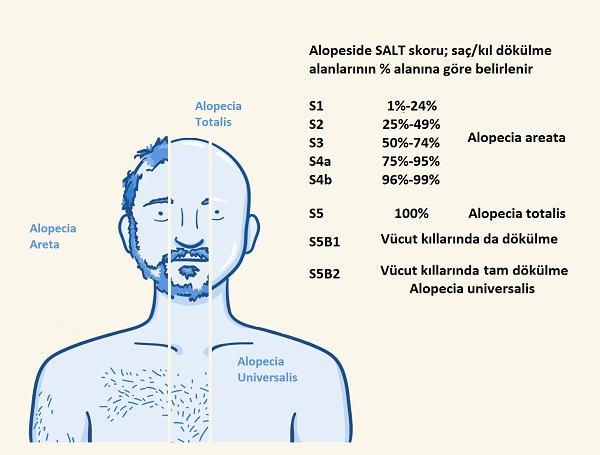
Klinik bulguların, yani saç/kıl dökülmelerinin vücuttaki tutulum yüzde alanına göre SALT skor sistemi kullanılmaktadır.
Alopesi Areata'nın Patogenezi ve İmmünoloji
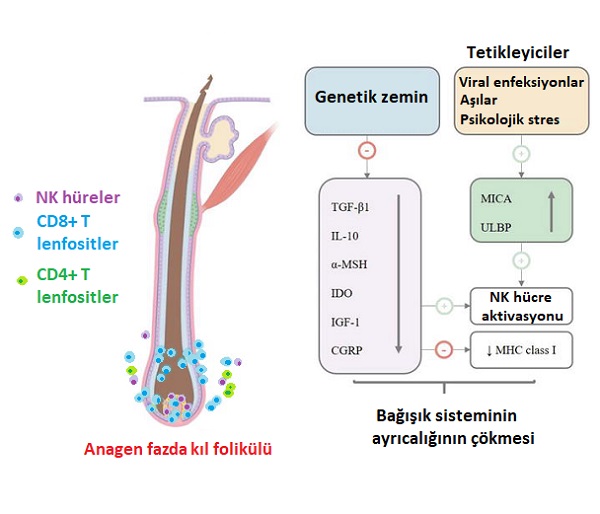
Alopesi areata, saç köklerine özgü bir otoimmün hastalık olarak kabul edilmiştir ve doğuştan gelen ile edinilmiş bağışıklıklar arasındaki karmaşık etkileşimi içerir. Normal koşullar altında, saç/kıl folikülleri otoantijenlerin tanınmadığı bir alan oluşturur. Bu nedenle "bağışıklık ayrıcalıklı alan" olarak tanımlanır.
Alopesi areata; mikrotravma, viral enfeksiyon, aşılar, psikolojik stres veya endokrin disfonksiyon gibi spesifik tetikleyicilerle kıl foliküllerinin ve otoreaktif lenfositlerin bağışıklık ayrıcalığının çökmesine ve bunun sonucunda bağışıklık düzensizliğinin ortaya çıkmasına neden olmaktadır.
Ayrıca, otoreaktif CD8+ T hücreleri tarafından tanınan MHC sınıf I'in ektopik salınımı, anagen evredeki kıl foliküllerini etkileyerek foliküler apoptoza (NK hücreleri üzerinden) ve kıl/saç kayıplarına yol açmaktadır. Hastalıktan etkilenen kıl folikülünün papillasında CD4+ ve CD8+ T hücrelerinin dağılımı artmaktadır. CD4+ T hücreleri çoğunlukla foliküllerin çevre alanında yerleşirken, CD8+ T hücreleri foliküllerin içerisine nüfuz ederek saç/kıl büyüme döngüsünü bozmaktadır.
Alopesi Areata Patofizyolojisi ve Topikal İmmünoterapi Mekanizmaları
Hastalığın Erken Dönemi ve İnflamasyon
Alopesi hastalığı, erken alevlenme döneminde bağışıklık ayrıcalığının çökmesi ile kıl folikül kökleri (bulb alanı) inflamatuar hücrelerin istilasına uğramasıyla (erken dönemde CD8+, CD4+ T lenfositler, mast hücreleri, NK hücreleri ve dendritik hücreler gibi) gerçekleşmektedir. Bu süreç, kıl folikülünü büyüme evresi olan anajen evresinin kısalmasına, erken dökülme evresi olan katojen evresine girmesine, distrofiye ve sonunda hücre ölümü olan apopitoza zorlamaktadır. Kıl folikül kök hücrelerinin bulunduğu bulge alanı korunduğu için kıllar sonrasında yeniden büyüyebilmektedir. Bu nedenle alopesi areata kalıcı olmayan saç dökülmelerine neden olmaktadır.
Sitokinlerin Rolü
Birkaç çalışma alopeside inflamatuvar sitokinlerin, özellikle Th1 aracılı sitokinlerin rolünü göstermiştir. Th1 aracılı yolun ayırt edici sitokini olan interferon-γ (IFN-γ), anahtar sitokin olarak kabul edilmektedir. Saç foliküllerine ilk inflamasyon hasarı sonrasında otoaktifleşen CD8+ hücreleri ve antijen sunan hücreler (APC'ler) tarafından büyük miktarda IFN-γ üretilmektedir. Bunun sonucu olarak, saç folikülünün papillasında MHC sınıf I ve II moleküllerinin daha fazla yapımı, CD8+ ve CD4+ T hücrelerinin aktivasyonuna neden olmaktadır.
Alopesi hastalarının kan serumlarında yapılan çalışmalarda IFN-γ, interlökin (IL)-2, IL-12 ve IL-18 değerleri yüksek olarak bulunmuştur. Ayrıca IFN-γ'nin serum düzeyleri hastalığın şiddetine bağlı olarak yükselme göstermektedir. IL-1β, IL-2 ve IL-6'nın saçlı deri yerleşimli alopesi areatada yükseldiği gösterilmiştir. Son çalışmalar, hastalığın baskılanmasında kritik rol oynadığı düşünülen IL-4 ve IL-10 gibi Th2 sitokinlerinin serum düzeylerinde de önemli artışlar olduğunu bildirmiştir. Hastalığın hafif bir formu olan yama tipi AA'lı hastalarda IL-4 serum düzeyinin diğer alt tiplere sahip olanlara göre daha yüksek olduğu bulunmuştur. Th2 aracılı yolun dışında, düzenleyici T hücreleri ayrıca TGF-β ve IL-10 aracılığıyla abartılı Th1 ve Th2 ile ilişkili inflamasyonun baskılanmasından da sorumludur.
Topikal İmmünoterapi Mekanizmaları
Topikal immünoterapiler, 1970'lerden beri çeşitli immün aracılı cilt hastalıklarının tedavisinde kullanılmaktadır. Klinik olarak şiddetli ve dirençli alopesi hastalarında birinci basamak tedavi olarak ilk olarak antralin gibi duyarlandırıcıların kullanımını görmekteyiz. Günümüzde bu amaçla skuarik asit dibutilesteri (SADBE) ve difenilsiklopropenon (difensipron, DPCP) kullanılmaktadır. Bunlar ile yapılan immünoterapinin mekanizmaları hakkında çeşitli teoriler mevcuttur:
-
Antijenik Rekabet ile İmmünomodülasyon: Hapten olan duyarlandırıcı kimyasallar, endojen proteinlere bağlanarak tam bir antijen oluştururlar. Antijen sunan hücreler (APC'ler) tarafından antijen tespit edilir ve dermatit klinik durumuna neden olan antijen spesifik T hücrelerini aktive eder. Gecikmeli tip aşırı duyarlılık yoluyla uygulanan bölgede alerjik kontakt dermatit gelişir. Alerjik reaksiyonun ortaya çıkmasıyla, geç fazda kıl foliküllerinin etrafında baskılayıcı T hücreleri üretilir (CD8+ ve CD1a+ T lenfositler). Bu hücreler, alopeside rol oynayan otonom CD4+ ve CD8+ T hücre popülasyonlarına karşı etki eder ve foliküllerde APC göçünü bozar. Tedavi alanında CD4+ T hücrelerinde azalma ve CD8+ T hücrelerinde artış olmaktadır (CD4+/CD8+ T hücrelerinin oranı 4:1'den 1:1'e düşer). Bu arada MHC sınıf I ve II salınımı da topikal immünoterapi alanında azalmıştır. Çalışmalar, topikal immünoterapinin sitotoksik T-lenfosit ilişkili protein 4, forkhead box P3 ve indolamin 2,3-dioksijenaz gibi immün düzenleyici moleküllerin salınımını uyarabileceğini göstermiştir. Böylece alopesi alanında lokal immün düzenleme, uygulama alanında saçların yeniden uzamasını destekleyebilir.
-
Sitokin Değişikliğine İlişkin Başka Bir Mekanizma: Çalışmalar, IFN-γ, IL-1β ve IL-2 gibi Th1 sitokinlerinin tedavi edilmemiş alopesi areata hastalarında yükseldiğini göstermiştir. Ancak, topikal immünoterapi tedavisi sonrası IFN-γ ve IL-12 ile Th17 sitokinlerinin düzeyleri azalırken, düzenleyici sitokinler olan IL-2, IL-4, IL-8 ve IL-10 ile tümör nekroz faktörü (TNF)-α'da artışlar olmaktadır.
Özetlenecek olursa, topikal immünoterapinin iki olası mekanizması vardır: Birincisi, T hücrelerinin hedefini saç foliküllerinden epidermise çekerek antijenik rekabet. İkincisi, T-düzenleyici lenfositlerde artışa neden olan ve foliküler bağışıklık tepkisinin azalmasına yol açan sitokin değişikliği. Ancak, bu iki mekanizmanın rollerini belirlemek için daha fazla çalışmaya ihtiyaç vardır.
Topikal İmmünoterapi Tedavi Protokolü
Alopesi tedavisinde kullanılan skuarik asit dibutilesteri (SADBE) ve difenilsiklopropenon (difensipron, DPCP) duyarlaştırıcı ajanlar için standart bir protokol kullanılmaktadır. DPCP, daha ekonomik olması, kimyasal olarak stabil olması ve oda sıcaklığında saklanabilmesi nedeniyle daha fazla tercih edilmektedir.
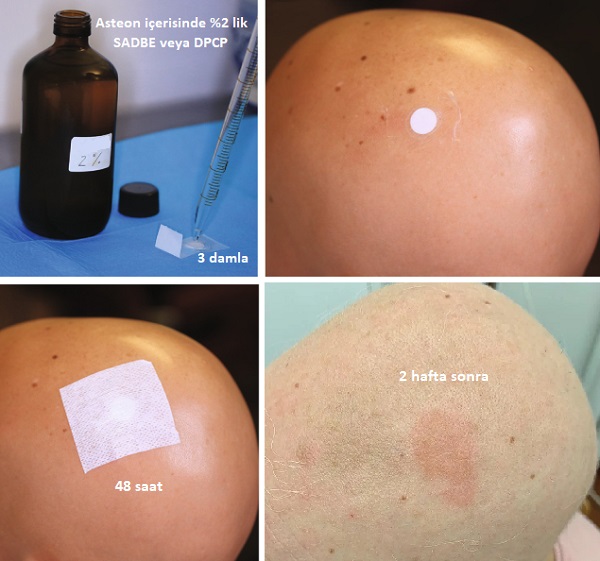
Her iki duyarlaştırıcı da toz formundadır ve aseton ile solüsyonu hazırlanmaktadır. Solüsyonun stabilitesi için sıcaklıkta kehribar camda saklanması ve güneş ışığından uzak tutulması gerekir.
Duyarlaştırmanın sağlanması için protokol şöyledir:
-
Solüsyonun %2'lik formu hazırlanır.
-
Emici bir disk üzerine 3 damla damlatılarak hastanın saçlı derisindeki hastalıklı alana uygulanır.
-
Uygulama yapılan alanın üzeri kapatılarak 48 saat boyunca güneş ışığından ve kafa derisinin yıkanmasından kaçınılması istenir.
-
İki haftalık bekleme sonrası bu alanda duyarlılaşma gelişmektedir.
- İki hafta sonra, duyarlılaştırıcının en düşük konsantrasyonu olan formu, saç dökülme alanlarına haftada bir kez uygulanır.
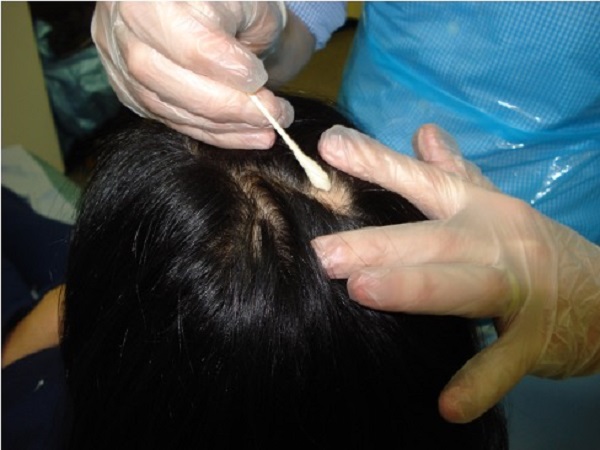
Alopesi areata birçok alanda ise tek bir plakta ya da alopesi saçlı deride yaygın veya totalis ise yarısında uygulama yapılır. Diğer alanlara uygulama yapılmaz.
Uygulamalarda optimal egzama reaksiyonu (tolere edilebilir kaşıntı ve eritem) gelişene kadar haftalık olarak duyarlılaştırıcının konsantrasyonu artırılır (, , , , , ve 'ye kademeli olarak artırılmaktadır). Bu artış, optimal egzama reaksiyonu izlenerek dikkatlice ayarlanmalıdır.
Tedavi uygulanan bölgede haftalık uygulamalarda saç/kıl çıkışı belirginleştiğinde, en son konsantrasyon ile tüm hastalıklı alana uygulamaya başlanır.
Tedavi, haftalık uygulamalar ile üç ila altı ay arasında devam etmektedir (saçların yeniden çıkması beklenerek). Altı ay sonra klinik cevap yoksa tedavi kesilmelidir.
Yüksek serum IgE düzeylerine sahip hastalarda topikal immünoterapide daha şiddetli yan etkiler gelişebilmektedir.
Topikal İmmünoterapi Tedavisinde Yan Etkiler ve Modifiye Protokoller
Yan Etkiler
Bu tedavi protokollerinde yan etkileri arasında uygulama bölgesinde kızarıklık, şişme ve kaşıntı bulunur. Ancak bazı hastalarda su toplamaları, ciltte yanma ve döküntünün diğer bölgelere yayılması gibi daha şiddetli reaksiyonlar görülebilir. Diğer yan etkiler arasında egzamanın uygulama alanı çevresine yayılması, kalıcı kontakt dermatit ve şiddetli anjiyoödem bulunmaktadır. Postinflamatuar hipopigmentasyon ve depigmentasyon özellikle koyu cilt tonlarında gelişebilmektedir.
Modifiye Kullanım Protokolleri
Son yıllarda modifiye edilmiş kullanımlarını görmekteyiz:
-
Doğrudan Başlama: Başlangıçtaki 'lik duyarlılaştırma periyodu uygulanmadan, 'lik konsantrasyonlar ile tüm alopesi lezyonlarında tedaviye başlanması. Uygulamalara yine haftalık ya da 2 haftada bir olacak şekilde devam edilmektedir. Uygulamalarda optimal egzama reaksiyonu (tolere edilebilir kaşıntı ve eritem) gelişene kadar haftalık olarak duyarlılaştırıcının konsantrasyonu artırılır (, , , , , ve 'ye kademeli olarak artırılmaktadır). Bu artış, optimal egzama reaksiyonu izlenerek dikkatlice ayarlanmalıdır.
-
Uygulama Sıklığının Azaltılması: Topikal duyarlandırıcıların 1 hafta yerine üç haftalık aralıklarla kullanılması önerilmektedir. Bunun hasta uyumu ve klinik sonuçlar açısından daha iyi olduğu ifade edilmektedir.