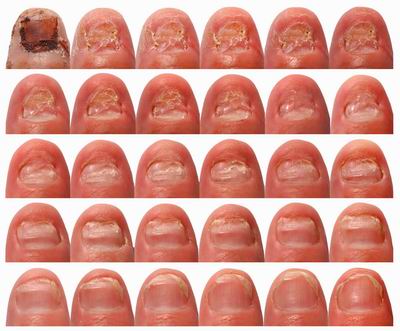
- Gösterim: 5553
Onikomikoz, en yaygın tırnak hastalığı olarak tanımlanır. Neden olabileceği ağrı, ayakkabı giyme ve yürüme zorlukları ile fiziksel günlük aktiviteyi kısıtlarken, görsel görüntüsü nedeniyle psikososyal sorunlara yol açabilir. Onikomikoz şüphesi olan her hasta için kapsamlı bir muayene yapılmalıdır.
Tanı ve Tedavi Prensipleri
Herhangi bir antifungal tedaviye başlamadan önce tanıyı doğrulayıcı testlerin yapılması önerilir. Tanı testleri; dermoskopi, tırnak örneklerinden mikroskopi, mantar kültürü, polimeraz zincir reaksiyonu (PCR) ve gerekli olgularda biyopsi veya bunların bir kombinasyonunu içermelidir.
Günümüzde sistemik ve topikal ilaçlar ile lazer tedavileri dahil olmak üzere çeşitli farklı tedavi seçenekleri mevcuttur.
-
Sistemik ilaçlar genellikle orta-şiddetli onikomikozlar için önerilir ve daha yüksek iyileşme oranlarına sahiptir.
-
Topikal ilaçlar ise hafif-orta şiddetli onikomikozlar için önerilir ve daha güvenli bir tedavi profiline sahiptir.
Tedavi protokolleri belirlenirken hastalığın klinik şiddeti, neden olan patojen, kullanılacak ilacın güvenliği, tedavinin klinik etkinliği ve maliyeti, hastanın yaşı, eşlik eden hastalıkları ve kullandığı diğer ilaçlar göz önünde bulundurulmalıdır. Onikomikoz, yüksek tekrarlama oranlarına sahip olduğu için etkili bir tedavi sonrası tekrarlama riskini en aza indirmek için uygun bir danışmanlık yapılmalıdır.
Etiyoloji (Nedenler) ve Biyofilm Oluşumu
Onikomikoz, tırnak ünitesinin dermatofitler, dermatofit olmayan küf mantarları (NDM) veya mayaların neden olduğu mantar enfeksiyonudur. Dünya çapında bildirilen yaygınlığının (%5,5), gerçekte düzeyinde olduğu tahmin edilmektedir.
Patojenler: Onikomikoz vakalarının çoğunluğu (-) dermatofitlerden kaynaklanır; en sık görülenler Trichophyton rubrum ve T. mentagrophytes'tir. Dermatofit enfeksiyon kaynaklı onikomikozlar "tinea unguium" olarak adlandırılır. Dermatofit olmayan onikomikozlar vakaların yaklaşık 'unu oluşturur; en sık görülenler Aspergillus ve Fusarium türleridir. Mayalar ise onikomikozların -'sini oluşturur ve en sık Candida türleridir. Maya enfeksiyonları el tırnaklarında daha sık görülür.
Coğrafi Farklılıklar: Küresel temas nedeniyle dermatofitler dünyanın diğer bölgelerine kolay yayılabilirken; tropikal ve daha sıcak iklimlerde NDM ve mayalarla enfeksiyon daha yaygındır. İki veya daha fazla organizmanın neden olduğu enfeksiyonlar görülebilir (-) ve bu durum tedaviyi zorlaştırarak tekrarlama riskini artırır.
Biyofilm: Onikomikoz patojenleri gruplar halinde birleşerek biyofilmler oluşturabilirler. Biyofilmler, tırnak plağı gibi yüzeylere tutunarak mantar etkenlerini konak bağışıklığından korur, virülansı artırır ve tedavilere dirence yol açarak kronik enfeksiyonlara neden olmaktadır.
Risk Faktörleri ve Psikososyal Etkiler
Hastalık yaşla birlikte artar ( yaş üstü hastaların yaklaşık 'sini etkiler) ve çocuklarda nadir görülür.
-
Risk Faktörleri: El/ayak aşırı terleme ve mantar enfeksiyonları (T. manum ve pedis), sedef hastalığı gibi kronik cilt rahatsızlıkları, kapalı ayakkabılar, travma ve kötü tırnak bakımı gibi dış faktörler risk faktörleri arasındadır. Diyabet, immünsüpresyon, malignite, venöz yetmezlik ve obezite gibi eşlik eden hastalıklar da riski artırır.
-
Sosyal Etkiler: Onikomikoz ile ikincil bakteriyel enfeksiyonlar sık görülür. El tırnağı tutulumu el becerisini, ayak tırnağı tutulumu ise yürümeyi etkilerken; rahat ayakkabı seçimini güçleştirmekte, sosyal utanca ve azalmış özsaygıya yol açabilmektedir.
Klinik Muayene Bulguları
Onikomikozlu hastalar tipik olarak tırnak renginin değişmesinden (çoğunlukla sarı, beyaz veya kahverengi), tırnak yatağından ayrılmalardan (onikolizis), tırnakların kırılganlık ve kalınlaşmasından şikayet ederler. Şikayetler tırnakların total bozulmasına kadar kötüleşebilir.
-
Muayene: Onikomikoz el ya da ayakta herhangi bir tırnağı etkileyebilir, ancak ayak tırnak tutulumu çok daha yaygındır (büyük veya ikinci tırnak en sık etkilenir). Klinik muayenede tırnak tam olarak incelenmeli, el ve ayaklar klinik olarak değerlendirilmelidir. Muayene öncesinde devam eden ilaç kullanımı, klinik bulguları ve mantar testlerini etkileyebileceği için mutlaka sorgulanmalıdır.
-
Özgün Bulgular: Onikomikozda sarı tırnak plağı renk değişikliği, kalınlaşması ve onikolizine neden olabilen subungual hiperkeratoz sık görülür. Klinik şiddet ile birlikte tırnakta kalınlaşma, ufalanma (onikodistrofi) ve tırnak kaybı gelişebilir. Eşlik eden travmalar hematom kaynaklı kırmızı, siyah veya kahverengi renk değişikliğine neden olabilir. Dermatofitomalar, tırnak altında turuncu, kahverengi, beyaz ve sarı uzunlamasına çizgiler şeklinde mantar apseleri oluşturabilir. Dermatofitler dışındaki onikomikozlarda ise tırnak matrisi tutulumuna bağlı olarak tırnak çevresinde inflamasyon ve hassasiyet gelişebilir. Tedavi sonrası klinik bulgular normale döner.
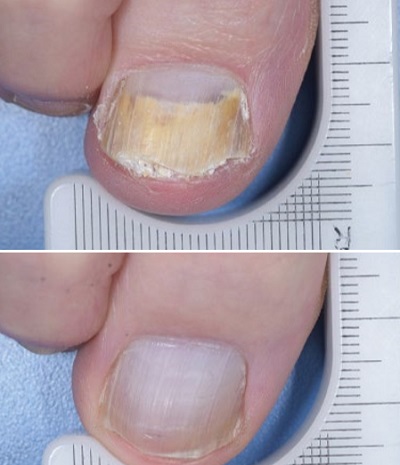
Onikomikoz tanısı, doğru ve etkili bir tedavi için hayati önem taşır. Dermatoskopik bulgular tanıda yardımcı olabilir, ancak kesin tanı için kullanılmamalıdır. Tedaviye başlamadan önce mutlaka tanı doğrulama testleri yapılmalıdır.
Tanı Testlerinin Gerekliliği
Tırnaklardan alınan doku örneklerinde mikolojik laboratuvar testleri tanı için gereklidir. Bu testler maliyetli olsa da, hızlı, uygulaması kolay ve yanlış tanıları önleme adına önemlidir.
Tanısal destekler, tedavi başarısızlıklarını, gereksiz ilaç kullanımlarını, yan etkileri ve olası ilaç-ilaç etkileşimlerini önlemektedir. Herhangi bir tanı testinden önce, tüm sistemik ve topikal ilaçlar ile reçetesiz tırnak ürünlerinin - ay öncesinde kesilmesi önerilir.
Kullanılan Tanı Teknikleri ve Süreleri
Onikomikoz tanısı için birden fazla teknik kullanılmaktadır: tırnak örneklerinden direkt mantar mikroskopisi, mantar kültürü ve polimeraz zincir reaksiyonu (PCR).
-
Direkt mikroskopi sonuçları yüksek standartlarda yapıldığında çok hızlı sonuç verir.
-
Mantar kültürleri ise ancak - haftada sonuçlanabilmektedir.
-
PCR, onikomikozun dermatofitleri, dermatofit olmayanları ve Candida türlerini tanımlamak için kullanılan daha yeni bir tekniktir. PCR'da sonuçlar ila saat içinde elde edilir. Ancak PCR testi, kültür veya mikroskopiye kıyasla daha pahalıdır.
Onikomikoz Tedavisinin Amaçları ve Önemi
Onikomikoz tedavileri, temel olarak mantar patojeninin tamamen ortadan kaldırılmasını ve tırnağın büyüme süreci içinde normale dönmesini sağlamayı amaçlar. Tedavi sürecinin uzunluğu nedeniyle, tedaviye başlamadan önce tanının kesin olarak doğrulanması kritik öneme sahiptir.
Tedavi Süresi ve Beklentiler
Tedaviler ve sonuçları, tırnağın yavaş uzama hızı nedeniyle - aylık uzun süreleri kapsamaktadır:
-
El tırnakları ayda yaklaşık ila uzar.
-
Ayak tırnakları ise ayda ila uzar.
Ayırıcı Tanı ve Yanlış Tanı Riskleri
Tedavi öncesinde tanının mutlaka doğrulanmış olması gerekmektedir. Çünkü onikomikoz, klinik olarak aşağıdaki gibi birçok farklı hastalıkla karışabilir:
-
Travma kaynaklı tırnak değişimleri
-
Tırnak sedef hastalığı (psoriasis)
-
Tırnak liken planusu
-
Subungual ekzostoz (tırnak altı kemik çıkıntısı)
-
Siğil, onikomatrikoma (tırnak tümörleri)
-
Bakteriyel enfeksiyonlar
-
Skuamöz hücreli karsinom
-
Amelanotik melanom (cilt kanserinin bir türü)
Yanlış onikomikoz tanısı ve gereksiz tedavi süreci, yan etki riskini artırırken, altta yatan diğer hastalıkları olumsuz etkileyebilir ve hatta kötüleştirebilir. Bu nedenle doğru tanı, başarılı bir tedavinin temelidir.
Onikomikoz tedavisinde amaç, mantar patojenini ortadan kaldırmak ve tırnağın sağlıklı şekilde uzamasını sağlamaktır. Bu amaçla çeşitli tedavi yöntemleri ve bu tedavilerin kombinasyonları kullanılmaktadır:
-
Sistemik Antifungal İlaçlar: Genellikle orta ila şiddetli onikomikoz vakaları için önerilir.
-
Topikal Antifungal İlaçlar: Hafif ila orta şiddette hastalık için ilk seçenek olarak önerilmektedir.
-
Lazer Tedavileri: Onikomikozdaki gerekliliği ve etkinliği hâlen tartışmalıdır.
-
Hastalıkı Tırnak Bölümünün Çıkarılması ve Debridmanı: Özellikle büyümesi durmuş ve ağrılı tek tırnak tutulumlarında, tırnaktaki mantar yükünü azaltmak amacıyla tırnak bölümünün temizlenmesi ve debridmanı (kalınlaşmış, hastalıklı dokunun uzaklaştırılması) önerilir.
Tedavi Planının Kişiselleştirilmesi
Onikomikozda tedavi planları, hastanın özelliklerine ve hastalığın durumuna göre kişiselleştirilmelidir. Tedavi seçimi ve protokolü belirlenirken aşağıdaki faktörler dikkate alınır:
-
Hastalığın şiddeti
-
Enfekte eden patojen (mantar türü)
-
İlaç maliyeti
-
Hastanın genel sağlık durumu ve yaşı
-
Hastanın kullandığı diğer ilaçlar
-
Hastanın tedaviye olan uyum olasılığı
Onikomikoz Tedavisinde Sistemik Antifungal İlaçlar
Sistemik antifungal ilaçlar, erişilebilirlikleri, yüksek etkinlikleri ve lazerlere göre nispeten düşük maliyetleri nedeniyle onikomikoz tedavisinde yaygın olarak kullanılır. Ancak, sistemik alınan bir ilacın tırnak yatağına yeterli oranlarda ulaşması gerekir ve bu etkinliğe sahip ilaçlar sınırlıdır. Ayrıca sistemik ilaçlar, mantarların neden olduğu biyofilm yapılara zayıf etki gösterir, ciddi yan etkilere neden olabilir ve kullanılan başka ilaçlarla etkileşim riski yaratır.
Sistemik antifungal olarak terbinafin, itrakonazol, flukonazol ve griseofulvin kullanılmaktadır.
1. Griseofulvin
Griseofulvin, diğer antifungal ilaçlara kıyasla daha uzun tedavi süreleri gerektirmesi, daha düşük etkililiği, daha yüksek yan etki ve hastalığın yüksek tekrarlama riski nedeniyle günümüzde nadiren kullanılır.
2. Terbinafin
Terbinafin tedavisine başlamadan önce önceden var olan karaciğer veya hematolojik hastalıkları ekarte etmek için hem yetişkinlerde hem de pediatrik hastalarda başlangıç testleri yapılmalıdır.
-
Dozaj: Sırasıyla el ve ayak tırnak enfeksiyonlarında ve hafta boyunca dozunda kullanılır.
-
Aralıklı Yüksek Doz (Puls Tedavi): Terbinafin, onikomikozda aralıklı yüksek dozlarda da kullanılabilmektedir: hafta boyunca günlük alınır, ardından hafta ilaç kullandırılmaz. Bu kür - kez tekrarlanır. Bu yaklaşımın tedavi maliyeti daha düşüktür ve hasta uyumu daha yüksektir.
-
Yan Etki Takibi: Tedavi sırasında periyodik laboratuvar takibi tartışmalıdır; eşlik eden hastalıkları olan yaşlı hastalarda düşünülebilir. Çocuklarda terbinafin kaynaklı hepatotoksisite riski daha azdır ve sağlıklı çocuklarda izleme testleri gereksizdir.
3. İtrakonazol
-
Dozaj: - ay boyunca dozlarda ya da hafta ve hafta ilaç kullanılmadan aralıklı yüksek dozlarda (puls) kullanılmaktadır.
-
Olası Yan Etkiler: Baş ağrıları, üst solunum yolu enfeksiyonları, sindirim sistemi semptomları, hipertrigliseridemi, yükselmiş karaciğer transaminazları, nadiren periferik nöropati ve hepatit bulunur.
-
Kontrendikasyon ve Etkileşim: Konjestif kalp yetmezliği de dahil olmak üzere kalp ventriküler fonksiyon bozukluklarında kesinlikle kullanılmamalıdır. İtrakonazol ile birçok ilacın olumsuz etkileşimi olduğu için tedaviye başlamadan hastadan kapsamlı bir ilaç kullanım bilgisi alınmalıdır.
4. Flukonazol
Flukonazol, sistemik tedavilerde tırnaklarda düşük konsantrasyonlara ulaşması nedeniyle daha uzun tedaviler gerektirir.
-
Dozaj: El ve ayak tırnakları için sırasıyla - ay ve - ay boyunca haftalık olarak dozlarda kullanılmaktadır.
-
Olası Yan Etkiler: En sık görülenler mide bulantısı, döküntü, baş ağrısı, karın ağrısı ve yüksek LFT'lerdir. Nadiren karaciğer hasarı veya yetmezliği meydana gelebilir, ancak bağışıklığı baskılanmış hastalarda bunlar daha yaygındır.
-
İlaç Etkileşimleri: Özellikle varfarin ve hipoglisemik ilaçlar ile sık görülür.
-
Avantajları: Flukonazol, terbinafine göre dezavantajlara sahip olmakla birlikte itrakonazole göre avantajlıdır: mide pH'ına veya gıdaya bağlı olmayan emilim, haftada bir doz kullanımı ve kalp hastalıklarında kullanılabilme özelliği gibi.
Destek Tedavisi Önerileri
Bu sistemik onikomikoz tedavilerinde başarılı bir klinik cevap alınsa bile, - ay sonrasında haftalık terbinafin veya itrakonazolün ek tedavileri önerilmektedir. Bunlar destek tedavileri olarak tanımlanır.
Destek tedavileri, özellikle aşağıdaki durumlarda tavsiye edilir:
-
Onikomikozun tırnak kenarlarında 'den geniş tutulumlarında.
-
Tırnak plağının 'ten fazlasının tutulduğu durumlarda.
-
Yavaş büyüyen tırnaklarda.
-
İmmünosüpresyonlu hastalarda.
-
Tırnak matris tutulumlarında.
Onikomikoz Tedavisinde Topikal İlaçlar ve Güncel Yaklaşımlar
Topikal antifungal ilaçlar, onikomikoz tedavisinde giderek popülerlik kazanmaktadır. Bu ilaçların temel avantajları, mantar biyofilmlerine nüfuz edebilmeleri, ilacın sistemik emiliminin yok denecek kadar az olması, sistemik tedavilerde görülen ilaç etkileşimi riskinin olmaması ve düşük yan etki profiline sahip olmalarıdır. Ayrıca laboratuvar takibi gerektirmezler. Tek olumsuzlukları, tedavinin genellikle hafta (yaklaşık yıl) boyunca düzenli kullanım zorunluluğudur.
En yaygın kullanılan topikal antifungaller siklopiroks, efinakonazol, tavaborole ve amorolfin'dir.
Başlıca Topikal Antifungal Tedaviler
-
Siklopiroks Tırnak Cilası: En yaygın kullanılan topikal formdur. Cilalar tırnaklara sürülür ve haftalık olarak alkolle çıkarılmalıdır. Etkinliği artırmak için haftalık tırnak kesimi ve törpülenmesi yapılmalı, hatta aylık olarak podoloji merkezlerinde debridman uygulanması önerilir.
-
Efinakonazol Solüsyonu (Ülkemizde Yok): İlaç iletimini artırmak için hafta boyunca günde bir kez tırnak çevresindeki deri (tırnak kıvrımları, hiponişyum ve tırnak plağının ventral yüzeyi) dahil olmak üzere etkilenen ayak tırnaklarına uygulanmalıdır. Tırnak ojeleri ile kaplı olsa bile tırnaklara nüfuz edebildiği için uygulamadan önce tırnak cilasının çıkarılması gereksizdir. Ancak ilacın tırnak ojesinin formunu bozabileceği unutulmamalıdır.
-
Tavaborole Solüsyonu (Ülkemizde Yok): hafta boyunca günde bir kez kullanılmaktadır. Kozmetik oje veya tırnak cilası uygulamasından önemli ölçüde etkilenmez.
-
Amorolfin Tırnak Cilası: El ve/veya ayak tırnaklarında onikomikoz bulunan hastalarda haftada bir veya iki kez ay boyunca kullanılması önerilir. Tırnak plağından tırnak yatağına nüfuz ettiği için uygulamadan sonra en az - gün etkin konsantrasyonlarda kalmaktadır. Amorolfin, temizlenmiş tırnak plağına uygulanmalı ve kuruyana kadar - dakika bekletilmelidir.
Diğer Topikal ve Doğal Tedaviler
Son zamanlarda onikomikoz için doğal ilaçlar ve reçetesiz satılan tedaviler dikkat çekmektedir. Ancak bu tedaviler üzerinde kapsamlı bilimsel çalışma yoktur. Tedaviler iyi tolere edilebilirlik ve güvenilir gibi görünseler de, daha fazla araştırmaya ihtiyaç vardır.
Önemli Uyarı: Hastaların onikomikozda herhangi bir reçetesiz veya doğal ilaç kullanıp kullanmadıkları mutlaka sorgulanmalıdır. Çünkü bu bileşikler, reçeteli antifungal ilaçlarla önemli farmakolojik etkileşimlere sahip olabilir.
Bilimsel olarak yetersiz ancak popüler olan bazı topikal yaklaşımlar:
-
Çay Ağacı Yağı (TTO): Etkili olduğu ifade edilmektedir.
-
Vicks VapoRub: İçeriğinde etken maddeler olarak okaliptüs yağı, kafir ve mentol ile taşıyıcılar bulunan bu topikal öksürük baskılayıcı ürün, onikomikozda ev ve sosyal medyada en fazla yer verilen tedavi yöntemidir. Günde bir kez hafta uygulanmakta ve etkinliği oldukça başarılı bulunmasına rağmen bilimsel çalışma azdır.
-
Norveç Ladin Ağacından Elde Edilen Reçine: Haşlanmış tereyağı veya hayvansal yağ ile karıştırılan karışım günde bir defa uygulanmaktadır.
-
Meksika Ageratina Pichinchensis (AP) Özütü: Onikomikozlu tırnaklara altı ay boyunca sürülmektedir.
-
Ozonlanmış Ayçiçek Yağı: Kullanılan doğal tedaviler arasındadır.
Onikomikoz Tedavisinde Lazer Uygulamaları ve Kombinasyon Tedavileri
Onikomikoz tedavisinde sistemik ve topikal ilaçlara alternatif olarak değerlendirilen lazer tedavileri ve tedavi başarısını artırmayı amaçlayan kombinasyon tedavileri bulunmaktadır.
Lazer Tedavileri
Lazer tedavileri yılında ABD FDA tarafından onikomikozlar için onaylanmıştır. Ancak günümüze kadar yapılan klinik çalışmaların sonuçları bu yöntemlerin etkinliği konusunda şüpheler uyandırmaktadır:
-
Etkinlik Sorunu: Lazer tedavileri, onikomikozda tırnak görünümünde geçici iyileşmeler sağlasa da, klinik iyileşmeleri tam sağlayamadığını ve hatta neden olan patojenik mantarları ortadan kaldıramadığını göstermektedir.
-
Maliyet ve Konfor: Lazerlerin önemi, yüksek maliyetleri ve uzun süren prosedürleri nedeniyle gittikçe azalmıştır. Klinik cevap için birden fazla tedavi seansı gereksinimi ( aya kadar) ve prosedür sırasında önemli geçici ağrı ve rahatsızlıklara neden olması bu durumu desteklemektedir.
Kombinasyon Tedavileri
Kombinasyon tedavisi, onikomikoz tedavisinde ilaç sinerjisi oluşturmak ve antifungal direncinin önüne geçmek amacıyla tercih edilen bir yaklaşımdır (örneğin, sistemik ve topikal ilaçların birlikte kullanımı). Ancak bugüne kadar bu alanda standart tedavi rejimleri oluşturulmamıştır. Tedavinin kişiselleştirilmesi, en iyi sonuçları elde etmek için kilit rol oynamaktadır.
Çocuklarda Onikomikoz Tedavisi
Çocuklarda onikomikoz tedavisinde kullanılabilecek onaylanmış sistemik tedaviler bulunmamaktadır. Bununla birlikte, terbinafin, itrakonazol ve flukonazol onam dışı (off-label) olarak kullanılmaktadır.
Topikal tedavilerde ise yaş sınırlamaları bulunmaktadır:
-
Tavaborole ve efinakonazol yaş üstü çocuklarda kullanılabilir.
-
Siklopiroks ise yaş üstü çocuklarda kullanılabilir.
Yaşlılarda Onikomikoz Tedavisi
Yaşlılarda onikomikoz tedavi protokolleri ve seçenekleri, genel olarak erişkinlerde olduğu gibidir. Ancak yaşlı hastalarda, yavaş tırnak büyümesi, tekrarlayan tırnak distrofisi ile diyabet ve periferik vasküler hastalık sıklığının yüksek olması nedeniyle antifungal tedaviye zayıf yanıtlar gözlenebilmektedir.
Ayrıca ileri yaşlarda eşlik eden diğer hastalıklar ve kullanılan çoklu ilaçlar (polifarmasi) nedeniyle sistemik antifungal seçiminde dikkatli olunmalıdır. Bu nedenle, öncelikle topikal antifungaller seçilmelidir; sistemik tedavi gerekli ise genellikle terbinafin tercih edilmelidir.
Gebelikte ve Emzirme Döneminde Onikomikoz Tedavisi
Gebe ve emziren kadınlarda sistemik ve topikal antifungaller dahil olmak üzere onikomikoz tedavileri önerilmez.
Hastalığın Tekrarlanması ve Korunma (Profilaksi)
Onikomikoz tedavileri sonrası tam iyileşme olsa da olmasa da, hastalık - oranında yüksek bir tekrarlama özelliğine sahiptir. Bu durum, genetik yatkınlığı olanlarda, onikomikoz aile öyküsü bulunanlarda ve immünosüpresyonu olan hastalarda daha sık görülmektedir. Onikomikozda mantarların biyofilm oluşturmaları bu olasılığı daha fazla desteklemektedir.
Tedavi başarısı ve tekrarlamayı önlemede, tedavi öncesi hastanın eğitimi çok önemlidir.
Tekrarlama Riskini Azaltma Yöntemleri
Onikomikozlarda sistemik antifungal kullanımı sonrası profilaksi için topikal bir antifungal kullanımı (haftada iki kez), bu tekrarları önemli ölçüde azaltmaktadır. Topikal antifungallerin koruyucu amaçla kullanım süresi tartışmalıdır; bazı çalışmalarda bu süre ömür boyu olarak ifade edilmektedir.
Bunun dışında, tekrarlamayı önlemek için hastalara aşağıdaki yaşam tarzı değişiklikleri konusunda danışmanlık yapılmalıdır:
-
Ayakları serin ve kuru tutmak.
-
Kapalı ve dar ayakkabı giymemek.
-
Enfekte ayakkabıların atılması veya antifungal sprey, ultraviyole C veya ozonla tedavi edilmesi.
-
Enfekte çorapların atılması veya sıcak suyla yıkanarak tedavi edilmesi.
-
Travmayı önlemek için tırnakların kısa kesilmesi.
-
Islak ve halka açık alanlarda terlik kullanılması.
-
Etkilenen aile üyelerinin derhal tedavi edilmesi.