- Gösterim: 18753
Nörofibromatozis tip 1 (NF1), doğumda 1 görülme sıklığı ile en yaygın görülen nörokutanöz sendromlar içerisinde yer almaktadır. Genetik geçiş otozomal dominant olmasına rağmen, olguların % 50'sinde genetik mutasyonlar ile ortaya çıkmaktadır. NF1 genetik hastalığında penetrans, yani klinik bulguların ne zaman ve ne kadarının ortaya çıkacağı belirsizdir. Bu özellikler ile anne-babada klinik bulguların değişkenliği, doğum öncesi danışmanlığı ve ileriye dönük rehberliği zorlaştırmaktadır. NF1 düşündürebilecek deri belirtileri arasında kasık ve koltuk altında çillenme, makülleri ve nörofibromlar(daha detaylı bilgi için...) yer almaktadır. Bu klinik bulgular yaş ile ortaya çıkmaktadır. Klinik bulguların % 50'si ilk 1 yaşa kadar görülürken, % 97'si 8 yaşa kadar ortaya çıkmaktadır.
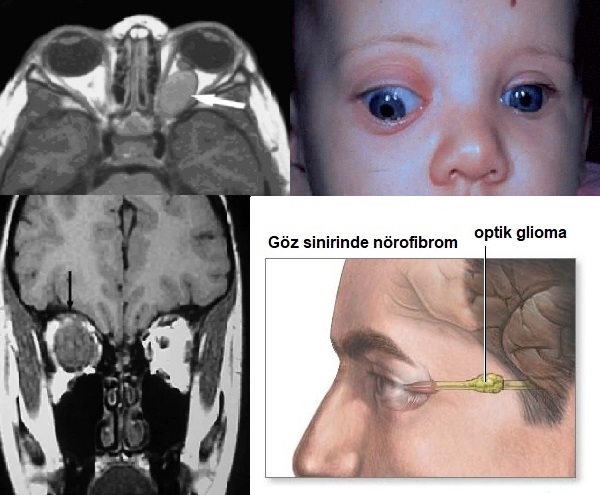
NF1'den sorumlu gen, 17. kromozomun kısa kolunda lokalizedir ve nörofibromin yapımını kontrol etmektedir. Bu gendeki mutasyon sonrası nörofibromin yapımındaki düzensizlikler, klinik tablodaki tümörlerin gelişiminden sorumludur. Bu gendeki mutasyonların lokasyonları ve türleri, sendromdaki klinik bulguları da belirlemektedir. Örneğin, NF1 geninin ucundaki bir gen mutasyonu, NF1'de optik sinir gliomu gelişme riskini belirlemektedir. Bu nedenle son yıllarda NF1 hastalarda bu gen üzerinde daha fazla çalışma yapılması istenmektedir.
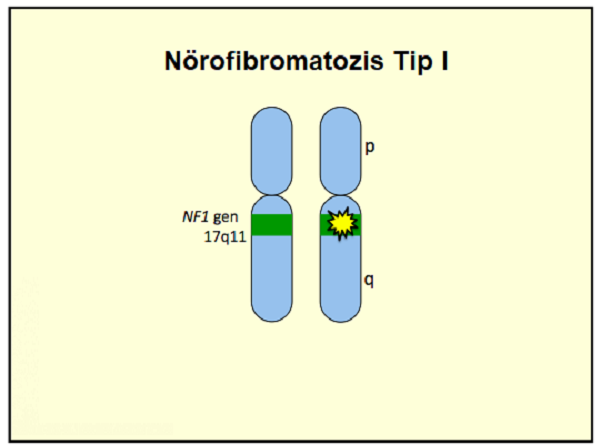
NF1, bu gendeki mutasyon ile birlikte klinik sistem tutulumları ve belirtileri göstermektedir.
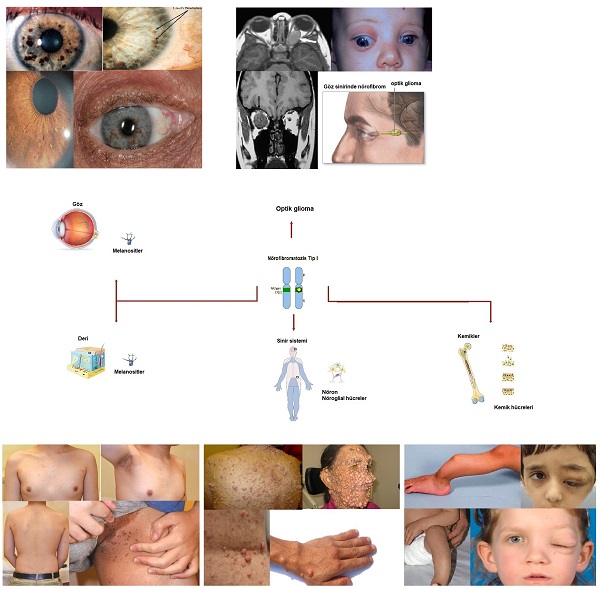
NF1'de Deri ve Sistem Tutulumları
NF1'de deride benign ve malign tümörler görülürken, ilk 6 yaş içerisinde iç organlarda tümörlerin gelişim riski oldukça yüksektir.
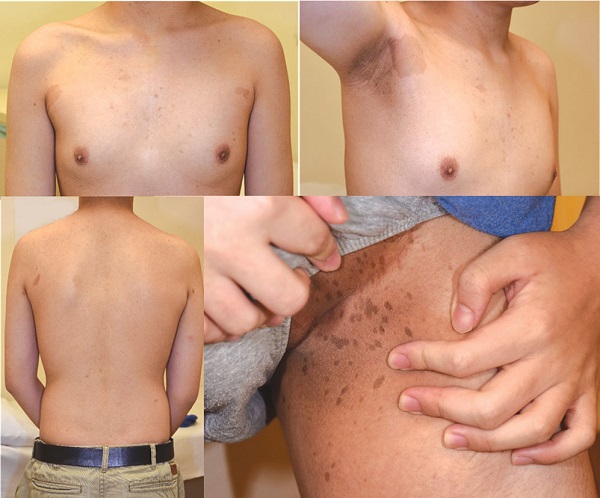
makülleri (CALM'ler) başta olmak üzere derinin diğer hiperpigmente lekeleri, doğum sonrası ilk 2 yıl içerisinde ortaya çıkmaktadır. CALM'lerin koltuk altı ve kasık gibi katlantı yerlerinde neden olduğu çillenme, Crowe belirtisi olarak tanımlanmaktadır (NF1 için en spesifik deri belirtilerinden birisidir; çapında yuvarlak, açık-koyu renkli lekelerdir ve sıklıkla yaş döneminde görülmeye başlanmaktadır).
NF1'de deride sinir sisteminin tutulumu ile nörofibromlar gelişmektedir. Bunlar çocuklarda görülür. Nörofibromlar estetik alanlar dahil tüm vücutta çıkabilmeleri, büyüyebilmeleri, deriye sapları ile tutunan büyük kitleler yapmaları ve ağrılı olmaları nedeniyle son derece önemli tümörlerdir. Başlangıçta deri içerisinde yavaş büyüyen nodüller iken, ergenlik ve kadınlarda hamilelik sırasında sayıları ve boyutları hızla artmaktadır. Maalesef malign değişim riskleri yakından takip edilmelidir.
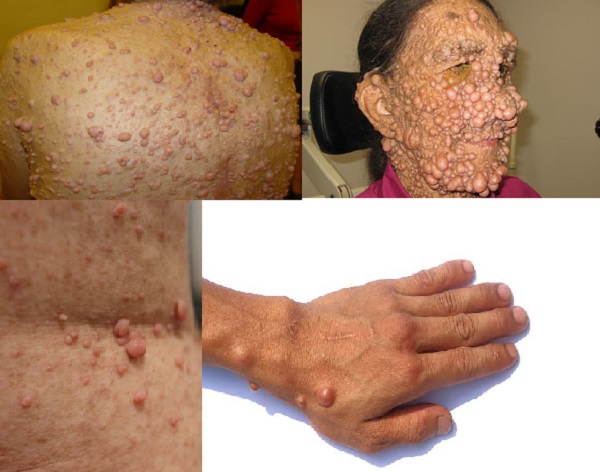
Nörofibromların büyük ve bir sapla deriye tutunan formları "Pleksiform nörofibrom (PN'ler)" olarak tanımlanır ve NF1 hastalarının üçte birinde görülmektedir. Sıklıkla üzerindeki deride pigment değişiklikleri ve aşırı kıllanma olabilmektedir. Çoğu pleksiform nörofibrom klinik olarak yavaş bir seyir izlemektedir. Ancak hızla büyüyen pleksiform nörofibromların erken tanımlanması önemlidir; çünkü bu, olası kötü huylu nörofibrom dönüşümünün bir işareti olabilir. PN'lerin % 15'inde kötü huylu nörofibrom-sarkom gelişebileceği riski unutulmamalıdır. Atipik PN ve nörofibromatozlar hatta sarkomlarda, kromozom üzerindeki lokusunda mutasyonlar gösterilmiştir. NF1 hastalarda bu gen lokusunun genetik araştırması bu riski değerlendirmede önemli olabilir.
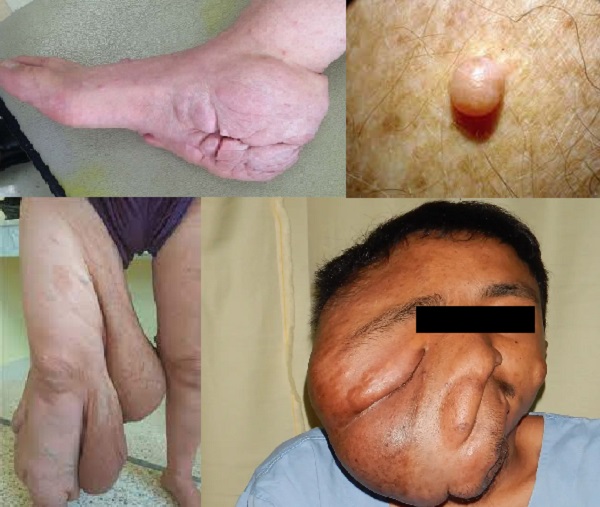
NF1 hastalarda Wilms tümör, duodenal karsinomalar ve feokromasitomalar gibi iç organ tümör gelişimi riskinin normalden kat daha fazla olduğu unutulmamalıdır.
Periferal sinir kılıflarının malign seyirli tümörleri (), periferal sinirlerin kılıf hücreleri olan Schwann hücrelerinden kaynaklanan sarkomlardır. Klinik olarak gözlenen MPNST hastalarının yarısını NF1 hastaları oluşturmaktadır. MPNST sıklıkla yaş döneminde ağrılı, hızla büyüyen, şişen nörofibromlardır. Akciğer, kemik, karaciğer ve yumuşak dokulara erken metastaz göstermeleri nedeniyle akıldan çıkarılmamalıdır.
NF1'de yukarıda tanımlanan ve sık görülen deri belirtileri dışında; mavi-kırmızı maküller nörofibromlar, pseudoatrofik maküler nörofibromlar, glomus tümör, ksantogranülomalar (kronik miyeloid lösemi-ksantolösemi ile birlikte olabilir), nevus anemicus ve kutanöz melanom görülebilmektedir.
NF1'de sistemik bulgular oldukça fazla sayıdadır. Ancak en sık görülen sistemik bulgular arasında nörolojik-davranışsal bulgular ve iskelet sistemi bulgularını tanımlayabiliriz.
NF1 hastalarında iskelet sistem tutulumunda sıklıkla (nörofibrominin kemikte osteoblast ve osteoprogenitör hücreler üzerindeki etkileri ile):
-
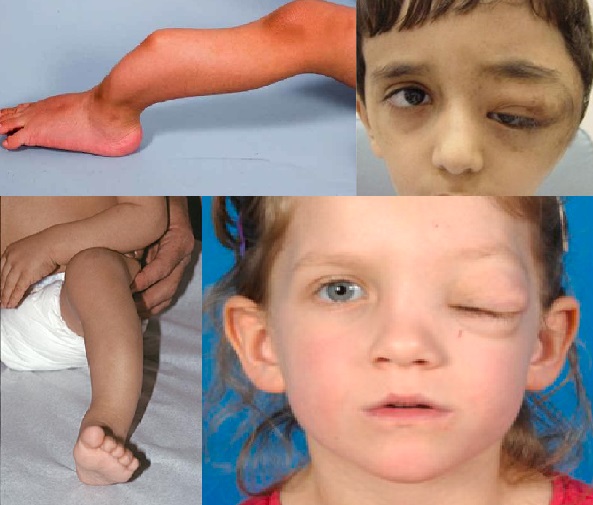
Bacakta doğumsal tibial yalancı artroz () ve
-
Yüz kemiklerinde sfenoid displazi () görülmektedir.
Nörofibromatozis Tanısı
Klinik bulguları aşağıdaki gibi 7 ana grupta topladığımızda:
-
, 'den büyük ve daha fazla lekesinin klinik olarak bulunması.
-
ya da daha fazla nörofibromun varlığı (klinik formu ne olursa olsun) veya varlığı.
-
Koltuk altı ya da kasıkta küçük lekeleri (çillenme-).
-
Optik sinir gliomu.
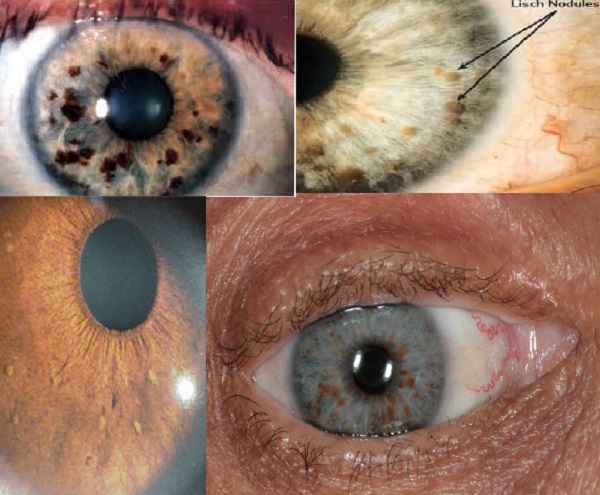
- Gözde iriste ya da daha fazla Lisch nodülünün varlığı.
- Yüz kemiklerinde sfenoid displazi, uzun kemiklerde kortikal incelme ve uzun kemiklerde yalancı eklem oluşumu.
NF1 tanısı için bunlardan en az 2 klinik bulgunun olması gerekmektedir.
NF1 kliniği olan hastanın birinci derece akrabalarında NF1 gen analizi yapılmalıdır. NF1 hastalarına mutlaka göz uzmanlığı tarafından NF konsültasyonu ile muayene yaptırılmalıdır.
Optik glioma ve yüz kemik tutulumu için MR, uzun kemik tutulumları için röntgenler yaptırılmalıdır. Nörofibromlar, PN ve MPNST için PET ve CT yaptırılmalıdır.
NF1 gen mutasyon analizi genellikle klinik şüphesi yüksek olan hastalarda yapılmalıdır. Özellikle doğum öncesi NF danışmanlığı için veya çocuklarda NF şüphesinde yapılabilir.
NF1 Tedavisi
NF1 deri belirtileri arasında yer alan nörofibromlar iyi huyludur ve tedavi için nedenler olmadıkça çıkarılması gerekmez. Ancak özellikle deri altı yerleşimli nörofibromlar veya pleksiform nörofibromlarda klinik olarak hızlı büyüme malign dejenerasyon işareti olabilir, klinik tekrar değerlendirilmeli ve zorunlu biyopsi yapılmalıdır.
Nörofibromlarda cerrahi eksizyon, lazer ve elektrokoter yaygın olarak kullanılmaktadır. Cerrahi çıkarma uygulaması, nörofibromların iyi tanımlanmış bir kapsüle sahip olmamaları ve yüksek kanlanma ile cerrahi sırasında kanama riskleri nedeniyle zordur. Nörofibromlar tam çıkarılmadığında, özellikle hastalarda sık nüks göstermektedir.
Çok sayıda nörofibrom kliniğinde cerrahi uygulamalar uygun olmayabilir. Bu hastalarda orta ve küçük nörofibromlar lokal ve genel anestezi altında lazer ile alınabilir.
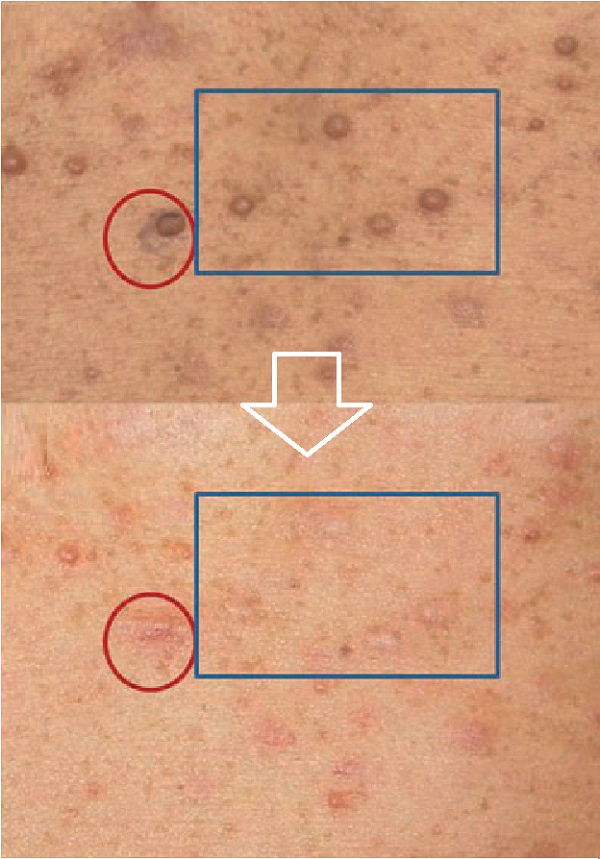
PN'lerin tedavisi sinir dokusunun tutulması nedeniyle daha problemlidir. Bunlarda cerrahi tedavi altın standarttır. Elektrokoter yapılabilir.
NF1'de radyoterapi tercih edilmemelidir. Nörofibromların MPNST'ye dönüşme riskleri nedeniyle radyoterapi bu dönüşüme neden olabilir. Radyoterapi ancak MPNST'lerin tedavisinde destek amaçlı kullanılabilir. Son yıllarda malign periferik sinir kılıfı tümörlerinde yeni glutamin antagonisti ön ilacı olan "JHU395" umut verici görünmektedir. Optik glioma sıklıkla "karboplatin" (vinkristin ile birlikte ya da tek başına) kemoterapötik olarak kullanılmaktadır.
NF1'de Kullanılan İlaçlar
NF1'de deri lezyonlarında kullanılan ve halen çalışmaları devam eden ilaçlar:
-
İmmünosüpresyon ilacı olan "Sirolimus", özellikle PN lezyonlarının büyümesini durdurmak ve ağrı gibi semptomlarını azaltmak amaçlı kullanılmaktadır.
-
Pirfenidone, fibroblastların inhibisyonu ile hastalığın klinik olarak ilerleyişini baskılamak için kullanılmaktadır.
-
Bir tirozin kinaz inhibitörü olan imatinib PN'lerde kullanılmış; tümör hacminde ortalama % 26,5'lik bir azalma ile tümörün ilerlemesinin durdurulması ve gerilemesinde kullanılmıştır.
-
Tirozinaz inhibitörleri (örneğin "kojik asit"), özellikle CALM'lerde hiperpigmentasyon için kullanılmıştır.
-
Son yıllarda CALM'lerde pulse RF + topikal D3 vitamini birlikte kullanılmıştır.
Son yıllarda NF1 hastalarının güneşten yoğun korunma yöntemleri uygulamaları nedeniyle D vitamini seviyeleri düşük bulunmuştur.

