- Gösterim: 34258
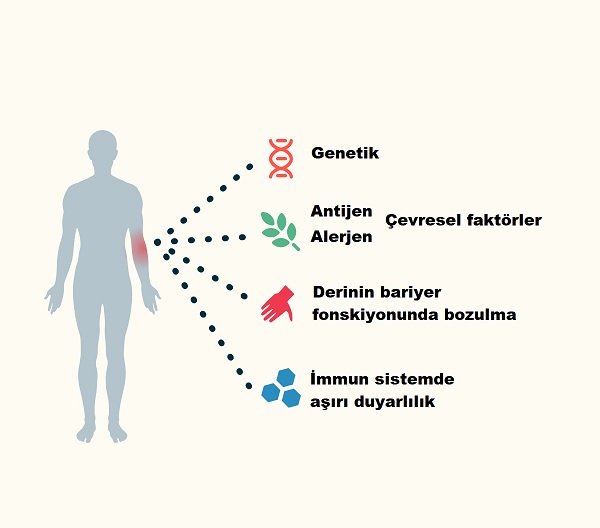
Atopik dermatit (AD), yani atopik egzama, kronik, tekrarlayıcı kaşıntı ve egzama ataklarıyla seyreden bir deri hastalığıdır. Sosyal-ekonomik gelişmişlik ile dünyada artış göstermektedir. AD, "atopik yapı" olarak tanımlanan yatkınlığı olan kişilerde daha fazla görülmektedir. Atopik yapı; sindirim ve solunum sistemi ile deride alerjenlere/antijenlere karşı aşırı duyarlanma sonucu gelişen klinik bulgular ve/veya immünoglobülin E () antikorlarının aşırı üretimine eğilim olarak tanımlanır.
AD, en sık 3-6 ay arasında, bebeklik döneminde başlar. Hastaların çoğu ergenlik döneminde iyileşirken, 'luk bir hasta grubunda iyileşme görülmez ve erişkin dönemde de devam etmektedir. Son yıllarda çocukluk dönemi belirtileri vermeden erişkin dönemde başlayan AD hastalarını daha fazla görmekteyiz.
AD hastalığının oluşumunda iç içe geçmiş ve birbirini olumsuz yönde etkileyen birçok mekanizmadan bahsedilmektedir: deri yapısı ve fonksiyonlarında bozukluklar, genetik yatkınlık, çevresel etkenler, deride yüksek enflamasyona neden olan immün sistemin fonksiyon bozuklukları gibi. Çevresel alerjen ve duyarlandırıcı kimyasallara karşı derinin bariyer fonksiyonunun bozulması, alerjen/antijen duyarlılığı yüksek vücut yapısı, alerjik reaksiyonların çok daha yüksek oranlarda gelişmesi anlamına gelmektedir.
AD’de gelişen alerjen duyarlılık, "atopik yürüyüş" olarak adlandırılmaktadır. Alerjik duyarlanma süreci erken çocukluk döneminde besin alerjileri şeklinde ortaya çıkmaktadır. İlerleyen yaşlarda zamanla besin alerjilerinin bazıları kaybolup, bazıları ömür boyu sürerken yeni besin alerjileri ortaya çıkabilmektedir. Geç çocukluk ve erişkin dönemde ise polen ilişkili besin alerjileri ortaya çıkabilmektedir.
Besin alerjileri konusuna başlamadan önce bazı tanımlamalar:
Besin; insan tüketimine yönelik olarak işlenmiş, yarı işlenmiş ya da çiğ olan herhangi bir maddedir. Besinler; içecekleri, sakız, şekerleme, gıda katkı maddeleri ve diyet takviyelerini de içerir. Ancak yutulan ilaçlar, diş macunu, tütün ürünleri ve kozmetikler (dudak bakım ürünleri gibi) besinlere dâhil değildir.
Besin reaksiyonları; besinlerle ilgili çok sayıda istenmeyen reaksiyon tanımlanmıştır. Bunlardan çoğu hasta tarafından besin alerjisi olarak algılansa da, aslında çoğu besinlerle ortaya çıkan diğer reaksiyonlardır. Besinlerin ya da besinlerle alınabilecek başka etkenlerin; toksik (besin zehirlenmesi), immünolojik ya da immünolojik olmayan mekanizmalarla oluşturabileceği her türlü anormal reaksiyon, besin reaksiyonları olarak kabul edilir.

Besin toleransı, besinlere karşı besin reaksiyonlarının gelişmemesidir. Tolerans, besinlere karşı normal fizyolojik bir cevaptır. Toleransın kırılması, besin alerjenlerine karşı duyarlanmayla sonuçlanır. Bu fizyolojik süreç temel iki mekanizmayla yönetilir: Parçalanmamış alerjenlerin sindirim sisteminden emilimlerinin önlenmesi; emilen antijenlere karşı gelişen immün yanıtın sınırlanması; antijen spesifik hücresel ya da humoral immün yanıtın baskılanmasıdır. Bağırsaklarda mikroorganizmaların çeşitliliği ve büyük miktarda probiyotik kullanımı, ve üretiminde artışa neden olarak immün tolerans gelişiminde önemli rol oynar. Sezaryen doğumlar bağırsak florasında değişime neden olarak besin alerjisi gelişme ihtimalini artırır. Anne sütüyle besleme, bağırsak geçirgenliğini azaltır, probiyotiklerin bağırsak florasında üremesini artırır, miktarını artırır, bağırsak hücre gelişimini destekler. Tolerans sistemi kusursuz olmakla birlikte, çocukların 'sında, erişkinlerin 'sinde alerji ya da intolerans ortaya çıkmaktadır.
Besin intoleransı; besinin alınması sonrası metabolik, toksik, farmakolojik ya da tanımlanamamış mekanizmalar ile gelişen immünolojik olmayan reaksiyonlardır. Besinin sindirilmesinde ya da metabolize edilmesinde yaşanan zorluklardır. Şikâyetlerin ortaya çıkması ve yoğunluğu, tüketilen gıdanın miktarı ile ilişkilidir. Örneğin, bir iki çileği rahat tüketebilen kişi, bir kâse çilek yediği zaman ağız çevresinde kırmızı döküntüler ve iritasyon oluşabilir. Çilek türü meyveler içinde fazla miktarda histamin benzeri aminler ya da histamin salınımına neden olan bileşikler bulunmaktadır. Çikolata, domates ve muz gibi yoğun miktarda biyojenik amin içeren gıdalar da benzer intoleransa yol açabilir.
Besin İntoleransına Örnek Durumlar
-
Laktaz eksikliği (Laktoz intoleransı): Laktoz içeren gıda tüketimi ile gaz, şişkinlik, diyare, geğirti ve karın krampları oluşması.
-
Fruktoz malabsorpsiyonu: Meyve ya da meyve şekeri tüketimi ile şişkinlik, geğirti, diyare oluşması.
-
Aldehit dehidrojenaz eksikliği: Alkol tüketimi ile flushing oluşması (özellikle Asya ırklarında belirgin).
-
Glukoz fosfat dehidrojenaz eksikliği: Erkeklerde sık görülmekte; baklagiller, kırmızı şarap, mercimek, yaban mersini, soya, tonik, nitrofurantoin, dapsone gibi ilaçların kullanımı sonrası hemoliz ortaya çıkması.
-
Kısa zincirli fermente edilebilir karbonhidrat intoleransı: Fermente edilebilir oligosakkarit, disakkarit, monosakkarit ve polyolleri içeren gıda tüketimi sonrası geğirti, karın ağrısı, gaz, diyare gelişmesi.
-
Migren tipi baş ağrısı: Yüksek oranda biyojenik amin içeren gıda tüketimi ile bazı kişilerde ortaya çıkar. Biyojenik aminler pişmiş, bayat ya da bozulmuş olan gıdalarda daha fazla artar.
-
Mast hücre aktivasyonu: aracılı olmayan bir reaksiyon. Alkol, baharat ya da bayat gıda tüketimi tetikleyebilir. Flushing, kaşıntı, ürtiker, diyare, karın krampları ortaya çıkar.
-
Sülfit duyarlılığı: Sülfit içerikli gıdaların tüketimi ile astım atakları ortaya çıkar. Gerçek bir alerjik reaksiyon nadirdir, genellikle intolerans olarak açıklanır.
Besin Alerjisi
Besin alerjisi; temel olay yenilen besinlere karşı toleransın klinik ve immünolojik olarak kırılmasıdır. Besin alerjisinin temelinde çevre gen ilişkisi yatar. Besin yapılarına, özellikle de protein içeriğine karşı aşırı duyarlılık sonucu oluşan anormal immün reaksiyondur. Bu duyarlanma, alerjen/antijenin ağız, sindirim sistemi ile temasının dışında deri ve nadiren solunum yolu ile (polen besin sendromu) oluşmaktadır. Alerjik gıdanın çok az bir miktarının alınmasıyla bile reaksiyon gelişebilmekte ve anafilaksi gibi hayatı tehdit edebilecek farklı bulgular ortaya çıkabilmektedir.
Besin alerjenleri; alerjene özgü bağışıklık hücreleri tarafından tanınan ve spesifik immün reaksiyonlarla karakteristik semptomlara neden olan besin veya besin içindeki tüm maddeler (genellikle protein, ancak bazen de kimyasal hapten) besin alerjenleri olarak tanımlanır. Bazı alerjenler (en sık meyve ve sebze) ilk kez çiğ olarak yenildiğinde dahi alerjik reaksiyonlara neden olabilir. Çoğu besin alerjeni, pişmiş, mide ve bağırsaklarda sindirim sürecinden geçirilmiş olsa bile yine de reaksiyonlara neden olabilir.
Besin alerjilerinde çapraz reaksiyonlar; bu fenomen sadece orijinal alerjen ile değil, aynı zamanda benzer bir alerjen ile de reaksiyonun oluşabilmesi olarak tanımlanır. Huş ağacı poleni, profilinler, lateks ve lipid transfer proteini gibi alerjenlerle gelişen bazı gıdalara karşı çapraz reaksiyonlar oluşabilir.
Atopik yürüyüş; alerjenlere karşı tolerans ve intoleransın erken çocukluk döneminden başlayarak devam ettiği görülmektedir. Bu süreç "atopik yürüyüş" olarak tanımlanmaktadır. Atopik yürüyüşte alerjik duyarlanma sürecinin erken çocukluk döneminde besin alerjisi şeklinde ortaya çıktığı düşünülmektedir. Tavuk yumurtası, inek sütü, buğday, soya ve fıstık bebeklik döneminde en sık suçlanan besinler olup; ilerleyen dönemde balık, kabuklu deniz ürünleri ve kabuklu çerezler; geç çocukluk, adölesan ve erişkin dönemde ise polen ilişkili besin alerjileri (örneğin; huş ağacı poleni alerjisi olanlarda elma, kereviz, havuç ve fındık ile ağız içinde kaşıntı gelişmesi) gelişmektedir. Atopik yürüyüşte zamanla bazı alerjenlere karşı tolerans/intolerans gelişebilir. Örneğin; yumurta ve inek sütü alerjisi zamanla kaybolurken (tolerans), yer fıstığı ve kabuklu deniz ürünleri alerjisi yaşam boyu sürebilir. Bu nedenle her hastanın alerjik değerlendirilmesi dönemsel olarak yapılması gerekmektedir.
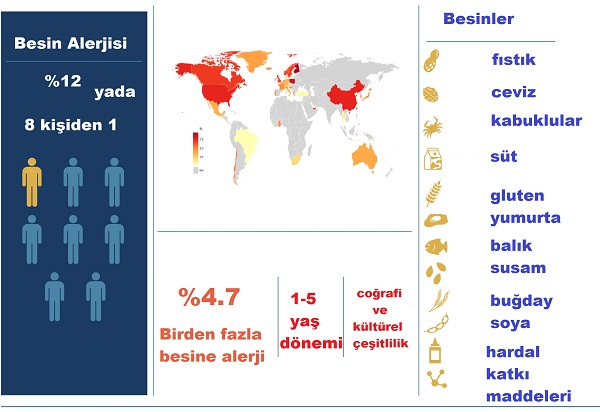
Besin alerjisinin görülme sıklığı tam olarak bilinmemekle birlikte giderek artan bir sorundur. Bunda; besin alerjisi çalışmalarında sadece yaygın alerjen besinler ile çalışılması, sayıları 170'in üzerinde olan besinlerin bu çalışma ve alerji testlerine dâhil edilmemesi, her yıl yeni alerjen besinlerin ve gıda katkı maddelerinin eklenmesi ve maalesef besin alerjisi çalışmaları arasındaki tutarsızlıklar rol oynamaktadır.
Dünya gıda alerji verileri; fıstık, süt, yumurta, balık, kabuklu deniz ürünleri gibi 5 gıdaya karşı en yüksek duyarlılıkları göstermektedir.
Genel olarak besin alerjileri yenidoğan ve çocukluk döneminde erişkine oranla daha sık görülmektedir. Erişkinlerdeki besin alerjisi çocuklukta başlayıp erişkin yaşta devam edebileceği gibi, doğrudan erişkin yaşta da ortaya çıkabilir. Bebeklik ve çocukluk döneminde ortaya çıkan besin alerjisi zamanla kaybolabilirken, erişkin dönemde ortaya çıkan besin alerjisi süreğendir. Veriler, çocuklarda ve yetişkinlerde besin alerjisi görülme sıklığını sırasıyla ve olarak belirtmektedir.
Besin alerjileri arasında 0-3 yaş grubunda en sık olarak inek sütü, yumurta beyazı ve soya alerjisi görülmektedir. Yaşın artması ile birlikte fıstık ve fındık gibi kuru yemişler, polen besin sendromuna neden olan sebze ve meyveler, balık ve kabuklu deniz ürünleri gibi besinler en sık sorumlu besinler arasında yer almaktadır.
Ancak coğrafi-kültürel faktörlere ve beslenme alışkanlıklarına bağlı olarak bazı besin alerjilerine daha fazla rastlanmaktadır. Fransa’da hardal alerjisi, Singapur’da kuş yuvası çorbası alerjisi, Hong Kong’da arı sütü alerjisi, İsrail’de susam en sık reaksiyon gözlenen besin olarak bildirilmiştir. Ülkemizde susam alerjisi gözden kaçırılmamalıdır. Ülkemizde Doğu Karadeniz bölgesinde 6-9 yaş arasındaki çocuklarda yapılan çalışmada en sık alerjenik gıda olarak sırasıyla; kırmızı et, inek sütü, kakao, tavuk yumurtası ve kivi bildirilmiştir.
Hacettepe Üniversitesi tarafından yürütülen bir çalışmada 1 yaş altı çocuklarda en sık inek sütü ve yumurta alerjisi, bir yaş ve daha büyük çocuklarda ise fındık, fıstık, ceviz, et ve balık alerjisi tespit edilmiştir. Çoklu besin alerjileri de görülmekte olup, bunun görülme sıklığı olarak saptanmış ve birden fazla besine karşı duyarlılık en sık 1-5 yaş arası grupta görülmüştür.
Besin Alerjisinin Gelişimi
Sindirim sistemi iç yüzeyini kaplayan mukozal sistemin, potansiyel zararlı patojenler, faydalı bakteriler ve zararlı besin alerjenlerini ayıran, vücudun homeostazını koruyan hassas bir dengesi mevcuttur. İnsan beslenme sürecinin evrimsel dinamiği, gıdalara karşı yüksek tolerans üzerine kuruludur ve bu "oral tolerans" olarak tanımlanır. Besinlerdeki antijenik yapılar sindirim sisteminde fizyolojik, mekanik ve immünolojik engellerle karşılaşır.
-
Fizyolojik engeller: Alerjenin sindirim enzimleri tarafından yıkılması ve bağırsak hareketleri ile atılması.
-
Mekanik engeller: Mukozal hücreler ve bunların üzerini örten mukus yapısı, bağırsak hareketleri.
-
İmmünolojik engeller: Mukusta bulunan antijene spesifik 'nın varlığı, sindirim sistemi dokularında bulunan antijenlere özgü ve , makrofajlar ve retiküloendotelyal sistem (), alternatif kompleman yolları, defensin ve kathelisidin gibi antimikrobiyal peptitler.
Bağırsak mukozasında, lokal immün sistem ile etkileşen besin antijenleri, sınırlı oranda dolaşıma geçer ve herhangi bir tepkime oluşturmadan vücudun farklı bölgelerine taşınır; bunlara karşı genel bir tolerans gelişir. Sindirim sisteminin alerjen toleransı, derinin alerjen toleransından daha yüksektir. Alerjenin alınma dozu, tolerans için farklı mekanizmaları kullanır. Örneğin, yüksek doz alerjen, immün sistemde hücrelerinin azalması ile sağlanırken; düşük doz alerjen, hücrelerinin aktivasyon mekanizmalarını kullanmaktadır. Bu mekanizmaların işleyişinde bozulma ya da yeterince olgunlaşmama ve genetik faktörler varlığında besin proteinlerine duyarlanma, intolerans ve besin alerjisi riski artmaktadır.
Sindirim sisteminin bu özellikleri anne rahminde başlayıp, doğumdan sonra genetik ve çevresel etkenlerle düzenlenmekte ve sürekli gelişmektedir. Bağırsak immün sisteminin, mukozal bariyer fonksiyonunun ve salgısal savunma sisteminin tamamen olgunlaşması için, yeterli miktarda bakteri ve besin alerjeni ile karşılaşılması gereklidir. Buna "hijyen hipotezi" denir.
Besin alerjileri, aracılı (gıda alerjilerinin çoğunda olduğu gibi), aracılı olmayan ( hücre aracılı) ve hem hem de aracılı olan miks besin alerjisi şeklinde gelişebilir. aracılı gelişen reaksiyonların dokularda gelişim süreci 3 fazda gerçekleşir.
IgE Aracılı Reaksiyonların Fazları
1. Duyarlanma Fazı
Dokularda (deri ve sindirim ve solunum mukozasında) makrofajlar, dendritik hücreler gibi antijen sunan hücrelerin alerjen proteini-antijeni alıp işleyerek hücrelerine sunduğu, takiben ve gibi sitokinlerin etkisi altında bu hücrelerin lenfositlere döndüğü ve bunların etkisi ile hücrelerin antijene karşı özgül üreten plazma hücrelerine dönüştüğü fazdır.
2. Effektör Faz
Antijen ile doku tekrar karşılaştığında bu faz çalışmaktadır. Erken-akut ve geç reaksiyonlar gelişmektedir.
-
Akut reaksiyonlarda; saniyeler ve dakikalar içinde dokuda bazofillerden ve mast hücrelerinden salınan histamin, lökotrienler, sitokinler, prostaglandinler, serotonin gibi mediatörlerle dokuda (deri, solunum ve sindirim sistemlerinde) reaksiyon görülür. Duyarlanma sonrası deri ve mukoza hücre zarlarının dış yüzünde bulunan düşük afiniteli reseptör olan salınımında artış olduğu gösterilmiştir. Bu da alerjenlerin hücrelerden hızlı geçişine neden olur (erken reaksiyonlarda önemli).
-
Geç reaksiyonlarda; 2-24 saatte bazofil, eozinofil, lenfosit () oluşan hücre grubu dokulara girmektedir.
3. Kronik Faz
Effektör fazda ortaya çıkan geç reaksiyonların tekrarlaması ile geliştiği düşünülmektedir. Bu fazda dokuda ve lenfositlerin ve sitokinlerinin birlikte yer aldığı gösterilmiştir. Bu patolojiler dokuda damarsal geçirgenlikte artışa, duysal sinirlerin uyarılmasına ve organların fonksiyonunda bozulmalara neden olmaktadır.
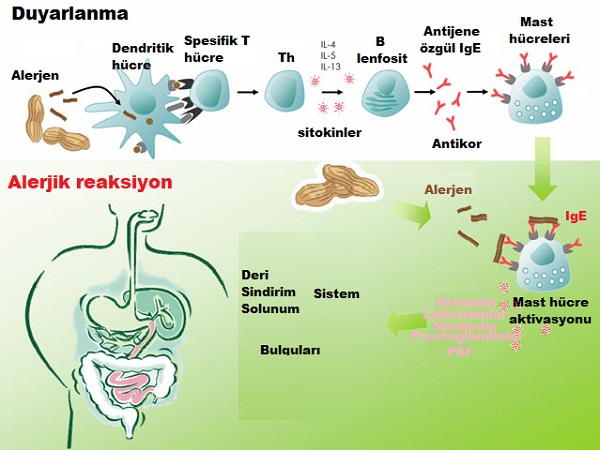
IgE aracılı olmayan besin alerjisinde ise, besin proteinleri ile akciğer ve deride aktivasyonu, bağırsakta ve artmış yanıtı vardır. Ayrıca bu reaksiyonlarda mast ve eozinofil hücrelerin aktivasyonu önemlidir. Mast hücre aktivasyonu doku içinde olduğundan sistemik reaksiyonlar görülmeyebilir; sadece dokuda mukoza yanıtı oluşturur. Mast ve hücrelerinden salınan , dokuya eozinofil hücreleri ve birçok sitokinin göçüne neden olur.
Son yıllarda deri, sindirim ve solunum sisteminde, dokulardaki sinir sisteminin; lenfositler, mast hücreleri ve eozinofiller gibi alerjik yangıda yer alan hücrelerin düzenlenmesinde rol oynadığı gösterilmiştir. Örneğin, sinir büyüme faktörü ile eozinofillerde farklılaşma ve yaşam sürelerinin uzadığı; parasempatik sinir uyarımı ile salınan asetilkolinin akciğer dokusunda antijen aracılı histamin salınımı ve mast hücre degranülasyonunu artırdığı, katekolaminlerin ise mast hücre üzerine baskılayıcı etkisi olduğu gösterilmiştir.
Doğum ile başlayan beslenme süreci (anne sütü ve sonrasındaki besinler ile) ile vücudumuz alerjenlerle karşılaşmaya başlar. Çevremizi sarmalayan alerjenlerin yoğunluğu, genetik yapımız ve alerjik bir yapıya sahip olmamız alerjik reaksiyonları tetikler; ancak ne zaman ve nasıl olacağını hâlâ bilmiyoruz. Hatta bu duyaralanmanın anne rahminde başlayabileceği düşünülmektedir. Normal ve sezaryen doğumlar arasında alerjik farklılıklar gözlenmiştir. Sezaryenle doğan bebeklerin bağırsaklarındaki mikrobiyal flora farkı nedeniyle besin alerjisi gelişim riskinde artış saptanmıştır. Alerjik hastalıkların genetik yatkınlığı ve birinci derece akrabalarda alerjik bir hastalığın görülme riskinin arttığı bilinmektedir. Besin alerjilerinde de çeşitli çalışmalar yapılmıştır. Farklı çalışmalarda özellikle yer fıstığı alerjisinin sınıf 2 geninde yer alan , , , alelleri ve inek sütü alerjisinin mutasyonu ile ilişkisi bildirilmiştir. Fındık alerjisinde geninin alelinde mutasyon bildirilmiştir.
Besin Alerjisi Gelişiminde Etkili Olan Faktörler
Besinle İlişkili Faktörler
-
Epiteliyal bariyerin hasarlanması (alkol, toksinler, bilinmeyen besin içerikleri, deterjanlar)
-
Alerjen tipi ve maruz kalınan dozu
-
Alerjen içindeki adjuvan ve dozu
-
Mikrobiyal ürünler ve mikroplar ile kontaminasyon durumu
-
Besin içerik yapısının etkileri (tekrarlayan protein yapısı, lipitler ve glikolize şeker)
-
Pişirme ısı derecesi
Kişisel Faktörler (Yaş ve İmmün Yapı)
-
Deri mukozanın mikrobiyoması ve bariyer defektleri (derinin filaggrin mutasyonu, antiasit gibi ilaçların kullanımı)
-
Altta yatan hastalıklar (atopik dermatit, rinit, immün yetmezlik gibi)
-
Erişkinlerde besinde risk faktörleri: Polen alerjisi, oral besin alerji sendromu ortaya çıkmasına neden olabilir.
-
Mesleki maruziyet: Lateks alerjisi, muz ve tropikal meyve alerjisi birlikteliğinde olduğu gibi.
-
Tekrarlayan kene ve denizanası sokması, kırmızı et alerjisi gelişmesinde faktör olabilir.
-
Buğday özlü sabunların kullanılması, buğdayla ilişkili egzersize bağlı anafilaksiye neden olabilir.
-
Hızlı kilo kaybı sağlayan diyetler ya da kas arttırmak için kullanılan protein destek ürünleri, aylar sonra buğday ve inek sütü alerjisi gelişimi için risk faktörü olarak bulunmuştur.
Besin Alerjenleri
Besin içeriklerinin antijenik olabilmesi için sindirim sisteminde mukozal hücreleri geçebilecek kadar küçük, immünolojik cevap oluşturacak kadar büyük olması gereklidir. Besinlerde ana alerjenlerin suda çözünen glikoproteinler olduğu gösterilmiştir. Besin alerjenlerinin bilinen özgül bir biyokimyasal veya immünohistokimyasal özelliği yoktur. Ancak besin ve sindirim özellikleri düşünüldüğünde; ısı ve sindirim enzimlerine dirençli, suda çözünen albümin ya da tuzlu suda çözünen globülin grubuna ait proteinlerdir. Çözünebilir antijenler, partikül hâlindeki antijenlere göre daha iyi tolere edilirler. Alerjenlerin duyarlanma fazını yaratabilmesi için gerekli protein miktarı bilinmemekle beraber, duyarlanmış kişide çok çok az miktarlarla karşılaşılınca bile alerjik reaksiyon başlayabilir.
Başlıca alerjen besinler çocukluk çağında inek sütü, tavuk yumurtası, soya fasulyesi, buğday iken, erişkinlerde yer fıstığı, kabuklu deniz ürünleri, balık ve kabuklu yemişlerdir. Diğer alerjen besinler arasında baklagiller, sebzeler, meyveler, sığır eti, kuzu eti, domuz eti, tavuk eti, hindi eti yer alır. En sık gözlenen besin alerjisi sıralamasında süt, fındık, yumurta, fıstık, balık, buğday, deniz kabukluları, soya yer almaktadır.

Besin alerjik reaksiyonları, besinlerin sadece yenilmesi ile ortaya çıkmaz; bu besin içeriğinin solunması ya da deri ile teması ile de gelişebilmektedir.
Besin alerjilerinde çapraz reaksiyonlar da oluşabilmektedir:
- Huş ağacı poleni ( antijeni) ile duyarlanmış kişilerde, benzer antijenik yapılar içeren elma, kiraz, kayısı, sap kerevizi, havuç, maydanoz, patates, fındık antijenleri arasında çapraz reaksiyon görülebilir.

-
Profilinler, tüm bitki hücrelerinde bulunan ve hücre aktin filamanlarını bağlayan proteinlerden biridir. Bu nedenle sap kerevizi-mugwort poleni alerjisi, fındık-polen alerjisi, ot poleni-sap kerevizi ve havuç alerjisi, ağaç poleni-elma, armut, havuç, sap kerevizi ve patates alerjisi ilişkisi, profilinlerin çapraz reaksiyonuna bağlıdır.
-
Lateks-meyve ilişkili alerji de hevein ile ilişkilidir. Hevein, Hevea lateksinde bulunan bir proteindir. Bitkilerde, birçok patojen mantar hücre duvarında, böceklerin dış iskeletinde hevein benzeri parçalar vardır. Bu nedenle lateks alerjileri ile kestane, avokado, muz, kivi, incir, patates, domates gibi farklı meyveler arasında çapraz reaksiyon görülebilir.

-
Bitki lipid transfer proteinleri, fosfolipid taşıyan polipeptitlerdir. Şeftali, kayısı, erik, elma, kiraz, arpada (bira köpüğü) bulunur ve bu nedenle aralarında çapraz reaksiyon görülebilir.
-
Kuşlara karşı alerjinin yumurta alerjisi ile birlikteliği.
-
Ev akarlarına karşı alerjinin deniz kabuklularına karşı alerji ile birlikteliği.
-
Kediye karşı alerjinin domuz etlerine karşı alerji ile birlikteliği.
İnek Sütü
Bebek ve çocuklarda en sık rastlanılan besin alerjenidir. Bebeklik döneminde (en sık 0-1 yaş) ortaya çıkar. Tanısı genellikle bebek 6 aylık olmadan önce konur ve çoğu bebekte 3 yaş civarında toleransla düzelir. Sıklığı oranında oldukça yüksektir. Ancak gelişmekte olan bizim gibi toplumlarda süt hâlen kaçınılmaz bir besin kaynağıdır. İnek sütü ve ürünleri; içeriğinde zengin kalsiyum, riboflavin, fosfor, pantotenik asit, B12 vitamini ve D vitamini kaynağı olmasının yanı sıra, çok zengin protein ve yağlar açısından da son derece zengindir.
İnek sütü alerjisi, inek sütü proteini alerjisi olarak da tanımlanmaktadır. İnek sütünün yapısındaki başlıca proteinler:
-
Kazeinler (-kazein, -kazein, -kazein, -kazein, -kazein); bunlar fosfoproteinlerdir, inek sütü proteinlerinin 'ini oluştururlar.
-
Whey proteinleri (-laktoglobulin, -laktoalbümin, sığır immünoglobulinleri, sığır serum albümini); inek sütü proteinlerinin yaklaşık 'sini oluştururlar.
-
Ayrıca az miktarda laktoferrin, lipaz, esteraz gibi proteinler bulunur.
İnek sütü alerjisinde özellikle çocuklarda sindirim problemleri (örn. ishal, kusma, kabızlık ve reflü), cilt problemleri (örn. egzama ve ürtiker), solunum belirtileri (örn. inatçı öksürük ve hışıltı) ve diğer daha genel alerji belirtileri (örn. yorgunluk, uyku problemi) de görülebilir. İnek sütü alerjisi olan bebeklerin ve küçük çocukların 'sinde en az 2 organ sistemini etkileyen, 2 ya da daha fazla belirti görülür.
Klinik bulgular sıklıkla inek sütü ile beslenmeden sonraki ilk 2 saat içerisinde ortaya çıkmakla birlikte (1 hafta sonra geç) başlayabilir. Belirtiler çok çeşitli olabildiği için süt alerjisini şikâyetler ile bağdaştırmak zorlaşmaktadır. Belirtiler bazen bebeğin olası davranışlarına (ağlama, huzursuzluk) veya diğer sık görülen problemlere benzediğinde (uyuma güçlüğü, burun akıntısı) durum daha da zorlaşmaktadır. Sadece anne sütüyle beslenen bebeklerde annenin diyetindeki inek sütü proteinlerinin anne sütüne geçerek bebekte klinik şikâyetler oluşturabilmektedir.
İnek sütü alerjisi olan çoğu hastada birden fazla süt proteinine alerji saptanmıştır. Kazeinlerin ve -laktoglobulinin inek sütü alerjisinde majör alerjenler olduğu düşünülmektedir. Bunlardan -laktoglobulin aside dirençlidir, mideden geçerken etkilenmez. -laktoalbümin ve sığır serum albümini ise minör inek sütü alerjenleridir.
İnek sütü alerjisi klinik olarak çocuklarda atopik dermatit, infantil kolik, sürekli huzursuzluk, reflü, özofajit, gıda ilişkili hırıltılı solunum, enterokolit/proktokolit, kabızlık-konstipasyon yaparken; erişkinlerde ise solunum yolu, cilt ve gastrointestinal sistem bulguları görülebilir.
İnek sütü alerjisi 1 yaşın sonunda , 2 yaşta , 3 yaşta oranında düzelir. Erişkin dönemde var ise daha uzun sürmektedir.
Süt alerjisinde hastanın yoğurt toleransı sorgulanmalıdır. Yoğurdu kolay tüketen hastalarda süt ve yoğurda karşı deri prick testlerinde gelişen pozitif sonuç değerleri daha düşüktür.
Önemli bir bilgi ise inek sütü ile keçi sütü () ve koyun sütü arasında çapraz alerjik reaksiyon görülebilme riskidir.
İnek sütü kısıtlamalarında alternatif kaynaklar ya da güçlendirilmiş (kalsiyum, D vitamini gibi) katkılı besinler diyetlere eklenmelidir. Güçlendirilmiş alternatif içecekler bebekler için uygun değildir ve güvenli olmayabilir. Yeni yürümeye başlayan çocuklar ve gençler için kullanılabilir. Güçlendirilmiş soya içeceği ( açısından) tolere ediliyor ise inek sütü yerine alternatif olabilir (uygun protein ve yeterli yağ içerdiğinden). Güçlendirilmiş pirinç, badem ve patates sütü içecekleri protein açısından çok düşüktür ve yüksek kalori içerikleri ile uygun değildir (obezite riski). Bu nedenle ilk 6 ay sadece anne sütü ile beslenme önerilir. Hatta 2 yaşına kadar emzirme, inek sütü alerjilerinde önerilmektedir.
Sütten kaçınma diyetleri sadece sütü değil; tam yağlı yoğurtlar, tereyağı, peynir gibi süt ürünlerini ve sütte üretilen işlenmiş gıdaları da (bisküvi, muffin ve kek gibi) kapsadığı için, çocuklarda beslenmede bu kısıtlama oldukça zordur. Özellikle bu ürünlerden alınan esansiyel yağlar desteklenmelidir. Esansiyel yağ asitleri açısından sütsüz margarin veya bitkisel yağlar (zeytin, kanola, soya, mısır, aspir vb.) beslenme programına eklenmelidir. Protein eksiği mümkün ise et, balık, kümes hayvanları, yumurta, kabuklu yemişler, baklagillerden karşılanmalıdır ve tohumlar ek kaynaklardır (bunlar çocuklar tarafından kolay sevilip yenilmez ve birçoğunun alerji riskleri aileleri tedirgin etmektedir).
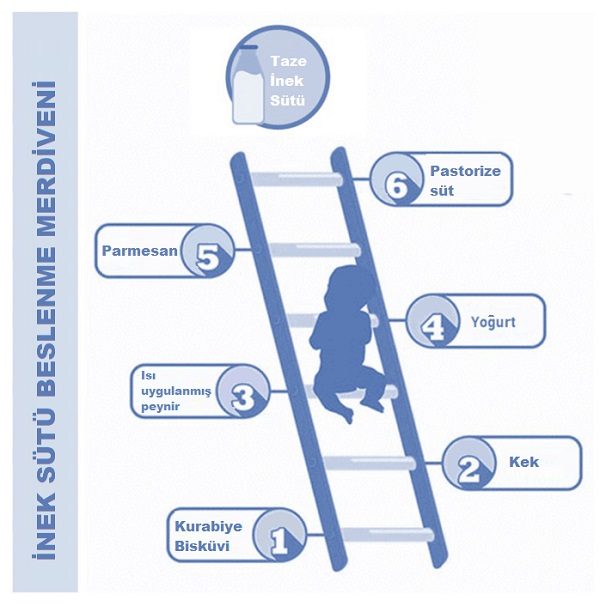
İnek sütü alerjisi riski nedeniyle toleransın sağlanması için çocuklarda inek sütü ve süt ürünleri verilirken aşağıda "süt merdiveni" olarak tanımlanan şekilde süt ve süt ürünleri verilmelidir.
Buğday
Tam ve zenginleştirilmiş tahıllar mükemmel bir besin kompleksidir; karbonhidrat, tiamin, niasin, riboflavin, demir, zengin lif, magnezyum ve B6 vitamini sağlar. Hatta birçok tahıl günümüzde artık folik asitle zenginleştirilmiştir. Buğday, beslenme alışkanlıklarımızda en yaygın kullanılan, özellikle çocuklarda önemli bir gıda alerjenidir. Buğday proteinlerini suda çözünen albüminler, tuzlu suda çözünen globülinler, etanolde çözünen prolaminler ve gluteninler oluşturur. Sıklıkla alerjen etken glutendir. Buğdayın yanı sıra çavdar, arpa ve bunların melezlenmiş çeşitlerinde de maalesef alerjen glüten bulunmaktadır. Alerjilerde buğday diyette kısıtlandığında, bunun yerine besinsel kaynağa alternatif tahıllar konulmalıdır (glüten unutulmadan). Giderek artan çeşitli alternatif glütensiz hazır ürünler ve unlar mevcuttur. Buğday alerjisinde glüten içermeyen diğer tahıllar ile desteklenen kısıtlama diyetleri etkili olmaktadır. Ancak bu ürünlere erişimin kısıtlı olması, ekonomik olarak maliyetli sıkıntılar yaratmaktadır. Hastanın ya da ailesinin glütensiz ürünleri kendilerinin temin etmesi ve hazırlamaları daha düşük maliyetli ve güvenilir olabilir.
Buğday unlarındaki lektine spesifik olmayan bağlanması ile, cilt prick testinde birçok tahıla karşı reaksiyon görülebilir ve test sonuçlarını yanıltabilir.
Buğday unu alerjisi erişkinlerde sık değildir ama aspirin veya egzersizle birlikte tüketildiğinde anafilaksi bildirilmiştir.
Arpa ile ürtikeryal döküntü, arpa maltı ile sistemik reaksiyonlar, darı tohumu, karabuğday, mısır alımı ile erişkinlerde ciddi anafilaktik reaksiyonlar bildirilmiştir.
Balık
Yemekle, solunmakla ve deri ile temas yolu ile alerjik reaksiyonlar gelişebilmektedir. Balık alerjisi ileri yaşlarda gelişmekte ve yaşam boyu devam etmektedir. Balık parvalbümine majör antijendir ve sadece balık ve amfibianların kaslarında bulunur. Özellikle erişkinde balık türleri arasındaki çapraz alerjik reaksiyonlar gelişebilmektedir.
Kabuklu Yemişler
Kabuklu yemişler hem erişkin hem çocuklarda (2-4 yaş) alerjendir. Alerji yaşam boyu kalır. Kabuklu yemişler badem, fındık ve türleri, ceviz, kestane, çam fıstığı, antep fıstığı olarak bilinir.
Yer fıstığı ile çapraz duyarlılıkları çocuklarda olabilir ama erişkinlerde yoktur.
Fındık alerjisi genelde çocuklukta başlar. Erişkinde görülen reaksiyonlar daha ciddidir. Fındığın en önemli alerjeni antijeni olup, huş ağacı polen duyarlılığı ile ilişkisi saptanmıştır.
Baklagiller
Keten tohumu, ayçiçeği, susam, pamuk, haşhaş ve ayçiçeği tohumlarına ya da çekirdeklerine bağlı olarak erişkinlerde anafilaktik reaksiyonlar az olgu sayıları ile görülebilmektedir. Özellikle ülkemizde susam ve susam yağı tüketiminin daha fazla olması nedeniyle daha dikkatli olunmalıdır.
Nohut tüketimi ile yakınmaları olanlarda, çift kör plasebo kontrollü besin uyarısı ile olguların 'ünde anafilaksi, solunum ve cilt tutulumu ile alerji tespit edilmiştir.
Karides
Pen a 1, Ag 1, Ag 2, SA II, majör antijenleridir. ve farklı türlerin tropomyozini ile benzerlik gösterir. En sık ürtiker, anjioödem, astım, rinit şeklinde alerjik reaksiyonlar görülmektedir.
Kabuklu deniz hayvanları, ev tozu miteları ve hamam böcekleri arasında çapraz duyarlanma bildirilmiştir; bunun da tropomyozin ile ilişkili olduğu düşünülmektedir.
Mürekkep Balığı
Genelde yenmesinden sonra görülmekle birlikte, pişirme suyunun buharının solunması ile alerji gelişebilir.
Et
Et alerjisi tüm gıda alerjilerinin 'sini oluşturmaktadır. Başlıca sığır eti olmak üzere, sırayla koyun, domuz, tavuk, hindi eti ile alerjiler bildirilmiştir (et yenildiğinde gelişen reaksiyonların ete mi yoksa hayvanlara yetiştirilme sırasında verilen ilaç/antibiyotiklere bağlı olup olmadığı çok iyi anlaşılmalıdır). Çocukluk ve erişkinlik döneminde nadir görülür. Çocuklarda atopik dermatit ve inek sütü alerjisi ile birlikteliği bilinmektedir.
Et alerjisinin çoğunun sığır etinde bulunan sığır serum albüminine duyarlanma sonucu geliştiği gösterilmiştir. Sığır etinde ayrıca sığır gama globülini de bulunmaktadır. Bunlar ısıya duyarlı proteinlerdir ve iyi pişmiş etler, bu proteine duyarlı kişilerce tolere edilebilir. Ancak iyi pişmiş eti tolere edemeyen hastalar da bildirilmiştir; bu kişilerde miyoglobülin sorumlu tutulmuştur. Aktin de olası bir alerjen olarak düşünülmüştür.
Çocuklarda sığır serum albüminine karşı olan duyarlanma yaş büyüdükçe kaybolabilir; ancak erişkinlerde başladığında kaybolmaz.
İnek sütü alerjisi olan çocuklarda diyetten bifteğin çıkarılması gerekmez; ancak sığır eti alerjisi olanlarda inek sütü proteinlerinin kısıtlanması gerektiği düşünülmektedir (bu konu hâlen tartışmalıdır).
Sebzeler
Sap kerevizine karşı çift kör plasebo kontrollü besin uyarısı ile değerlendirmelerinde oranında alerji saptanmıştır. Bu hastalarda huş ağacı poleni ya da mugwort polen duyarlılığı da vardır.
Havuç alerjeni 'dir, homoloğudur. Çift kör plasebo kontrollü besin verilmesi ile alerji saptanmıştır. Huş ağacı poleni, Ora worth polen ya da mugwort polen duyarlılığı ile birliktelik vardır.
Kıvırcık ve kuşkonmazın yenmesi ile, kaynatıldığı suyun solunması veya deri ile direkt temas ile de alerji gelişebilir.
Domates alerjisinde en sık oral alerji sendromu belirtileri görülmektedir. Domates alerjisi ile lateks alerjisi ve polen duyarlılığı oluşabilir.
Patates alerjisinde kontakt ürtiker ve solunum yolu belirtileri sık görülmektedir.
Soğan ailesi ile astım ve kontakt dermatit görülebilir.
Meyveler
Şeftali, erişkinlerde en sık meyve alerjisi nedenidir. Oral alerji sendromu, temas ürtikeri ve sistemik alerji belirtileri görülebilir. Çoğunda polen alerjisi vardır.
Elmada alerjenler ve 'dir ve yapısal olarak huş polenlerine benzediği için çapraz reaksiyon görülür. Elma yenmesi ile oral alerji, sindirim ve sistemik belirtiler görülebilir.
Avokado sistemik anafilaksi reaksiyonu yapabilir ve muz, karpuz ve kivi ile çapraz reaksiyon ile alerji yapabilir.
Kavun ve kivi, oral alerji sendromu ve anafilaksi yapabilir. Ragweed polen duyarlılığında kavun yenmesi ile alerji olabilir. Kivi de ot ve huş ağacı poleni ile çapraz etkileşim yapabilir.
Besin Alerjisinde Klinik Bulgular
Besin alerjisi olan hastalarda en sık görülen belirtiler sırasıyla sindirim sistemi, deri ve solunum sistemi bulgularıdır.
-
Sindirim sistemi bulguları sıklık sırasına göre mukuslu gaita, kanlı gaita, kanlı mukuslu gaita, kabızlık, kusma, ishal, karın ağrısı ve kanlı kusma’dır.
-
Cilt bulguları sıklığına göre sıralandığında; ürtiker, anjioödem ve atopik dermatit olduğu görülmektedir.
-
Solunum sistemi bulguları ise rinit, wheezing ve öksürük olarak sıralanmaktadır.
Besin alerjisi olan çocuklar erken dönemde atopik dermatit ve ilerleyen yıllarda astım, alerjik rinit gelişimi açısından risk taşımaktadır. Besin alerjisine en sık eşlik eden alerjik hastalığın erken dönemde atopik dermatit olduğunu desteklemektedir. Atopik dermatit olan çocuklarda oranında besin alerjisi olduğu bildirilmektedir.
Besin Alerjisine Ait Cilt Klinik Bulguları
Deri bulguları, sindirim ve solunum sistemi bulguları ve anafilaksi gibi sistemik reaksiyonlar olarak karşımıza çıkabilir.
Cilt reaksiyonları, alerjenin gelişme mekanizmasına bağlı olarak değişmektedir.
-
aracılı duyarlılıkta ürtiker ve anjioödem: Besin alerjisi reaksiyonlarının en sık görülen şeklidir. Buna rağmen tam olarak sıklıkları bilinmemektedir. Sorumlu antijeni içeren besinin yenmesinden sonra dakikalar içinde ortaya çıkan semptomlar nedeniyle sebep-sonuç ilişkisi hastalar için çok kolay yakalanabilir. Sorumlu besinler erişkinde sıklıkla balık, karides, fındık ve fıstık iken, çocuklarda yumurta, süt, fıstık ve fındığı içerir.
-
aracılı olmayan duyarlılıkta temas-kontakt egzama: Herhangi bir yaşta görülebilmesine karşın erişkinlerde daha sıktır. Sıklıkla ellerde ve yüzde tekrarlayıcı, kaşıntılı egzematöz lezyonlar bulunur. Özellikle çiğ balık, ıstakoz, et ve yumurta gibi gıda sektöründe çalışanlarda görülür. Tanıyı kesinleştirmek için deri yama testleri yapılabilir (temas egzaması hakkında daha detaylı bilgi için...).
-
Miks mekanizma ile olan duyarlılıkta atopik dermatit: Erken süt çocukluğu döneminde başlar, yaşla birlikte klinik belirtiler azalır/kaybolur. Ciddi atopik dermatiti bulunan çocukların 'inde besin alerjisi bulunur. Tanıda gıda spesifik antikorları, alerjen spesifik deri testleri, eliminasyon diyeti ve oral provokasyon testleri kullanılmaktadır (atopik dermatit detaylı bilgi için...).
-
Dermatitis herpetiformis: Her yaş grubunda görülebilir. Gluten duyarlı enteropati ile ilişkili, kronik kabarıklık ile kronik seyreden bir cilt hastalığıdır. Kol ve bacakların dış yüzeyinde ve kalçalarda simetrik dağılan, ciddi kaşıntılı papüloveziküler kızarıklık ile karakterizedir. Dermatitis herpetiformis tanısı, karakteristik cilt lezyonlarının varlığına ve biyopsi ile derinin dermal-epidermal bileşkesinde antikorlarının birikiminin gösterilmesine dayanır (daha detaylı bilgi için...).
Besin ile Tetiklenen Alerjik Anafilaksi Reaksiyonu
Besin alerjik reaksiyonlarının hayatı tehdit eden en önemlisi anafilaksi’dir. Hastane acil servislerinde görülen anafilaksilerin en az üçte birinin altta yatan nedeni besin alerjileridir. Alerjik reaksiyon sırasında mast hücre mediatörlerinin çok yoğun salınımına bağlı hipotansiyon, dolaşım sisteminin çökmesi, kalp ritim düzensizlikleri gelişebilir.
Besinler ile İlişkili Ancak Egzersiz ile Tetiklenen Anafilaksi
Anafilaksinin bu nadir formu, hastanın sorumlu besini almasından sonra 2-4 saat içinde, ancak egzersiz yapmasıyla gelişir. Semptomlar egzersiz süresince herhangi bir zamanda gelişebilse de, vakada ilk 30 dakika içinde görülür. Egzersiz olmadığında hasta sorumlu besini yedikten sonra hiçbir reaksiyon oluşmaz. Bu hastalarda genel olarak astım ve diğer atopik hastalıklarla ilgili şikâyetleri vardır. Besin-egzersiz reaksiyonlarında suçlanan besine karşı cilt testi pozitiftir ve bu besine karşı erken yaşlarda reaksiyon öyküsü bulunmaktadır. Bu anafilaksi kadınlarda erkeklerden daha sıktır ve 16-30 yaş döneminde daha sık görülür. Bu hastalık için kesin mekanizma tam olarak bilinmemektedir. En sık reaksiyon yaptığı görülen besinler buğday, karides, meyve, süt, kereviz ve balık gibi bazı gıdalardır.
Besin İlişkili Diğer Nadir Aşırı Duyarlılık Reaksiyonları
Özellikle 6 ayın altındaki süt çocuklarında sulandırılmamış pastörize inek sütü alımı, sindirim sisteminde kanamalara, bu da demir eksikliği anemisine neden olur. Bu hastalarda özel beslenmeye geçilmesi (daha yüksek ısıtma ile hazırlanmış inek sütü kullanımı) genellikle bu kanamayı 3 gün içinde anlamlı düzeyde kontrol altına almaktadır.
Bazı hastalarda klasik besin reaksiyonlarına ek olarak elleme ve damarsal problemler bildirilmekle birlikte, bilimsel kanıt hâlen yetersizdir.
Bazı çalışmalar gıda duyarlılığı ile migren ve epilepsi arasında ilişki kurmakta; hatta bunların tedavisinde en az alerjen besinlerin kullanıldığı diyet programları önermektedir.
Besin Alerjilerinde Tanı
Tüm hastalıkların tanısında kullanılan algoritma besin alerjisi için de geçerlidir. Besin alerjisinin tanısal yaklaşımı hastalık öyküsü (anamnez) ve fizik muayene ile başlar. İyi bir anamnez; hastanın şikâyetlerini ne kadar iyi ve detaylı ifade etmesi ile doktorun besin alerjileri hakkındaki deneyimli bilgisi ile ilişkilidir. Besin alerjisi ve reaksiyonlarında anamnezde doktor soruları değişken olmakla birlikte, sorulması gereken sorular şöyle sıralanabilir:
-
Şikâyetleri tetiklediği düşünülen besin/besinler?
-
Şüpheli besinin alınma şekli (çiğ, taze, pişmiş...)?
-
Şüpheli besinin alınma miktarı ile şikâyetler arasındaki korelasyon. Şüpheli besin çok küçük miktarlarda bile alınsa şikâyetlerde alevlenme var mı?
-
Besin alındıktan sonra reaksiyonların başlama süresi, şiddeti?
-
Şikâyetlerin alevlenmesi, sıklığı ve şiddeti ile şüpheli besinin alınma zamanı arasındaki ilişki?
-
Sorumlu besin her alındığında aynı şikâyetlerin gelişip gelişmediği?
-
Şüpheli besin-şikâyetler arasında hasta kendi başına hiç denemeler yaptı mı?
-
Şüpheli besin sonrası gelişen en sık şikâyetler?
-
Şikâyetler arasında; hapşırma, öksürük, nefes zorluğu, taşikardi, anjiyoödem, senkop, ürtiker, ishal, kolik, kusma var mı?
-
Klinik bulguları etkileyen başka faktörlerin varlığı (egzersiz gibi)?
-
Besin reaksiyonunun en son ne zaman gözlendiği gibi.
Atopik dermatit (AD) olan bir hastada besin alerjisi ve reaksiyonları düşünüldüğünde, ilk basamak hastadan basit ancak sistematik bir sorgulama alınmalıdır.
Ayrıntılı bir anamnezden sonra diğer tanısal testlere geçilir.
Diyet Günlükleri
Hastalardan, belirli zaman diliminde ağızdan aldıkları her bir maddenin (sakız dâhil) tarih-saat kaydını tutmaları istenir. Bu kayıtlara gelişen tüm klinik bulgular eklenir. Daha sonra besin – alerjik reaksiyonlar arasında herhangi bir ilişki olup olmadığı değerlendirilir. Bu takip ve kayıt süreci, bazen hasta tarafından fark edilmemiş besin-alerji ilişkilerinin bile yakalanabilmesini sağlamaktadır.
Eliminasyon Diyetleri
Bu diyetler tanı amaçlı ve tedavide kullanılır. Farklı yöntemler kullanılmaktadır. En basit ve sık kullanılan yöntem, en fazla alerji yapan 1-2 besinin katı bir şekilde kısıtlanmasıdır. Bu şekilde 2 hafta diyet uygulanır. Bu diyetlerin başarısı; şüpheli doğru alerjen/alerjenlerin saptanmasına, şüpheli alerjenin tüm formlarının diyetten tamamen çıkartılabilmesine ve diyet süresince klinik şikâyetlerin takip edilmesine bağlıdır. Bu süre sonunda hastanın şikâyetleri azalır ise, kısıtlanan besinler ile ilgili deri testleri ve kanda spesifik ’lere bakılır. Bunlar da pozitif ise bu besinler ile provokasyon testleri yapılır. Bu süre sonunda hastanın şikâyetleri devam ediyor ise (kısıtlama kurallarına tam uyulmasına rağmen) kısıtlanan besinlerin alerjen olma olasılığı azalmaktadır.
Örneğin, inek sütü alerjisi düşünülen çocuklarda beslenmede inek sütü eliminasyonu yapılır. Diyete soya içerikli süt formülleri, hazır formülize edilmiş kazein hidrolizatlar ( gibi) veya elemental formüller ( gibi) eklenir. Bu diyet sürecinde klinik şikâyet ve bulguların gerilemesi, inek sütü alerjisi ihtimalinin çok yüksek olmasını destekler. Ancak laktoz intoleransı unutulmamalıdır.
Eliminasyon diyetleri, kaçınma kör tolerans testleri öncesinde de önerilmektedir.
Eğer hastada şüpheli bir besin alerjeni yok ise hastaya 2 hafta katı eliminasyon diyeti uygulanır. Sadece pirinç (pilav, sade pirinç krispileri ve cipsleri), ananas, kayısı, şeftali, armut (konserveleri, nektar ya da meyve suları da olabilir), kuzu ve tavuk eti, kuşkonmaz, havuç, patates, salatalık, marul, beyaz sirke, zeytinyağı, tuz ve günlük 50 gr şeker kamışı ya da pancardan elde edilen şekere beslenmede izin verilmektedir. Bu diyete uyum sağlamak oldukça zor. Ancak bu süre sonunda hastanın şikâyetleri azalır ise alerjen besinler ile provokasyon testleri yapılır. Ancak 2 haftanın sonunda düzelme olmaz ise hastanın şikâyetleri ile besin alerjisi ilişkisi tekrar değerlendirilir. Besin alerjisi şüphesi var ise elemental diyete geçilir. Elemental diyet olarak hazır besin karışımları 2 hafta tüketilir ( ve gibi). Hastanın semptomları bir elemental diyete rağmen kaybolmaz ise artık besin alerjisini düşünemeyiz. Eliminasyon diyeti başarılı oldu ise buna devam ederken besinler ile provokasyon testleri yapılabilir.
Gıda provokasyon testlerinin neden ve nasıl yapılacağı, olası riskleri hastaya ve ailesine çok iyi anlatılmalıdır (olası gelişebilecek anafilaksi gibi reaksiyonlar gibi). Hastaya zaman tanınarak karar verilmesi istenmektedir.
Kanda Total Ölçümü
Total değerleri yaş gruplarına göre normal aralığın üzerindeki değerler yüksek olarak kabul edilir.
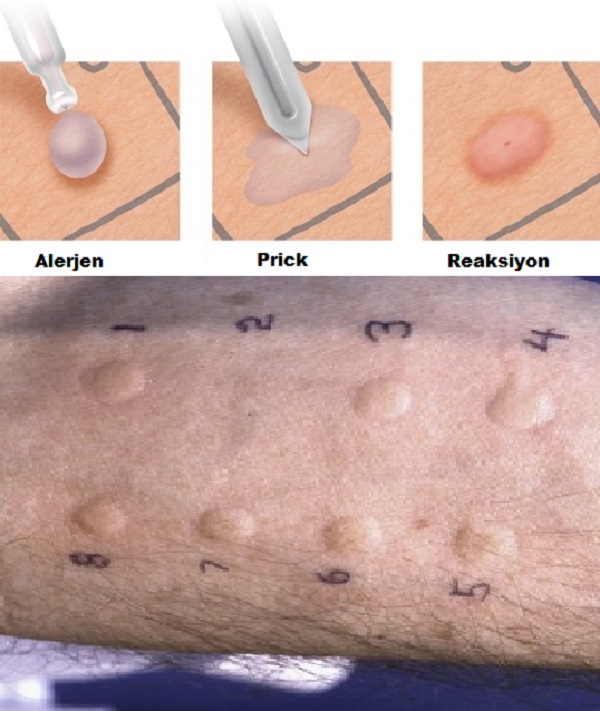
Deri Prick Testleri
Sıklıkla aracılı besin alerjilerinin tanısal testlerinde kullanılır. Besin ekstreleri çizilerek (prick) ya da delinerek bütünlüğü bozulan deri üzerine konularak deride gelişen reaksiyonlar değerlendirilir. Bu değerlendirmede pozitif (histamin) ve negatif (salin) kontrolleri teknikleri de kullanılır. Herhangi bir besin alerjenine karşı negatif kontrol alanında kabarıklıktan fazla kabarmalar pozitif kabul edilir (diğer bütün değerler negatif kabul edilir). Bu testler uluslararası geçerliliği kabul edilmiş standartlarda kullanılmaktadır.
Testler prick için farklı sistemler kullanılsa da sıklıkla Stallerpoint prick lanset kullanılmaktadır. Lanset alerjen solüsyona batırılır, sonra deriye prick uygulanır; bu nedenle test "prick-prick test" olarak da tanımlanmaktadır. Sıklıkla kol ön yüzü tercih edilmektedir. Pozitif kontrol () ve negatif kontrol solüsyonu (sodyum/disodyum-fosfat, ALK) kullanılır. Prick test alanında ödemin çapı 15. dakikada ölçülür. Negatif kontrolün çapından gelişen reaksiyonlar pozitif kabul edilir. Prick testi sırasında besinler; süt, yumurta akı, fıstık; solunan alerjenler; Dermatophagoides pteronyssinus ve farinea, alternaria, polen karışımı ve lateks’e karşı duyarlılıkları değerlendirilir. İnek sütü için prick testinin tanısal doğruluğu, olarak kabul edilir.
Deri prick (puncture) testleri için şüpheli besinlerden ya da ağırlık/volüm konsantrasyonlar hazırlanarak prick testler yapılır. Bunun için ticari ürünler ve taze ürünler kullanılabilir. Taze ürünler havuç, kereviz, kiraz, elma, domates, portakal ve şeftali için kullanılırken; bezelye, fıstık ve ceviz için ticari ürünler, fındıkta RAST kullanılmaktadır. Bunlar içerisinde en duyarlı sonuçlar taze besinler ile hazırlananlardır.
Test sonuçlarının değerlendirilmesi için negatif ve pozitif kontroller de uygulanmaktadır. Negatif kontrol için alerjenin hazırlandığı solüsyonlar kullanılmaktadır (salin buffer gliserol). Pozitif kontrol histamin ya da kodein ile yapılmaktadır. Pozitif kontrol alanında maksimum çapında endürasyon oluşmaktadır. Normal yanıt olmalıdır. Pozitif kontrol alanında endürasyonun olması negatif olarak değerlendirilmektedir.
Test uygulama alanı olarak ön kol iç yüzeyi, üst kol dış yüzeyi ve sırt tercih edilmektedir. Test alanı alkol ile silinir, test yapılacak alerjen sayısı kadar, aralıklar ile işaretleme yapılır. Önce alerjen damlatılıp lanset ile epidermis hafifçe kaldırılır. Alerjenlerin olduğu özel kaplara lanset batırılarak sonra epidermise batırıldığında buna "prick to prick testi" denilmektedir (daha yoğun alerjen anlamına gelmektedir). Prick testi sırasında deri üzerinde kalan alerjen solüsyon hemen silinmez. Silinme okumadan hemen önce yapılır.
Test alanının değerlendirilmesi içerisinde yapılmaktadır. Test alanında endürasyon (deriden kabarma) önemlidir ve bunun çapı ölçülmektedir (tam yuvarlak değil ise en uzun ve kısa çap toplanır ve ikiye bölünerek ortalama endürasyon çapı bulunur). Testten sonra uygulama alanında kaşıntı olabilir. Kaşınma yoğun olduğunda soğuk su ile yıkama, alkol ile silinme veya steroidli kremlerin kullanımı önerilebilir.
Prick testlerinde sistemik reaksiyonlar, anafilaksi ve geç faz reaksiyonları olabilir. Sistemik reaksiyon riski , anafilaksi olarak ifade edilmektedir. Özellikle şeftali, çilek, erik, kiraz gibi Rosaceae familyası, kaju, fıstık gibi Anacardiaceae familyası, papaya gibi Caricaceae familyasında bu riskler daha fazladır.
Anafilaksi riski olan hastalar test sonrası gözlem altında kalmalıdır (ağır astım, beta bloker kullanımı, gebelik, lateks ve ilaç testlerinde).
Testte deride epidermal hafif bir çizik oluşturulmaktadır. Çok hafif ağrılı/ağrısız olması hastalar için oldukça avantajlıdır. Test sonuçları yarım/bir saat içerisinde hemen gözlenebilmektedir (spesifik testleri haftalar sürebilmektedir). Sonuçların hasta ile birlikte değerlendirilmesi ve hastanın pozitif sonuçları direkt görmesi, sonrasındaki diyetlere uyumu kolaylaştırmaktadır.
Gıda katkı maddelerinin düşük moleküler ağırlıkları nedeniyle deri prick testlerinde kullanılmaz.
Prick deri testleri yalancı negatif ve pozitiflik verme oranları oldukça yüksektir. Bu nedenle ile yapılmış ve sonucun pozitif olduğu durumlarda ya da dilüsyonlarda testler tekrarlanmalıdır.
Test sonuçları pozitif çıkan gıdalar hemen alerjen kabul edilmez. Bu gıdalar ile provokasyon testleri yapılarak kontrol edilmesi gerekmektedir. Hatta test sonuçları negatif bile çıkmış olsa, şüpheli besinler yine bu şekilde provokasyon testleri ile kontrol edilmelidir.
Deri prick testleri besin kısıtlamaları öncesi son derece önemlidir. Ancak deri testleri besin alerjisine karşı antikorlarının varlığını değerlendirmekte olup, besin alerjileri antikorları olmaksızın da gelişebilmektedir.
Testlerin yapılması sırasında alerjik reaksiyonlar ve anafilaksi gelişme riskleri düşüktür. Ancak deri prick testleri uygun endikasyonlarda yapılmalı, gereksiz yere uygulanmamalıdır.
Besin Alerjisinde Deri Prick Testlerinin Endikasyonları
Deri prick testleri aşağıdaki klinik durumlarda endikedir:
-
Rinit / Rinokonjonktivit / Rinosinüzit / Alerjik konjonktivit
-
Astım
-
Atopik dermatit
-
Anafilaksi, ürtiker, egzema akut alevlenmesi olan besin alerjileri
-
Şüpheli lateks alerjisi
-
Alerjik neden düşündüren kronik ürtiker
-
Bronkopulmoner aspergillozis
-
Eozinofilik özofajit ve eozinofilik gastroenteritis
Besin Alerjisinde Deri Prick Testlerinin Gerekli Olmadığı Durumlar
Aşağıdaki durumlarda deri prick testlerinin yapılmasına gerek yoktur:
-
Alerjik/atopik özelliği olmayan kişilerde deri döküntülerinde
-
Alerji öyküsü olmayan kronik ürtiker
-
Alerjik görünümü olmayan gıda intoleransı (irritabl bağırsak hastalığı)
-
Alerjen yatkınlığının değerlendirilmesi
-
Alerji öyküsü olmayan kronik zayıflıkta
-
Migren / davranış bozuklukları
-
Sigara, duman, parfüm gibi iritanların değerlendirilmesi
-
Klinik bulgu olmamasına rağmen alerji değerlendirilmesi (aile öyküsü gibi)
Besin Alerjisinde Deri Prick Testlerinin Yapılamayacağı Özel Durumlar
Aşağıdaki özel durumlarda deri prick testleri yapılmamalıdır:
-
Yaygın deri lezyonu varlığı (normal deriye yapılma zorunluluğu nedeniyle)
-
Ağır dermografizm
-
Uyumsuzluk
-
Antihistaminik veya benzeri ilaçların kesilememesi durumu
-
Persistan ağır/stabil olmayan astım
-
Hamilelik
-
Bebekler ve yenidoğanlarda
-
Beta-bloker kullanan hastalarda
Besin Alerjisinde Deri Prick Testlerinin Sonuçlarını Etkileyen Özel Durumlar
Aşağıdaki faktörler deri prick testlerinin sonuçlarını etkileyebilir:
-
Dermografizm
-
Nörolojik durumlar ( ya da spinal kord hasarları)
-
Diyabetik nöropati
-
Yakında geçirilmiş anafilaksi
-
İleri yaş
-
Lenfödem
-
Viral enfeksiyonlar sırasında
İntradermal Deri Testleri
İntradermal testler, -bağımlı alerjilerde ve geç tip duyarlılığın değerlendirilmesinde kullanılmaktadır. Testlerin yapılması sırasında alerjik reaksiyonlar ve anafilaksi gelişme riskleri yüksektir. Bu testler sadece böcek venom duyarlılığı, beta-laktam antibiyotik alerjilerinde deneyimli bir uzman tarafından uygulanmalı ve çok iyi bir yorum gereklidir.
Besinler ile intradermal deri testleri tercih edilmemektedir (korelasyon kurmak zor olduğu için). Hatta riskler nedeniyle kontrendike olarak tanımlanmaktadır.
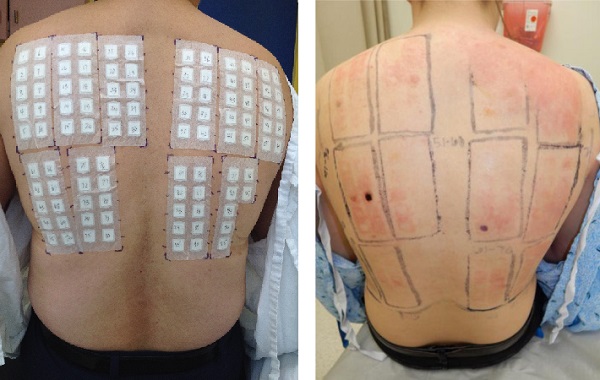
Deri Yama (Patch) Testleri
Deri teması ile besin alerjenleri deride alerjik kontakt dermatite () neden olmaktadır. Bunun saptanması için standart deri yama testleri kullanılmaktadır. Atopik dermatit ()’li hastalarda alerjik kontakt dermatit () görülme sıklığı () genel popülasyonla benzer düzeylerdedir. 'de yama testleri:
-
Göz kapakları ve/veya yüz, boyun kıvrımları, el üstleri ve parmak uçlarında veziküler dermatit varlığında
-
Olağandışı/atipik lezyon yerleşim yerleri (örneğin; ayak yerleşimi).
-
İleri yaşlarda başlayan dermatitlerde
-
Standart tedavisine yanıt vermeyen hastalarda
-
İleri yaşlarda geç başlayan ve atopi aile öyküsü olmayan 'li hastalarda kullanılabilir.
Besin alerjilerinde sık kullanılan bir deri testi değildir. Ancak temas ile gelişen gecikmiş duyarlılığın değerlendirilmesinde anlamlıdır (Tip IV hipersensitivite). Deri yama testleri ise; besin alerjisi şüphesi olan ancak pozitif deri prick test sonucu olmayan ya da anlamlı serum spesifik yüksekliği tespit edilemeyen hastalarda, hastalığı alevlendiren nedenin saptanamadığı ve kliniğin şiddetli ve/veya tedaviye dirençli hastalarında, birçok alerjene karşı duyarlanması var ancak kanıtlanmış klinik bulguları olmayan hastalarında tercih edilmektedir.
Tam Kan Sayımı, Total ve Eozinofil Sayısı
Özellikle yüksek total seviyesi varsa diğer test sonuçlarında yalancı pozitif sonuçlara neden olabilmektedir.
Serum Alerjen Spesifik Testleri
aracılı besin alerjilerinde serumda alerjene spesifik antikorların (’lerin) ölçüldüğü testlerdir (RAST testleri). Birçok test kiti kullanımı ile birlikte günümüzde "CAP System FEIA" veya "UniCAP" yöntemleri ile yapılan besin spesifik antikorlarının kantitatif ölçümlerinin sonuçlarının besin alerjileri ile daha korele olduğu gösterilmiştir. Bazı besinler için spesifik tanı değerleri belirlenmiş olup, bu değerlerden daha yüksek besin spesifik düzeyleri hastanın besinle karşılaştığında 'ten fazla bir olasılıkla alerjik reaksiyon geliştireceğini gösterir.
Bu testler; hastanın kliniğinde dermografizm ve test alanında egzematöz lezyonların varlığında, deri prick testleri yapılamıyor ise (antihistamin gibi ilaçlar kesilemiyor ise), erken çocukluk dönemi gibi test uyumunun azaldığı dönemlerde tercih edilir. İki yaşın üzerindeki çocuklarda, bebeklik dönemine kıyasla besin spesifik ’nin tanısal değeri daha düşüktür; bunun nedeni yaşla besin alerjisinin azalmasına rağmen spesifik ’nin hâlen saptanabilir olmasıdır.
Besin spesifik serumda ImmunoCAP gibi yöntemler ile yapılmaktadır. ImmunoCAP yönteminde spesifik ölçüm aralığı 'dir ve düzeylerine göre ve olarak belirlenmektedir. 'den yüksek değerler pozitif olarak kabul edilir. üzerindeki değerler dilüe edilerek ölçülmektedir.
Ancak deri testlerinde olduğu gibi besin alerjilerinin antikorları olmaksızın gelişebildikleri unutulmamalıdır. Ayrıca bu testler daha fazla zaman ve ekonomik bütçe gerektirmektedir.
Çift Kör Plasebo Kontrollü Besin Provokasyon Testi (Ç)
Bu test, besin alerjisi tanısında "altın standart"tır. Bu test için kullanılacak besin/besinler anamnez ve klinik bulgular, cilt testi ve/veya spesifik testlerine göre belirlenir. Besin alerjisi muhtemel olmayan besinler için açık provokasyon veya tek kör provokasyon yapılabilir, ancak bu metotlarla pozitif reaksiyonların çok küçük süt çocukları dışında Ç’leri ile doğrulanması gereklidir. Diğer test sonuçları pozitif olmasına rağmen şüpheli besinlerin yalnızca 'ü Ç ile kanıtlanabilmektedir.
Potansiyel olarak tehlikeli bir yöntem olması nedeniyle bir alerji uzmanı tarafından ve hastanede uygulanmalıdır. Duyarlılığı yüksek testler olmakla birlikte, provokasyon testinin negatif olması şüpheli alerjen besinin dışlanmasını sağlar; ancak testin pozitif çıkması şüpheli besinin alerjen olduğunu kanıtlamaz.
öncesinde şüpheli besin testten gün önce (sekonder disakkaridaz eksikliği olan hastalarda daha uzun süre) diyetten çıkartılır.
Antihistaminikler gereken süre kadar kesilmeli, diğer ilaçlar akut semptomları önleyecek minimal düzeye indirilmelidir.
Bazı astımlı hastalarda test için uygun pulmoner rezervin ( beklenen değerin 'i) emniyete alınması için kısa süre steroid kullanılması gerekebilir.
Provokasyon sırasında hasta sağlıklı olmalı, ateş, kusma, ishal olmamalı, rinit ve/veya astımı kontrol altında olmalıdır. Hayatı tehdit eden anafilaksi öyküsü olan hastaların tanıları öykü ve laboratuvar testleriyle konulamıyorsa, besin yükleme testi yoğun bakım şartlarında yapılmalıdır.
Uygulama sırasında gelişebilecek acil durumlar için gerekli hazırlıklar yapıldıktan sonra düşük dozdan başlayarak artan dozlarda besin verilir. Her ’da bir, doz logaritmik olarak artırılarak verilir. Bu uygulama ciddi alerjik reaksiyon riskini azaltır ve en düşük provoke eden dozun tespitini sağlar. Total doz her seferde maksimum harcanan miktara göre veya hastanın ağırlığına göre hesaplanmalıdır.
Bu testte kurutulmuş dehidrate gıdalar kullanılmaktadır. Bu gıdaların test için kullanımını ve saklanmasını kolaylaştırmaktadır. Tahıllar (buğday, yulaf, çavdar, pirinç, arpa, soya vb.) bu amaçla un formları ile kullanılmaktadır. Kuruyemişler ve baklagiller basit bir havan/blenderda toz hâline getirilebilir. Süt ve yumurta tozları rahatlıkla temin edilebilir. Kamp ya da uzun saklama amaçlı dondurulmuş sebzeler ve etler kullanılabilir. Bu ürünleri bulurken en büyük sıkıntı, bunların içerisinde katkı maddeleri ve koruyucuların varlığı ve ne kadar olduklarıdır. Bu nedenle bu hazır ürünleri almak yerine güvenilir bir biyokimya laboratuvarında bunlar daha güvenli hazırlatılabilir. Balık, kabuklular ve yumuşakçaların hazırlanması oldukça problemlidir. Mikrodalgada bunlar kurutulabilir. İkinci problem bunların yoğun koku ve tatlarıdır. Ancak kurutulduktan sonra tüm gıdalar gibi kapsül içerisinde verilecek olması bu olumsuzluğu ortadan kaldırmaktadır.
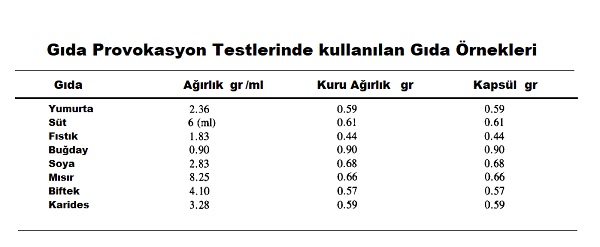
Kapsülleri çocuklarda kullanımı zor olduğu için bunlarda taşıyıcı olarak farklı yöntemler kullanılmaktadır. Nestle firmasının Vivonex tozları, özellikle dondurulmuş ve un hâline getirilmiş gıdaların karıştırılarak çocuklarda kullanılabileceği bir formdur. Milk shake bazı besinlerin testinde çocuklarda kullanılabilir. Elma suları, toz gıdaların tatlarının baskılanması için iyi bir seçenektir. Çocuklarda mercimek çorbası yine toz gıdaların maskelenmesi için kullanılabilir. Ancak bu şekilde gıda provokasyon testlerinde dikkatli olunmalıdır.
"Ağız alerji sendromu" (yani gıda alımı ile ağızda ve boğazda kaşıntı, şişme gelişmesi) riski, kapsülsüz gıda provokasyon testlerinde bulunmaktadır. Kapsülsüz gıda provokasyon testleri sırasında bu tür alerjik reaksiyonlar daha hızlı gelişmektedir (kapsül kullanımında kapsül açılana kadar reaksiyon gelişmez). Hazırlanan bu gıda numunelerinin gıda provokasyonunda kullanılabilmesi için hastanın bu gıdaları görsel, tat ve koku ile tanımaması gerekmektedir. Bu nedenle gıdaların kapsülle ya da başka bir taşıyıcı ile verilmesi gerekmektedir.
Kuru gıdalar ve plasebo kapsüller içerisinde hastaya verilmektedir. Kapsüller (00, beyaz, opak jelatin, titanyum oksit ile renklendirilmiş) sıklıkla tercih edilmektedir. Tercih nedenleri, hastanın yiyeceği görememesi, tadını ve kokusunu fark etmemesi ve kapsül içerisinde büyük oranlarda gıdanın konulabilmesidir. Örneğin, bütün bir yumurta kurutulduğunda yaklaşık ağırlığındadır ve bu miktar yaklaşık ila kapsül içine yerleştirilebilmektedir. Gıdalar Johns Hopkins Üniversitesi tarafından önerilen miktarlarda kapsüllere elle yerleştirilmektedir (kapsül dışında gıda fazlalığı mutlaka silinmelidir). Plasebo kapsüllere aynı şekilde pudra şekeri konulmaktadır.
Plasebo olarak sıklıkla dekstroz kullanılmaktadır. Çikolatanın plasebosu keçi boynuzudur.
Bu testlerin yapılmasında 6 saat öncesinde antihistamin, 12 saat öncesinde beta agonisti, teofilin ve kromolin kesilmelidir. Bunlar test sonuçlarını etkilemektedir.
Gıda provokasyon testleri sırasında verilen gıda miktarı belirli bir düzende artırılmaktadır. Başlangıçta gıda reaksiyonlarını başlatacak miktarların altında dozlar ile başlanmaktadır. Verilen dozlar sonrası gerekli gözlem süresinin olması gerektiği düşünüldüğünde, 1 saat sonra gıda dozu artırılarak tekrar verilmektedir. Bu doz artırımı alerjik reaksiyonlar ortaya çıkana kadar devam edilir. Ya da başlangıçta kuru gıdalarda , sulu gıdalarda ile başlanmaktadır. Doz artırımı bu başlangıç miktarlarının 2 katına olacak şekilde devam etmektedir. Örneğin kuru gıda ile başlanır, 1 saat arayla doz artırılarak 'a kadar devam edilir. Bu şekilde doz artırımı kuru gıdada ’a ulaşılır ve alerjik reaksiyon yok ise bu besin hastane koşullarında doktor gözetiminde direkt besin olarak verilir. 1 saat içerisinde reaksiyon yok ise alerjen gıda olmadığı kararı verilir. Bu şekilde negatif cevap alınması, bu gıdanın pişirilme şekline karşı duyulan şüpheleri de ortadan kaldırmaktadır.
Bu testlerde pozitif sonuç alındığında hasta ve aile alerjen gıda konusunda bilgilendirilmeli ve beslenmesinde özellikle gıda etiketleri çok iyi gözden geçirilmesinin önemi anlatılmalıdır. Hastanın acil durumlarda kullanması gereken adrenalin kalemi ve acil kiti olmalıdır. Bunların kullanımı konusunda hastanın kendisine ve ailesine bilgi ve eğitim verilmelidir. Gıda alerjilerinde düzenli antihistamin kullanımlarının etkinlikleri tartışmalıdır. Bu nedenle düzenli alınması önerilmez.
Gıda alerjilerinin yaşla değişiklik gösteren (yeni gıda alerjileri ya da alerjen gıdaya karşı tolerans gelişimi gibi) dinamik bir süreç olduğu unutulmamalıdır. Bu nedenle zaman zaman testler tekrarlanarak sonuçlar tekrar değerlendirilmektedir. Bu tekrarlar alerjene ve alerjenin reaksiyon şiddetine göre ayda/yılda bir kez tekrarlanmaktadır.
Test sırasında jeneralize ürtiker, eritematöz döküntü, kaşıntı, kusma, karın ağrısı, burun tıkanıklığı, tekrarlayan hapşırık atakları, rinokonjonktivit, stridor, laringospazm, öksürük, vizing, davranış değişiklikleri, hipotansiyon (kan basıncında 'den fazla azalma), anafilaksi gibi objektif semptomlar görüldüğünde test pozitif kabul edilerek sonlandırılır. Negatif besin yükleme testi sonrası akut semptomlar için , süt proteinine bağlı geç reaksiyonlar için gözlendikten sonra hastalar eve gönderilebilir. Hastalar oluşabilecek geç reaksiyonlar hakkında bilgilendirilmelidir.
Besin yükleme testi sırasında ağır sistemik reaksiyon, anafilaksi geliştiyse epinefrin otoenjektörü reçete edilerek aileye bilgi verilmelidir.
Deri testleri negatif ancak bir gıdaya karşı şüphe var ise yerine açık gıda provokasyon testleri yapılabilir. Bu besin oranında iyi tolere edileceğinden diyete eklenerek alerjik reaksiyonlar gözlenebilir. Ancak düşük de olsa ciddi yan etkiler gelişme riski nedeniyle bu testler evde/muayenehanede değil hastanede tekrarlanmalıdır (gıda alerji deri testlerinin yalancı negatifliği unutulmamalıdır). Açık provokasyon gıda testleri, özellikle gıda verildikten sonra alerjik reaksiyonlar gözlenmiyor ise şüpheli bu gıdanın listeden çıkarılması için anlamlı olabilir.
Besin Alerjisinde Tedavi
Besin alerjisinde tedavinin temeli, etken besin/besinlerin diyetten çıkarılması (eliminasyonudur).
Hastalar duyarlı oldukları besinlerin bulunabileceği tüketim maddeleri hakkında bilgilenmelidir. Bu, özellikle çok çok az miktarlarda bile ciddi reaksiyonlara yol açabileceği için yer fıstığı alerjisinde çok önemlidir. Örneğin; fıstık yağlarının tüm yemek soslarında kullanılabileceği, yiyeceklerin hazırlanışı, sunumu sırasında bu bilgilerin paylaşılmayabileceği, hazır gıda ambalajlarında bazen içeriklerin eksik ya da yetersiz olabileceği unutulmamalıdır (gizli/saklı alerjenler).
Ayrıca farklı besinler için aynı mutfak gereçlerinin kullanımı bu gereçlere bulaşmaya neden olabileceği unutulmamalıdır.
Oluşabilecek çapraz reaksiyonlar hakkında da bilgilendirilmelidir.
Spesifik Besin/Besinler İçin Eliminasyon Diyeti
Klinik bulgulara yol açan besin/besinler diyetten çıkarılmaktadır. Özellikle akut reaksiyonlarda ve aracılı besin alerjilerinde ilk adım olmalıdır.
Alerji gelişen bebekler eğer sadece anne sütü alıyorlarsa, anne spesifik besin eliminasyonunun diyetine alınır. Anne diyete uyamıyorsa ya da alerjen ortadan kaldırılamıyorsa (sebep bulunamadıysa) hazır formülize edilmiş mamalara geçilebilir (tam hidrolize mamalar ya da aminoasit mamaları gibi).
Oligoantijenik Diyet
Klinik bulgulara yol açan besin/besinler belirlenemiyor ise, bir grup besin dışında diğer tüm besinler yasaklanır. İzin verilen besinler, günlük beslenmede tat ve besinsel gereksinim yönünden dengeli bir diyettir. Ancak bu diyet yapılırken klinik şikâyet ve bulguların düzelmemesi durumu zordur.
Elemental Diyet
İçeriğinde sadece aminoasitler olan hazır formülize edilmiş besinlerdir. Bebeklik döneminde kullanımı kolay ancak daha ileri yaşlarda bu diyete uyum sağlanması zordur.
Günümüzde besin alerjisinin gelişimini önleyici bir ilaç bulunmamaktadır. Daha çok oluşan semptomlara yönelik tedavi uygulanır.
Ancak hastaya/ailesine/yakın çevresine olası bir acil durumda ne yapılması gerektiği, acil kullanılacak ilaçlar, başvurulacak adresler ve telefonlar konusunda bilgi verilmelidir. Hatta hasta bu bilgileri içeren bir yazılı formu sürekli yanında taşımalıdır. Anafilaksi gibi hayatı tehdit edici durumlarda adrenalin kullanılmalıdır. Adrenalin için hazır enjektörler bulunmaktadır. Bu riski taşıyan hastalar adrenalin oto enjektör taşımalı ve kullanımı konusunda hastaya/ailesine/yakın çevresine eğitilmelidirler. Anafilaksi durumunda adrenalin kalemi kullanılmalı ve en yakın sağlık merkezine gidilmesi gerektiği unutulmamalıdır.
Hasta diyetine uyamıyorsa ya da alerjen belirlenemiyorsa klinik bulguların baskılanması için antihistamin ve mast hücre stabilizatörü olan disodyum kromoglikat kullanılır. Ağır klinik bulgularda bunlara ek olarak steroid verilebilir.
Probiyotiklerin kullanımı; lokal veya sistemik alerjik reaksiyonlarda, bağırsak geçirgenliğinin, mikrobiyotasının ve bağırsak immünolojik bariyer fonksiyonunun düzelmesinde kullanılabilir.
Besin alerjisinde alerjen immünoterapinin (alerji aşılarının) etkili olmadığı gösterilmiştir.
Belli besinlere (inek sütü gibi) karşı duyarsızlaştırma beslenme protokolleri (oral desensitizasyon protokolleri) ile başarı sağlandığı bildirilmiştir.
Fıstık alerjisinde Anti aşılaması (mast hücre ve bazofil üzerindeki ’lere bağlanarak) başarıyla kullanılmıştır.
Plazmid bazlı immünoterapiler üzerinde çalışılmaktadır.
Ayrıca deneysel olarak gibi sitokinlerini antagonize etme çalışmaları, ve gibi sitokinlerinin uygulanması gibi yöntemler üzerinde çalışılmaktadır.
Besin Alerjisinden Korunma
-
En az 4-6 ay sadece anne sütü ile beslenme; yumurta, fındık, balık gibi katı gıdalara 4. ve 6. aydan sonra geçilmesi.
-
İnek sütü vermeme ya da inek sütü merdivenine göre süt ve ürünlerinin verilmesi.
-
Riskli bebeklere mama verilecek ise sadece hidrolize ya da amino asit bazlı mama verilmesi önerilir (kısmi hidrolize mama, soya bazlı mama veya koyun-keçi süt ürünleri verilmesi önerilmez).
-
Riskli bebeklerin anneleri fındık, fıstık, ceviz, badem gibi alerjenleri yememeli ve hatta yumurta, inek sütü, balık gibi besinleri de diyetinden çıkarmasının yararlı olabileceği söylenmelidir.
-
Yüksek riskli bebeklere 1 yaşına kadar süt ve ürünleri, 2 yaşına kadar yumurta, 3 yaşına kadar balık, fıstık ve fındık verilmemelidir.
-
Atopik annelere hamilelikte ve emzirmeleri sırasında çocuklarında besin alerjisi gelişme sıklığını azaltmak için hipoalerjenik diyet önerilmektedir.
-
Hamilelere doğumdan önceki 4 hafta ve emzirdiği 3 ay boyunca Lactobacillus (Lactobacillus Rhamnosus da denir) verilebilir. Bunun deri belirtileri olan egzamaları anlamlı oranlarda azalttığı gösterilmiştir.
-
Etkili bir korunma risk faktörlerinin belirlenmesini gerektirir.
Besin Alerjisinde Risk Faktörleri
Alerjik hastalıklardan etkili bir korunma, risk faktörlerinin belirlenmesini gerektirir. Besin alerjisinde genetik faktörler ( ve polimorfizmi) ve süt çocukluğu dönemindeki beslenme, annenin gebelik ve süt emzirme dönemindeki beslenmesi gibi çevresel faktörlerin birlikteliği suçlanmaktadır. Bunlar ile ilgili kanıtlar:
-
Hem besin hem de aeroalerjenler ile duyarlanma oranının monozigot ikizlerde, dizigotiklerden daha yüksek olduğu bulunmuştur.
-
Monozigot ikizlerde fıstık alerjisinde anlamlı bir yükseklik vardır.
-
Besin alerjisi ile ilgili genetik çalışmalarda polimorfizmi, polimorfizmi besin alerjisi için artmış risk faktörleri olarak gösterilmiştir.
-
Besin alerjisi olan çocuklar sağlıklı grupla karşılaştırıldıklarında; besin alerjili çocuklarda ve gen ekspresyonu anlamlı olarak düşük bulunmuş ve alerjisi olan besine tolerans geliştiren çocukların, besin alerjisi devam etmekte olanlardan anlamlı derecede daha yüksek gen ekspresyonu gösterdiği saptanmıştır.
-
geninin bölgesindeki polimorfizmin besin alerjisi ile ilişkili olduğu düşünülmekle birlikte hâlen tartışmalıdır.
-
Annenin gebelik veya süt emzirme döneminde fıstık alımının çocuğun fıstık alerjisi geliştirme riskini artırdığı bildirilmiştir. Ancak diğer besin alerjenlerinin anne tarafından tüketimi ile ilgili çocukta besin alerjisi gelişmesinde anlamlı sonuçlar bulunamamıştır.
-
Birçok çalışmada besin alerjisinin annede astım, annede besin alerjisi öyküsü, yüksek sosyoekonomik düzey ve erkek cinsiyet ile ilişkili olduğu bulunmuştur.
-
Astımı olan hastalarda besin alerjisi sıklığının daha yüksek olduğu saptanmıştır.
-
Aile öyküsü, besin alerjisi için önemli bir risk faktörüdür. Bir kişide fıstık alerjisi varlığı, diğer kardeşte fıstık alerjisi bulunmasında önemli bir risk faktörü olduğu görülmüştür.
Alerjen Besin Maddesine Karşı Duyarlılığın Azalması Hatta Kaybolması: Tolerans Gelişimi
Normalde besinlere ve ağız yolu ile alınan çok sayıdaki antijene karşı immünolojik olarak alerjik yanıtın olmaması durumu "oral tolerans" olarak tanımlanır. Bu yanıtsızlık, ağız yolu ile alınan alerjen/antijenin yok edilmesi veya bunlara karşı gelişebilecek hücresel immün yanıtın baskılanması ile oluşur. Bunun sağlanmasından sorumlu başlıca hücreler; bağırsaklarda bulunan epitelyum hücreler, dendritik hücreler ve T regülatör hücrelerdir.
Bir alerjene/antijene karşı duyarlanmayı hatırlarsak; alerjen/antijen yutulduğunda bağırsak mukozaya temas eder. Burada bulunan mukozal T ve B hücreleri direkt olarak veya antijen sunan hücreler () (makrofaj, dentritik hücre veya mikrofold hücresi) aracılığıyla etkilenir. hücresinin antijeni tanıması, ’lerin sınıf 1 ve 2’lerini tanıyan hücre reseptörü () aracılığıyla olur. Bağırsak duvarında bulunan lenfoid foliküllerde bulunan aktive ve hücreler, buradan lenfatik dolaşıma doğru geçerler. Buradan sindirim, solunum, deri ve santral sinir sistemi gibi birçok hedef organa giderler. Bu durum yuvaya dönüş olarak adlandırılır. Tolerans yerine duyarlanma gelişecek ise ve hücreleri gittikleri bölgelerde spesifik besin antijenlerine karşı aktive olur ve sitokinler, vazoaktif peptitler ve antikorlar salgılar. Bu durum etkilenen organlardaki inflamatuvar reaksiyonda artışa ve besin alerjisinin klinik bulgularına neden olur.
Tolerans ve duyarlanma arasındaki denge birçok faktöre bağlıdır. Bu faktörler arasında; genetik yapı, antijen yapısı, alerjen/antijenin alınan doz ve sıklığı, antijene ilk maruziyet yaşı, kişinin immünolojik durumu ve anne sütü ile antijen aktarımı yer almaktadır.
İnek sütü alerjisinin en çok süt çocukluğu döneminde geliştiği ve ilk yıl içerisinde klinik bulgular verdiği görülmektedir. İnek sütü alerjisi olan hastaların; ilk yıl içinde 'sının, ikinci yılda 'sinin, üçüncü yılda 'sinin, beşinci ve on yıl arasında 'sinin ve on beşinci yılda 'sinin alerjilerinin düzeldiği, yani duyarlılığının toleransa döndüğü gösterilmiştir. İnek sütü alerjisi olan hastaların solunum sistemi alerjik şikâyetleri erken dönemde geliştiyse, birden çok besine karşı alerjisi varsa ve solunan alerjenlere karşı erken duyarlanma mevcutsa bu hastalarda toleransın daha uzun sürede gelişeceği bildirilmiştir.
Ailede atopik astım, rinit, egzama, cilt ve/veya sindirim sistemi belirtileri ile birlikte erken solunum sistemi belirtileri veya ağır inek sütü alerjisi olanlarda ileri yaşlarda inek sütü alerjisinin devam etme riski daha yüksek bulunmuştur. Ayrıca taze süt ile birlikte deri testlerinin anlamlı pozitifliği ileri yaşlarda inek sütü alerjisinin devam edeceğini desteklemektedir.
İnek sütüne spesifik antikor düzeyleri yaşla azalmakta; bu azalma inek sütü alerjisi süresi ile ilişkilidir. düzeyi 'nin altında olan çocuklarda hem klinik belirtiler daha hafif hem de yaşla tolerans gelişimi daha iyi iken, üzerinde olan çocuklarda klinik daha şiddetli seyretmekte ve tolerans daha ileri yaşlarda ortaya çıkmaktadır.
Özellikle de kazeine karşı spesifik düzeyi, hastanın yaşından bağımsız olarak inek sütüne karşı duyarlılığın devam edeceğini göstermektedir. İnek sütü alerjisinde serum yüksekliği ve anti-alfa kazein antikor yüksekliği inek sütü alerjisine karşı toleransın daha ileri yaşlarda gelişeceğinin bir göstergesi olarak bildirilmiştir.
Atopik Dermatitiste Besin Kısıtlamaları Üzerine Tartışmalar
Atopik Dermatitis () kliniğinde besin kaynaklı kimyasallar ve alerjenler ile deri lezyonları arasında yüksek bir ilişki kuran bilimsel çevreler yanında, kliniğinde diyetlerin klinik üzerinde hiçbir etkinliği olmadığını öne süren bilimsel çevreler de bulunmaktadır. Bu görüş ayrılığı, besinleri için bir epifenomen hâline getirmektedir. Epifenomen olmasındaki veriler ise:
-
Gıdalar için yapılan testler önemli ancak uygulanması zor ve ekonomik olarak pahalıdır.
-
Çocukluk dönemi 'de klinik alevlenme dönemlerinde gıdaların kadar yüksek oranlarda rol oynamadığı saptanmıştır. Ancak gıda kaynaklı reaksiyonlar 'li kişilerde normalden 10 kata kadar daha fazladır.
-
'li hastalarda gıdalardan şüphelenildiğinde; bu gıdalar gün kesilir, bu sürede deri lezyonları tedavi edilir. Sonrasında şüpheli gıda verilerek klinik alevlenmeler gözlenmelidir. Bu, her şüpheli gıda için tekrarlanmalıdır. Bu, ciddi bir zaman gerektirmektedir. Hatta besinlerin deneme sürecinde denemelerin hastanede yapılmasını gerektirecek ciddi yan etkiler (anafilaksi gibi) gelişebilme riski bulunmaktadır.
Çift Kör Plasebo Kontrollü Besin Provokasyon Testi (Ç)
Gıda testleri için günümüzde güvenlikleri ve standartları yüksek "Çift kör plasebo kontrollü besin provokasyon testi (Ç)" yöntemleri kullanılmaktadır. Bunların zorluklarına karşın serum alerjen testleri ve besin deri testleri geliştirilmiş ve kullanılmaktadır.
'de sıklıkla serumda total seviyesi ya da spesifik seviyelerine bakılmaktadır. Total serum seviyelerindeki yükselmelerin kliniğindeki alevlenmeler ile her zaman paralel olmadıkları gözlenmiştir. Çoğu hastasında normal seviyeleri saptanmıştır. Bunlar, besin alerjileri ile serumda takipleri arasındaki ilişkide şüpheler yaratmaktadır.
Serumda spesifik seviyelerinin belirlenmesi günümüzde gıda alerjilerinde en sık kullanılan yöntemdir. Gıda alerjilerinde gıda eliminasyonu ve testlerinin zorlukları nedeniyle bu yöntem daha fazla tercih edilmektedir. Total seviyesinin yüksekliği durumlarında tercih edilmesinin daha doğru olabileceği düşünülmektedir.
Gıdalar ile "deri prick testleri" yapılmaktadır. Spesifik serum testleri ile "deri prick testleri" sonuçları birbirleri ile örtüşmelidir. Deri prick testleri sırasında alerjen gıdaya bağlı ürtiker, döküntüler ve kaşıntı gibi klinik belirtilerde alevlenme olabilmektedir.
Ancak gıda alerji testlerinde maalesef hiçbir test yüzde yüz güvenilir değildir.
Bu arada 'de gıda alerjilerinde yapılan gıda kısıtlamaları ve yasakların klinik üzerine etkileri araştırılmıştır. Bunlar:
Gıda Alerjisi Testi Ya da Klinik Değerlendirme Yapılmaksızın 'li Hastalarda Spesifik Gıda Kısıtlamalarının Etkinliği
Çocukluk çağı 'de en sık gözlenen gıda alerjenleri arasında inek sütü ve yumurta olduğu için, hastalar ya da aileleri tarafından en sık besin kısıtlaması olarak bu iki gıdayı görmekteyiz. Hatta alerji öyküsü olmayan çocuklarda bile aileler tarafından bu iki gıda kısıtlanmaktadır. Yapılan klinik çalışmalarda bu iki gıdanın hafta kısıtlanması oranlarında klinik belirtilerinde azalma sağlamaktadır. Bu çalışmalar ayrıca bu iki gıda kısıtlamasının hasta yaşı olduğu dönemde başarılı olabileceğini göstermektedir. 'li hastalarda inek sütü ve yumurta kesilerek yerine beslenmeye soya sütü eklenebilir. Ancak sadece bu iki besin maddesinin eliminasyonu kliniğinin kontrolü için yeterli değildir.
Gıda Alerjisi Testi Ya Da Klinik Değerlendirme Yapılmış ve Seçilmiş 'li Hastalarda Spesifik Gıda Kısıtlamalarının Etkinliği
'li her hastaya inek sütü ve yumurta kısıtlaması yapmaktansa, hastanın bu besinler yönünde klinik olarak sorgulanması ve bir takım alerjik değerlendirmeler (deri prick testleri - , spesifik serum testleri - ve bu besinler ile yapılan provokasyon testleri) yapıldıktan sonra kısıtlamaların yapılmasının daha doğru olacağı düşünülmektedir.
Deri prick ve spesifik testlerinde yumurta alerjisi saptanmış 3 yaşın altındaki çocuklarda ve anne sütü kullanıyorlar ise annelerinde diyetlerinde yumurta kısıtlamasına gidilmiştir. hafta sonra şikâyetlerde oranında azalma görülmektedir.
Çtestleri pozitif inek sütü alerjisi olan çocuklarda süt ve peynir altı sularının da eliminasyonu ile kliniğinde belirgin bir azalma olmaktadır.
Sonuç olarak gıda alerjisi düşünülen 'li hastalarda deri prick ve spesifik testlerinden sonra gıda kısıtlamalarına gidilmelidir.
'li Hastalarda Genel Gıda Kısıtlamasının Etkinliği
tedavi ve takiplerinde şüpheli gıda alerjilerinin saptanması ve bunların kısıtlanmasının bir faydasının olup olmayacağı temel sorulardan birini oluşturmaktadır. Besinlerin kısıtlanması ya da verilmesi ile klinik alevlenmelerin takibi son derece önemlidir. Ancak beslenmede alerjen olmayan gıdaların seçimi son derece önem kazanmaktadır. Daha önceki deneyimler ve klinik çalışmalar bazı besinlerin daha az alerjen olduklarını göstermektedir. Bunlar, kısıtlanan besinler yerine kullanılabilir: Kuzu ve tavuk eti, pirinç, havuç, mısır, tuz, su ve bitkisel yağlar gibi. Bu şekilde haftalık bir diyet düzenlendiğinde hastalarının 'ında üzerinde klinik bir düzelme sağlanmaktadır. 'li hastalarda klinik değerlendirme ya da test yapılmaksızın bu şekilde genel gıda kısıtlamaların çok yeterli olmadığı görülmektedir.
'li Hastaya Göre Düzenlenmiş Gıda Kısıtlamalarının Etkinliği
Daha önce yapılmış alerji testleri ile belirlenmiş gıdaların kısıtlandığı hastaların kliniğinde orta ve belirgin bir düzelme sağlanırken, bu hastaların tedavide kortizonlu krem kullanım ihtiyaçlarında ve kan serum total düzeylerinde azalma görülmektedir.
Hastaya göre düzenlenmiş gıda kısıtlamaları özellikle interferon gama () tedavileri ile kombine edildiğinde klinik cevap oldukça iyi sonuçlar vermektedir.
'li Hastalarda Sert Gıda Kısıtlamalarının Etkinliği
Gıda alerjisi şüphesi olan 'li hastalarda alerjen gıdalar kesilip hipoalerjen gıdalara bir kaçına izin verilecek şekilde sert gıda kısıtlamaları yapılabilir. Bu diyet protokolleri arasında; en fazla alerji nedeni olan besinin kısıtlanarak diğerlerine izin verildiği besin diyeti (), birkaç alerjik besinin kısıtlandığı diyet (Few Foods Diet), Rezza–Cardi diyeti ya da protein, karbonhidrat, yağlar, vitaminler ve elektrolitleri içeren özel sıvıların kullanımına izin verilen elemental diyetleri görmekteyiz. Bu diyetlerin çocuklarda az da olsa anlamlı olduğu ancak erişkinlerde klinik ve laboratuvarda anlamlı değişimler yapmadıkları gözlenmiştir.
'li Hastalarda Kalori Kısıtlaması Diyetlerinin Etkinliği
İnflamatuvar hastalıklarda düşük kalorili beslenmenin (beslenme-metabolik bozukluk yapmaksızın; malnütrisyon) klinik belirtilerde azalma yaptığı bilinmektedir. Bu nedenle birçok cilt hastalığında kilo fazlalığı-obezitenin düzenlenmesi başlangıçta istenebilmektedir. Bundan yola çıkılarak 'de düşük kalorili-vejetaryen beslenme programları uygulanmıştır. Mekanizma tam olarak açıklanamamıştır. Bu diyetler ancak bir hastane ortamında kontroller ile uygulanabilir. Bir metabolizma ve diyetisyen gözetiminde haftada kez yapılan saatlik oruç diyetleri (oruç günü alınan enerji miktarı ) uygulanmış ancak sonuçlar tartışmalıdır.
'li Hastalarda Diğer Diyetlerin Etkinliği
kliniğinde alevlenmelerin bazı metallere karşı aşırı duyarlılıktan kaynaklanabileceği düşüncesi ile 'li hastalara ilk olarak metaller ile deri testleri yapılmış, pozitif sonuçları olanlarda düşük metal içeren diyetler ay uygulanmıştır.
'de alerjik duyarlılıkta gıda katkı maddeleri olarak boya, ketotifen, disodyumkromoglikat, vanilin, vanilya ve "Peru balsam" suçlanarak bunlar diyetten çıkarılmıştır.
Özellikle Almanya'da kliniğinde alevlenmelerin rafine şekerden kaynaklandığı düşüncesi ile şekersiz diyetler uygulanmaktadır.
Bir Kaç Besine İzin Verilen Diyetler
Kuzu eti, yağı ve sakatatları, patates, pirinç (öncelikle mineral, vitamin eklenmiş pirinç krispileri), armut, lahana, karnabahar, brokoli, turp, şalgam ve musluk suyuna izin verilen ancak diğer tüm besinlerin kısıtlandığı beslenme programı. Bu programa hastanın ya da ailelerin uyum sağlaması son derece zordur. Eliminasyon diyetlerinin asıl problemi bu tür beslenmenin eksiklikleri; özellikle süt olmamasından kaynaklanan eksikliğidir. Bu eksiklik için soya sütü kullanılabilir. Soya proteinleri maalesef önceden inek sütüne alerjisi olanlarda oranında intolerans yaratmaktadır. İnek sütü alerjilerinde kazeinize süt ürünleri olan yoğurt, peynir ve peynir altı sularından uzak durulmaya çalışılır. Ancak kazeinize-hidrolizat formülize edilmiş süt ürünleri eksikliği için kullanılabilir. Hatta inek sütü ve soya alerjisi var ise bunlar kullanılabilir.
hafta uygulandığında klinik olarak düzelme sağlamakta ancak hasta uyum güçlüğü ve senenin sonunda bu diyetin klinik cevabının azalması önemli bir sonuçtur.
Özet Sonuçlar ve Öneriler
Atopik dermatit () hastaları ve ebeveynleri, tedavi sürecinde aşağıdaki temel sonuçları ve önerileri dikkate almalıdır:
-
Diyet uygulamaları öncelikle uzman bir doktor denetiminde ve gerekli alerji testleri sonuçlarına uygun olarak diyetisyen gözetiminde yapılmalıdır.
-
Katı eliminasyon diyetleri ve kalori kısıtlaması diyetleri uygulaması zordur ve hastaların bu diyetlere uyumu güçlük yaratabilir.
-
Çocuklarda uygulanacak eliminasyon diyetleri, besin eksiklikleri ve düzensizliklerine neden olabileceği için mutlaka bir diyetisyen gözetiminde yapılmalıdır.
-
'de besin alerjilerinin 'inden fazlasını yumurta, süt, fıstık, ceviz, kaju, balık ve kabuklu deniz canlıları, susam, soya, buğday oluşturmaktadır.
-
'li hastalarda yapılan deri prick testleri ve spesifik testleri yüksek oranlarda yalancı negatif ve pozitiflik gösterebilir. Bu nedenle 'de besin alerjisi her zaman doğru teşhis edilemeyebilir.
-
'li hastalarda ciddi alerjik reaksiyonlar olmadığı sürece, özellikle gelişim sürecinde olan çocuklarda besin kısıtlamalarının çok masum olduğu düşünülmemelidir. Özellikle inek sütü kısıtlamalarında, çocuklarda kısıtlamadan kaynaklanabilecek ve vitamini eksikliği mutlaka desteklenmelidir.
-
İnek sütü ve soya protein alerjisi olan çocuklarda özel hazırlanmış amino asit bazlı sütlerin kliniği kontrol altına almada yeterli olmadıkları gösterilmiştir.
-
'de ciddi belirtiler ile seyreden besin alerjilerinin kontrolünde beslenmenin düzenlenmesi ve katı diyetlerin gerekliliği tartışmasızdır. Ancak besin alerjisinin türü, besin alerjeninin saptanması ve buna dönük diyet müdahaleleri oldukça tartışmalıdır. Ayrıca kısıtlanan besin ihtiyaçlarının karşılanması, büyüme-gelişmenin optimizasyonu ve takibi özellikle tüm çocuklarda son derece önemlidir ve kapsamlı bir beslenme değerlendirmesi gerektirir.
-
Gıda alerjisinde besin kısıtlamaları, yaşamı tehdit eden alerjik reaksiyonları önlemek ve klinik belirtileri alevlendirdiği durumlarda kesin bir zorunluluktur. Ancak alerji riski kanıtlanmış bir gıdanın uzun süreli kısıtlanması sonrası bilerek ya da yanlışlıkla alınması, ani gelişen alerjik reaksiyon gelişimine neden olabilmektedir. Bu nedenlerle besin alerjisi kanıtlanmadığı sürece, sadece klinik bulgularını kontrol altına almak için gıda kısıtlamalarına gidilmez.
-
'li çocuklarda sağlığı, büyümeyi ve gelişmeyi destekleyen, dengeli bir beslenmenin sağlanması için en az kısıtlayıcı beslenme programları uygulanmalıdır.

