- Gösterim: 9107
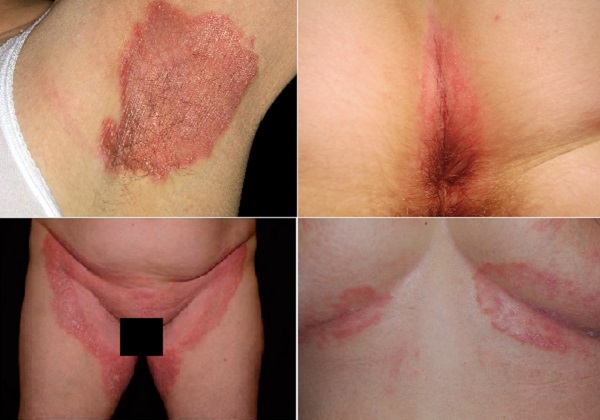
Sedef hastalığı; göğüs altları, anogenital ve koltuk altı gibi vücut kıvrımlarına yerleşim gösterebilir; bu durum, sedef hastalığı olan hastaların üçte birinden fazlasında görülmektedir. Sedef hastalığının klasik yerleşim yerleri dışında bu alanlarda yerleşimi "inverse psoriasis, flexural psoriasis, ters sedef hastalığı" olarak tanımlanır. Bu anatomik alanlar hastalığın tanısının konulması ve tedavisinde bazı zorluklar yaratmaktadır. Klinik şikâyetler ile birlikte hastaların günlük aktivitesini, cinsel ve sosyal ilişkilerini etkileyerek yaşam kalitesi üzerinde ciddi olumsuzluklara neden olabilmektedir. Geleneksel olarak kortikosteroidler, kalsinörin inhibitörleri ve vitamini analogları gibi topikal tedaviler birinci basamakta önerilirken, bu tedavilere dirençli ya da klinik şiddeti fazla olan hastalarda sistemik tedaviler tercih edilmektedir.
Sedef hastalığı, saçlı deriden ayak tabanlarına kadar vücutta tutulum gösterebilen, kaşıntılı, eritemli zeminde üzerinde sedefi kepeklenmeler gösterebilen cilt döküntüleri ile karakterize kronik inflamatuar bir cilt hastalığıdır. Sedef hastalığı ayrıca genital bölgeyi etkileyen en yaygın cilt rahatsızlıklarından biridir ve sedef hastalarının yaklaşık 'ünde hastalıkları sırasında genital lezyonlar görülür. Sedef hastalığının klasik plak formu diz ve dirsekler gibi eklem çıkıntılarını tercih ederken, ters sedef hastalığı vücut katlantı bölgelerine yerleşmektedir. Ters sedef hastalığında en sık etkilenen bölgeler kasık kıvrımları, koltuk altı, göğüs altı kıvrımları, anogenital bölge, göbek ve kulak arkası bölgeleridir. Diz ve dirsek iç kıvrımları da etkilenebilir. Bu alanlar dışında vücudun diğer bölgelerinde klasik plak sedef hastalığı lezyonları da eşlik edebilir. Özellikle de bez bölgesi yerleşimli sedef tutulumu olan küçük bebeklerde lezyonlar ters sedef hastalığı için tipiktir.
Plak sedef hastalığının aksine, lezyonlarda beyazımsı sedefi kepeklenmeler genellikle yoktur ya da minimaldir. Lezyonların yüzeyi nemli, pürüzsüz ve parlak görünür. Cilt yüzeyinde yüzeysel erozyonlar ve maserasyon sıklıkla gelişebilir. Yoğun kaşıntıya bazen koku eşlik edebilir. Terlemeden ve sürtünmeden kaynaklanan tahriş ve ağrıya neden olur. Lezyonlarda bakteri ve mantarların (özellikle türleri) neden olduğu süperenfeksiyon sık görülür. Bu süperenfeksiyonlar ters sedef kliniğinde alevlenmelere neden olmaktadır. Vücut kıvrımlarına yerleşen diğer cilt rahatsızlıklarıyla klinik benzerliği nedeniyle bazen tanısı güçleşebilir. Hastalığın gelişimi plak psoriazisinden farklı değildir; vücut kıvrımlarında fungal ve/veya bakteriyel kolonizasyonunun olası tetikleyici faktör olarak rolü olduğu düşünülmektedir. Ayrıca, yetişkinlerde intertriginöz sedefin ani başlangıcının HIV enfeksiyonunun bir göstergesi olabileceği öne sürülmektedir. Sedef hastalığı lezyonlarının hassas bölgelerde bulunması nedeniyle hastalar tarafından sorulana kadar çoğu zaman açıklanmazlar.
Ters Sedef Hastalığının (İnverse Psoriasis) Klinik Yönleri ve Ayırıcı Tanı
Genital yerleşim cinsel işlev bozukluklarına neden olabilir. Genital tutulum vücut yüzey alanının yalnızca küçük bir kısmını oluşturur ve daha az sıklıkla görünür olmakla birlikte düşük yaşam kalitesi ve önemli miktarda stresle ilişkilidir. Erkeklerde daha yaygın olmakla birlikte, semptomların şiddeti kadınlarda daha yüksektir. Başlangıçta sadece genital tutulum, zamanla koltuk altı, göğüs altı, kulak arkası gibi vücudun katlantı yerlerinde, intertriginöz alanlarda oranında yayılım gösterir ve ters sedef hastalığı kliniği olarak tanımlanır.
Ters sedef hastalığının ayırıcı tanısı son derece önemlidir. Benzer klinik tabloya neden olan vücut kıvrımlarını tutan ve "intertrigo" olarak tanımlanan hastalıklar ile ayırıcı tanısının yapılması gerekmektedir. İntertrigolar, basit mekanik sürtünme, mantar ve bakteri enfeksiyonları gibi enfeksiyöz bozukluklar ve bazı inflamatuar cilt hastalıklarından kaynaklanabilir. Ayırıcı tanıda dermoskopi, hatta cilt biyopsileri yapılabilir.
-
Mekanik sürtünmeyle oluşan intertrigo, kilolu ve obez kişilerde ve/veya spor yapan kişilerde (örneğin koşucular ve bisikletçiler) cilt-cilt sürtünmesinden kaynaklanan sürtünmeyle daha sık görülür. Diğer tetikleyici faktörler arasında nem, hiperhidroz, kötü hijyen, yün ve sentetik lifli giysilerin kullanımı bulunur.
-
Yüzeyel mantar enfeksiyonları ve türlerinden kaynaklanan mantar enfeksiyonları cilt kıvrımlarına sık yerleşmektedir ve ters sedef kliniğine benzemektedir.
-
Bakteriyel enfeksiyonlardan 'un neden olduğu eritrazma, benzer anatomik alanlarda intertrigoya neden olmaktadır. ve gibi diğer bakteriler sıklıkla ikincil enfeksiyonlar ile intertrigo tablosunu ağırlaştırmaktadır.
-
Seboreik dermatit, liken planus, atopik dermatit, Darier hastalığı, Hailey-Hailey hastalığı, göğüs dışı yerleşimli Paget hastalığı, glukagonoma sendromu, akrodermatit enteropatika ve Langerhans hücreli histiyositoz gibi cilt hastalıkları fleksural vücut bölgelerine yerleşebilir.
-
İrritan ve alerjik temas egzamaları sıklıkla deri kıvrımlarında görülür. Bunlar çoğunlukla deodorantlar, parfümler ve renkli sentetik iç çamaşırlarıyla temastan kaynaklanır.
Tedavi
Ters sedef hastalığında klinik alevlenmelerin kontrolü için ideal kilonun korunması, terlemenin ve sürtünme faktörlerinin azaltılması, uygun giysi seçiminin sağlanması, hijyenik koşulların düzenlenmesi gibi koruyucu önlemler konusunda hasta eğitimi ile başlanmalıdır. Hastalıkta özellikle genital sedef tedavisinde, cildin bu anatomik alanlardaki özellikleri nedeniyle dikkatli olunmalıdır.
Topikal Tedaviler
Topikal Kortikosteroidler
Hafif ila orta şiddette intertriginöz sedef hastalığı ve genital tutulumlarda tedavi seçiminde birinci basamakta kısa süreli düşük-orta etkili topikal kortikosteroidler kullanılmaktadır. Orta etkili topikal steroidler hafta boyunca günde iki kez kullanılır, klinik iyileşme görüldükten sonra her hafta ardışık iki gün boyunca günde bir kez uygulamaya devam edilir ( hafta). İlaç kullanımının kademeli azaltılması klinik başarıyı artırmaktadır. Genital bölgedeki cilt ince olduğundan, steroidlerin cilt emilim miktarı daha fazladır. Ayrıca, intertriginöz bölge uygulamaları doğal olarak oklüzif etkiye neden oldukları için (cildin katlantıları nedeniyle) steroidlerin cilt emilimi beklenilenden daha fazladır. Bu nedenlerle topikal steroidlerde tedavi kısa süreli olmalıdır. Maksimum süre olarak hafta önerilmektedir. Yanlış steroid formu ve kontrolsüz uzun süre kullanımı ciltte incelme, kılcal damar artışı ve cilt çatlakları gibi iyi bilinen yan etkilere neden olabilmektedir. Yan etki riski, düşük etkili steroidlerin kullanımıyla azaltılabilir. Ayrıca, etkinliği artırmak için diğer topikal tedavilerle birlikte de kombine tedaviler tercih edilebilir.
Düşük ila orta etkili topikal kortikosteroidler genellikle genital ve intertriginöz bölgeler gibi hassas cilt bölgelerinin tedavileri için tercih edilebilir gibi görünse de, daha kısa aralıklarla daha yüksek etkili topikal kortikosteroidler klinik belirtilerin kontrol altına alınmasında daha etkilidir. Özellikle dirençli veya orta ila şiddetli hastalıklarda yüksek etkili kortikosteroidler tercih edilmelidir. Orta ila yüksek etkili kortikosteroidler ideal kullanım sürelerinde steroid olmayan topikal tedavilere kıyasla daha etkili olabildikleri gösterilmiştir.
Topikal Kalsinörin İnhibitörleri
Takrolimus ve pimekrolimus gibi topikal kalsinörin inhibitörleri uzun vadeli topikal tedavi için alternatif seçeneklerdir. Steroidlerde gelişebilen cilt atrofisi gibi yan etkiler görülmezken, uzun vadeli kullanımları daha hafif ve yönetilebilir yan etkilere sahiptir. Kalsinörin inhibitörleri lenfosit aktivasyonunu ve interlökin- ile gama interferon gibi lenfokin oluşumunu engelleyerek sedefte etkili olmaktadır. Kolajen sentezini etkilememesi nedeniyle, topikal kortikosteroidlere kıyasla cilt atrofisi ve ilgili yan etki riskinin önemli ölçüde daha düşük olduğunu belirtmek önemlidir. Ancak, hassas intertriginöz bölgelerde (genital, koltuk altı gibi) hafif kaşıntı ve lokal yanma gibi yan etkilere neden olabilmektedirler.
Topikal kalsinörin inhibitörleri atopik dermatitin tedavisinde ikinci basamak olarak kullanım onaylıdır ve sedef hastalığının tedavisinde endikasyon dışı olarak tercih edilmektedir. 'lik takrolimus merhem günde iki defa uygulanırken, 'lik pimekrolimus kremi günde iki defa uygulanmaktadır. Takrolimus'ta klinik cevap . gün gibi erken ortaya çıkarken, pimekrolimus'ta klinik cevap geç (. haftanın sonunda) başlamaktadır. hafta boyunca kullanımları sonrası klinik cevap ve yan etkiler benzerdir.
Topikal D Vitamini Analogları
Kalsipotriol ve kalsitriol gibi topikal vitamini analogları genital ve ters sedef hastalığı için önerilen bir diğer topikaldir. Genel olarak, kullanımları güvenli topikallerdir ancak klinik etkinlikleri topikal kalsinörin inhibitörlerinden daha az olduğunu göstermiştir. Ayrıca, topikal vitamini analogları daha şiddetli cilt tahrişine neden olabilmektedir. Çalışmalar, kalsitriolün ters sedef hastalığının tedavisinde daha iyi tolere edildiğini ve daha etkili olduğunu desteklemektedir.
Topikal Fosfodiesteraz- İnhibitörleri
Klinik çalışmalar fosfodiesteraz (PDE)- inhibitörlerinin topikal formlarının hafif ila orta şiddette sedef hastalığında topikal kortikosteroidlere ve topikal kalsinörin inhibitörlerine göre güvenli ve etkili bir alternatif olduğunu göstermektedir. Topikal bir inhibitörü olan krisaborol genital ve ters sedef hastalığının tedavisinde kullanılmaktadır. Krisaborolün merhem formu hafta boyunca günde iki kez sürülmesi istenmektedir. Başka bir topikal inhibitörü olan roflumilast 'lük merhem formu günde iki defa kullanılmaktadır. Her ikisinin klinik kullanımlarına ait herhangi bir yan etki bildirilmemiştir.
Topikal Nemlendirici ve Kömür Katranı Preparatları
Cilt nemlendiricileri, yumuşatıcılar ve topikal kömür katranı içeren topikal preparatları, genital lezyonları olan yetişkinlerde ve çocuklarda önemli bir yan etkiye neden olmadan iyi bir etkinlikle kullanılabilmektedir. Kömür katranının etki mekanizması belirsizdir ve hâlâ araştırılmaktadır. Kömür katranının sedef lezyonlarında keratinosit proliferasyonunu ve farklılaşmasını baskılayabileceği ve ayrıca antiinflamatuar bir role sahip olabileceği öne sürülmektedir. Sedef alanına günde iki kez 'lik kömür katranı ve topikal salisilat preparatları . haftada kullanılmaktadır. Genital ve ters sedef hastalığı tedavisinde ikinci basamak tedavi olarak topikal kömür katranı preparatlarını, tek başına veya topikal steroidlerle birlikte önermektedir.
Antiseptikler/Antifungaller
Klorheksidin ve kloroksilenol gibi topikal antiseptik tedaviler, bu bölgelerin bakteriyel ve fungal kolonizasyonunu önlemek için tercih edilmekte ve ters sedef hastalığı alevlenmelerinin tedavisinde kullanılmaktadır. Antifungal tedaviler, ters sedef hastalığının ayırıcı tanısı olan intertrigoda yardımcı olabilse de, burada kullanımları önerilmemektedir.
Sistemik Tedaviler
İntertriginöz sedef hastalığı için sistemik tedavilerin etkinliğini ve güvenliğini değerlendiren geniş çaplı bir klinik çalışma bulunmamaktadır. Sistemik antifungal, antibiyotikler, dapson, paramoksin, doksepin, antihistaminikler ve antipsikotiklerin kullanımına ilişkin çalışmalar bulunmaktadır ancak klinik etkinlikleri kapsamlı bir şekilde incelenmemiştir.
Metotreksat en yaygın kullanılan sistemik tedaviler arasında yer almaktadır. Sistemik metotreksat kullanımına bağlı baş ağrısı, uykusuzluk, idrar yolu enfeksiyonları ve sindirim sistemi yan etkileri hastanın yaşam kalitesinde olumsuz etkilere neden olabileceği için dikkatli kullanılmalıdır.
İnterlökin (IL)-'yı hedef alan yüksek afiniteli bir monoklonal antikor olan iksekizumab, IL- inhibitörü olarak kullanılmakta ve genital sedef hastalığıyla ilgili kullanım onamı olan tek ilaçtır. Çalışmalar iksekizumab ile tedavi edilen dirençli genital sedef hastalığında genital lezyon görünümünde, kaşıntıda, cinsel sağlıkta ve yaşam kalitesinde önemli iyileşme olduğunu göstermiştir. Hastalara başlangıç dozu olarak deri altı enjeksiyon ile başlanarak . haftaya kadar her haftada bir iksekizumab , ardından tüm hastaların . haftaya kadar her haftada bir iksekizumab enjekte edilmiştir.
TNF-alfa'ya karşı insanlardan elde edilen bir monoklonal antikor olan adalimumab, ters sedef hastalığının başarılı tedavisinde kullanılmaktadır. Hastaya gün boyunca her günde bir verilmektedir.
IL- inhibitörü olan ustekinumab, her haftada bir , ardından her haftada bir olmak üzere verilmiştir.
Guselkumab bu amaçla sistemik olarak kullanılmaktadır.
Diğer Tedaviler
Tedavilere dirençli genital ve ters sedef hastalığı için standart dışı tedaviler arasında dar bantlı UVB fototerapileri ve botulinum toksin enjeksiyon tedavileri bulunmaktadır. Botulinum toksinin terlemeyi önleyerek hastalığın semptomlarını hafifletmeye yardımcı olduğu gösterilmiştir.
Son zamanlarda, klasik sedef hastalığının klinik şiddetinin ölçülendirilmesinde kullanılan PASI ve BSA ölçeklendirme yöntemlerinin ters sedef hastalığı için yeterli olmayacağı düşünülerek hastalığın şiddetini yeniden kategorize etmeye çalışılmıştır.
İntertriginöz ve Genital Sedef Hastalığında Tedavi Yaklaşımı ve Öneriler
Klasik sedef hastalığının klinik şiddetinin ölçülendirilmesinde PASI ve BSA ölçeklendirme yöntemleri kullanılmaktadır. Ancak bu ölçeklendirme yöntemlerinin ters sedef hastalığı için yeterli olmayacağı düşünülerek hastalığın şiddetini yeniden kategorize etmeye çalışılmaktadır. Klinik şiddetin ölçeklendirilmesi, tedavilerin belli standartlarda seçilmesini sağlamaktadır.
Tedavi Basamakları
Hafif ila Orta Şiddette Genital ve İntertriginöz Sedef İçin Birinci Basamak Tedavi
Düşük ila orta etkili topikal kortikosteroidler, topikal kalsinörin inhibitörleri ve topikal vitamini analoglarının kullanılmasıdır.
-
Topikal kortikosteroidler lezyonların belirgin klinik iyileşmesini sağlamakla birlikte bu anatomik alanlarda dikkatli kullanılmalıdır. Topikal kortikosteroidlerin hafta kısa bir süreli ve aralıklarla kullanımı önerilmektedir. haftadan uzun süreli tedaviler kullanılmamalıdır.
-
Hastalar topikal kortikosteroidlere daha iyi yanıt verse de topikal kalsinörin inhibitörleri daha uzun bir süre boyunca tedaviye ihtiyaç duyulan genital ve ters sedef hastalığı olan hastalar için bir seçenektir. Steroidlerin yan etkileri gözlenmezken yanma hissi ve hafif kaşıntıya neden olabilmektedir.
-
Daha uzun süreli tedavi düşünüldüğünde, topikal vitamini analogları bir başka alternatiftir. Ancak kortikosteroid ve kalsinörin inhibitörlerinden daha az etkilidir.
Hafif ila Orta Şiddette Genital ve İntertriginöz Sedef İçin İkinci Basamak Tedavi
Birinci basamak tedavilerinden cevap alınamadığında ikinci basamak tedaviler düşünülmelidir. Fosfodiesteraz (PDE)- inhibitörleri ve topikal katran bazlı ürünler düşük etkili topikal kortikosteroidlerle birlikte kullanılmaktadır.
Orta ila Şiddetli Genital ve İntertriginöz Sedef Hastalığında
Sistemik biyolojik ilaçlar tercih edilmektedir. Bir IL- inhibitörü olan iksekizumab minimal yan etkileri, yüksek klinik cevap ve hastaların yaşam kalitesini iyileştirmedeki etkinlikleri ile ön plana çıkmaktadır. Metotreksat ve siklosporin gibi sistemik tedaviler düşünülebili

