- Gösterim: 37764
Hipertroik skar ve keloidler patolojik yara iyileşmesi sonrasında ortaya çıkmakta. Özellikle baş ve boyun gibi görünür estetik alanlara yerleşenleri hasta için ciddi bir estetik problem olarak karşımıza çıkmaktadır. Vücutta yerleşim yerine göre fonksiyonları kısıtlayabildikleri gibi kaşıntı, ağrı ve yanma gibi klinik semptomlara neden olabilmektedir. Yara iyileşmesinin rejeneratif fazı, görünür bir yara izinin, skarın oluşumunun ötesine geçer; patolojik skarlar oluşmaktadır. Patolojik yara iyileşmesi, yara dokusunun aşırı üretimi ile sonuçlandığında hipertrofik skar ve keloid oluşur. Her ikisinde de yara dokusunun aşırı üretimi söz konusu olmakla birlikte, klinik ayrımları çok iyi yapılmalı ve spesifik özellikler iyi bilinmelidir.
Hipertrofik Skarlar
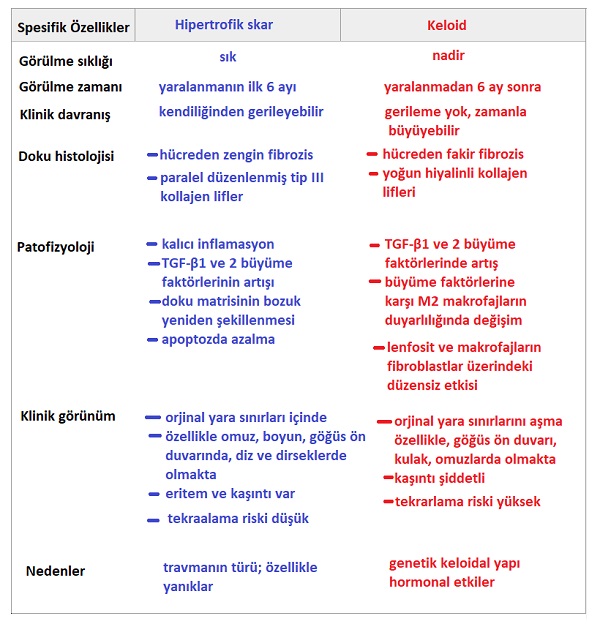
Orijinal yaranın sınırları içinde kalan deriden kabarıklıklar gösteren patolojik skarlardır. Hipertrofik skarlarda doku büyümesi yara sınırı içinde kalmakta. Normal dokuyu etrafa doğru iterek büyüseler de yara etrafındaki normal dokuyu tutmazlar. Yara iyileşme sürecinde keloide göre erken ortaya çıkmakta. Doku hasarında 2-4 hafta sonra oluşur ve 6 hafta içerisinde büyümektedir. Sıklıkla 1 yıl içerisinde gerilemektedir. Lokal kaşıntı ve eritem görülmektedir. Komplikasyonları arasında fonksiyonel kısıtlamalara yol açan doku çekilmeleri yapan sert doku bantları, kontraktürler bulunabilir. En sık görülen nedenler arasında aşırı bir inflamatuar yanıta neden olan ve patolojik yara iyileşme koşullarının gelişimini destekleyen ısıya bağlı yanıklar yer almaktadır. Termal travmanın %90'ından fazlası, defektin derinliğine bağlı olarak hipertrofik skarlarla sonuçlanır. Vücudun her tarafında gelişebilir. Keloidal alanlar olarak gibi sık tutulum alanları göstermezler. Vücutta her yerde ortaya gelişebilmekle birlikte sıklıkla eklem yüzeylerinde görülmektedir. Hipertrofik skarlar keloidlerde olduğu gibi tedaviler sonrası yüksek tekrarlama riski göstermemektedir.
Hipertrofik skarları fizyolojik yara iyileşme süreçlerinin istenmeyen bir sonucu olarak düşünebiliriz. Nasıl ve neden oluştukları kesin olarak bilinmese de yara iyileşme sürecinin sonlandırılmasındaki bir yetersizliğe bağlı olduğu düşünülmektedir. Skar bölgesinde fazla miktarda kollajen oluşur ve bu kollajen oluşumu yara sınırlarını aşmaz. Fizyolojik yara iyileşmesine göre hipertrofik skarlarda önemli miktarda fibroblast fazlalığı düşünülebilir. Bozulmuş Th2 tepkisi ile artan inflamatuar aktivite, yeniden şekillendirme süreçlerini ve dolayısıyla hücre dışı matris (ECM) üretimini etkiler. Yara iyileşmesindeki doku sentezi (artmış fibroblast aktivitesi, artmış fibronektin üretimi, artmış kolajen tipleri I ve III üretimi, artmış TGF-β1 ve 2) ve doku yıkımı (azalmış kolajenaz aktivitesi, azalmış apoptoz) arasında bir dengesizlik söz konusudur. Artmış proteoglikan seviyeleri ve azalmış dekorin seviyeleri ile değişen kompozisyon, hipertrofik skarların gelişiminden kısmen sorumlu olabilir. Aynı zamanda, doku matrisinde ilerleyici yeniden şekillendirilmesi, hipertrofik skarların kendiliğinden gerilemesine katkıda bulunabilir. Bu süreçte apoptotik süreçler de yer alır. Histolojik korelasyon, paralel demetler halinde düzenlenmiş çok sayıda kolajen lif (tip III) içeren hücre açısından zengin bir ortam içermektedir. Keloidlerin histolojik farklılaşması için α-SMA ekspresyonunun önemi tartışmalıdır.
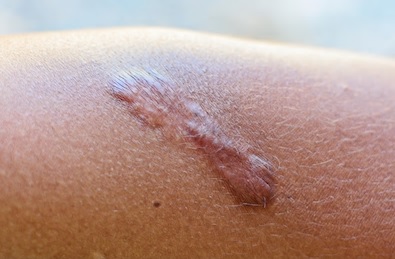
Keloidler
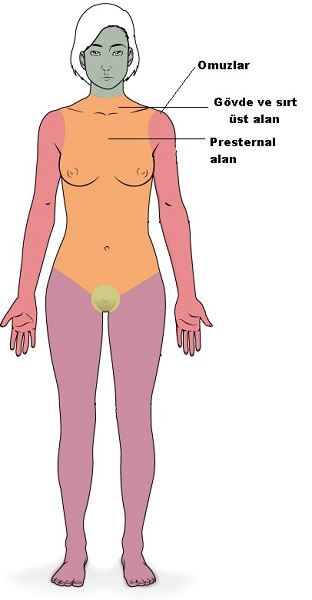
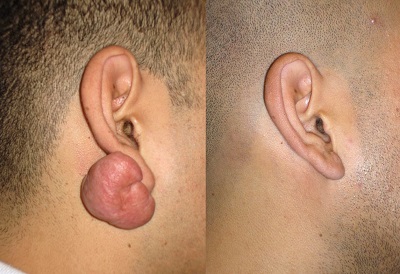
Hipertrofik skarların aksine, keloidlerde skarlaşma orijinal yaralanma alanının dışına taşacak şekilde büyüme ile karakterizedir. Keloidal doku büyümesi insan dışındaki diğer canlılarda görülmeyen aslında derinin iyi huylu tümörleridir. Keloidler klinik olarak bazen şiddetli kaşıntı, yanma ve ağrı hissi ile birlikte olmaktadır. Klinik görünümleri, yara alanında deriden belirgin kabarma gösteren fibrotik bir doku görünümündedir. Yara iyileşme sürecinde geç ortaya çıkmakta. Sıklıkla 3 ayda gözlenmekle birlikte bazen 1-2 yıl sonrada gelişebilmektedir. Vücudun her tarafında gelişebilir. Ancak daha sık yerleşim yerleri keloidal alanlar olarak tanımlanmaktadır. Kelodal alanlar; omuz, göğüs ön kısmı, sırt üst kısmı olarak tanımlanmaktadır. Keloidlerde tedavilere rağmen takrarlama riskleri % 50 kadar yüksetir.
Nasıl ve neden oluştukları kesin olarak bilinmese de yara iyileşme sürecinin sonlandırılmasındaki bir yetersizliğe bağlı olduğu düşünülmektedir. Kadınlar ve erkekler arasında görülme sıklığı eşit olmakla birlikte, renkli insanlarda ve Asyalı nüfusta görülme sıklığı çok fazladır. Bu özellikleri ve ailesel kümelenme göstermesi, genetik bir ilişki olduğunu düşündürmektedir. Ek olarak, ergenlik ve gebelik sırasında görülme sıklığında artış göstermesi, hormonal bir etkinin olabileceğini desteklemektedir. Hipertrofik skarlar zamanla gerileme gösterebilirler ancak keloidler göstermezler hatta klinik olarak yenilerin çıkışı gözlenir.
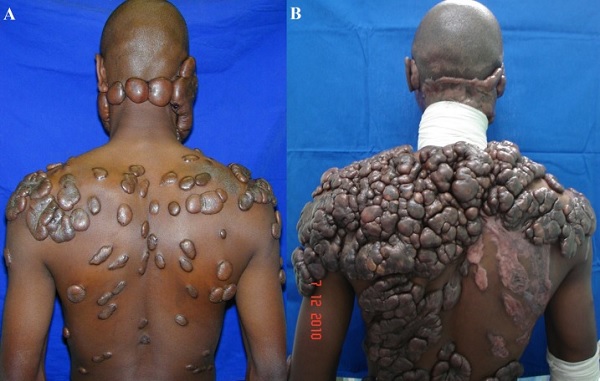
Hipertrofik skarların aksine klinik olarak kendiliğinden gerileme göstermezler. Keloidal dokuda histolojik olarak zayıf hücre proliferasyonu ve hiyalinli tip I kollajenli bağ dokusunun artışı görülmektedir. Hipertrofik skarlar fizyolojik yara iyileşmesi sırasında uzun süren bir inflamatuar süreç ile ortaya çıkarken, keloidler doku travmasından aylar sonrasına kadar oluşmamaktadır. Bu geç klinik gelişim, doku hasarını yapan faktörlerden bağımsız olarak spesifik bağışıklık tepkisinde bir patolojik skarlaşma olduğunu göstermektedir (lenfositle ilişkili sitokinler, fibroblast aktivitesindeki değişikliklere katkıda bulunabilir). Keloid skar dokusunda çok sayıda inflamatuar hücre tespit edilebilir ve bunlar büyüme faktörlerinin artan salınımını kontrol eder. Fibroblastlar, TGF-β ve trombosit kaynaklı büyüme faktörüne (PDGF) karşı daha yüksek duyarlılık gösteren büyüme faktörü reseptörlerinin artışı ile daha fazla doku proliferasyonuna yol açar. M2 makrofajlarla ilişkili genlerin keloidlerde daha fazla olduğu ifade edilmektedir ve fibroblastlar giderek daha fazla dokuda birikmekte ve büyüme faktörlerinin artan miktarı ile miyofibroblastlara dönüşmektedir. Mekanotransdüksiyon uyarı yollarının yara dokusu ve çevresinde aktivasyonu, yara sınırlarının ötesinde keloidlerin gelişimini açıklayabilir. Yetersiz tedavilerle yüksek tekrarlama oranı, keloid dokuda hafıza T hücrelerinin artan varlığıyla ilişkili olabilir. Skar bölgesinde fazla miktarda kollajen oluşur ve bu kollajen oluşumu yara sınırlarını aşar. Bazı çalışmalar, keloidlerden elde edilen fibroblastların normal fibroblastlarla karşılaştırıldığında daha fazla kolajen ürettiklerini göstermektedir. Keloidlerde bağ dokusu oluşumu hipertrofik skara göre 3 kat, normal cilde göre ise 20 kat daha fazladır.
Hipertroifik skar ve keloidlerde yapılan çalışmalar ile bunların gelişim süreçleri anlaşılmaya çalışılmıştır. Sonuçlar;
- Kartilaj oligomerik matriks proteininin (COMP) sağlıklı deri dokusunda dermal kolajen 1 ağının düzenleyicisi olduğu ve COMP birikiminin dermiste keloidleri de içeren farklı fibrotik süreçlerde arttığı gösterilmiştir.
- Keloidal fibroblastların normal dermal fibroblastlardan 20 kat, hipertrofik skarlardan 3 kat daha yüksek hızda kollajen sentezledikleri gösterilmiştir.
- Sadece kolejen değil fibronektin, elastin ve proteoglikan gibi hücreler arası destek doku elemanları düzensiz miktarlarda üretilir. Normal yara iyileşmesinde fibronektin üretimi zamanla azalırken hipertrofik skar ve kelodilerde fibronektin üretimi azalmaz ve aylar hatta yıllar süresince artar. Keloidlerde fibroblastlar normal dermis ve sikatrislerdekinden dört kat fazla fibronektin biyosentezi yaparlar.
- Hipertrofik sikatrislerde turgor artışı artmış glikozaminoglikanlara bağlıdır. Normal derideki baskın proteoglikan olan dekorin hipertrofik sikatrisde dramatik olarak azalmıştır. Dekorin seviyelerinin düşüklüğü TGF beta salınımının hipertrofik skarlarda yüksek olmasına sebep olur. Hem hipertroifk skarlar hem de keloidte fibroblastlar daha düşük konsantrasyonda TGF betaya yanıt oluştururlar.
- Hipertrofik skarda artmış düzeylerde insülin benzeri büyüme faktörü salınır bu da kollajenaz mRNA aktivitesini azaltır Tip 1 ve Tip 2 prokollajen için mRNA’yı arttırır.
- Keloid fibroblastlarında TGF beta1 ve TGF beta2, VEGF ve plazminojen aktivatör inhibitör 1 sunumunda artma ve PDGF reseptörlerinin sayısında artma vardır aynı zamanda fibroblastlarda anti-apoptotik gen sunumunda artış gözlenmektedir. TGF-beta1 ve TGF-beta2 mRNA salınımı keloid fibroblastlarında hipertrofik sikatris ve normal sikatrise göre artmış düzeylerdedir. TGF-beta 3 düzeylerindeki azalmanın tersine bu da fibroblastların abartılı kollajen senteziyle sonuçlanmaktadır.
- Hipertrofik skar ve keloidlerin oluşumuna neden olan mekanizmalar net değildir ancak immün sistemin her iki patolojik süreçte de katkısı bulunmaktadır. Her ikisinde de keratinositler HLA 2 ve ICAM-1 reseptörleri sunar bunlar normal sikatrisde gözlenmez. Keloidlerde Ig G, Ig A, Ig M birikiminde artış vardır. Keloidlerde fibroblastlara, epitelyal hücrelere, endotelyal hücrelere karşı anti nükleer antikorlar bulunur fakat hipertrofik skarlada bu antikorlar bulunmaz. Hipertroifik skarlarda daha yüksek langerhans ve T lenfosit hücre içeriğine sahiptir. Her ikisinde de daha yüksek sayıda mast hücresi bulunmaktadır. Fibrositler periferal mononükleer hücrelerden köken alan lökosit alt topluluğudur. Aşırı sikatrisleşme alanlarında bulunurlar fibroblast sayısını ve kollajen sentezini stimüle ederler. Aynı zamanda fazla miktarlarda sitokinleri, büyüme faktörlerini ve keloid dokuda upregüle olan ekstraselüler matriks proteinazları sentezleyebilirler.
- Yarada mekanik gerilim, uzamış irritasyon ve anormal konsantrasyonlarda profibrotik sitokinlerin üretimine neden olan inflamasyon var ise bu hipertrofik skar ve keloid anlamına gelmektedir.
- Hipertrofik sikatrislerdeki fibroblastlar artmış kollajen I sentezine sebep olur, kollajenaz üretimi azalır ve çözünür kollajenin eriyebilirliği azalır. Hipertrofik sikatrislerde fibroblast ve miyofibroblast sayısı normal deri ve normal sikatrise görece artmıştır. Miyofibroblastlar apoptoza hipertrofik sikatrislerde normal yara miyofibroblastlarına göre daha dayanıklıdır.
- Keloid ve hipertrofik sikatrislerde p53 geninde daha yüksek sıklıkta mutasyon gelişmektedir.
- Nükleer faktör (NF)-kB keloid fibroblastlarında artmıştır. Bunun inhibisyonu keloid fibroblast proliferasyonunu ve Tip 1 kollajen sentezinin inhibe eder bu da anti-inflamatuar tedavinin abartılı sikatris formasyonlarında tedavideki rolüne ışık tutacak bir reaksiyondur.
- Hipertrofik sikatrislerde MMP düzeylerinde azalma TIMP-1 düzeylerinde ise artış söz konusudur ki bu da fibrozisi uyarır ve abartılı sikatris oluşumuna sebep verir. Keloid sikatrislerinde artmış düzeylerde MMP-2 saptanmış olsa da abartılı kollajeni yıkacak kalitede değillerdir.

